Beschreibung
Buch Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten
von Tobias Saueressig
Sie haben chronische Rückenschmerzen und wollen sich über die Behandlungsmöglichkeiten informieren?
Dann ist dieses Buch „Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten“ genau das Richtige. Die im Buch beschriebenen Therapiemöglichkeiten sind evidenzbasiert, das heißt, dass über 230 wissenschaftliche Studien kombiniert mit meiner physiotherapeutischen Praxiserfahrung in die Erstellung des Buches eingegangen sind. Lernen Sie alles was für eine effektive Selbstbehandlung von chronischen Rückenschmerzen notwendig ist.
Was bietet das Buch?
- Wissenschaftliche Forschung auch für den Laien verständlich aufbereitet.
- Neuste wissenschaftliche Erkenntnisse über die Entstehung von Rückenschmerzen.
- Risikofaktoren für Rückenschmerzen erkennen und minimieren lernen.
- Prognose über die Länge und den Verlauf von chronischen Rückenschmerzen.
- Komplett evidenzbasierte Behandlungsempfehlungen zur Behandlung von chronischen Rückenschmerzen.
- Ausführlich erklärtes und wissenschaftlich fundiertes therapeutisches Heimübungsprogramm.
- Lernen Sie Ihre Therapiefortschritte objektiv zumessen.
- Informieren Sie sich ausführlich über weitere Therapieansätze und deren Effektivität.
Preis: 19,95 €, 147 Seiten, DIN A4 Format, E Book (PDF)
Auszug aus dem Buch
Kapitel II Was sind untere Rückenschmerzen?
Da schon fast jeder mal Rückenschmerzen hatte, scheint es befremdlich, Rückenschmerzen überhaupt zu definieren. Jedoch hilft eine exakte Definition in der Medizin, so dass man nicht aneinander vorbei redet und eine Erkrankung überhaupt diagnostizieren kann. In diesem Buch definiere ich Rückenschmerzen wie folgt:
Definition:
Untere Rückenschmerzen sind als Schmerzen unterhalb des Rippenbogens und oberhalb der Gesäßhälften, mit oder ohne Ausstrahlung in die Beine, definiert. Sie können von weiteren Beschwerden begleitet sein. Neben körperlichen Faktoren (Genetik, etc.) spielen auch psychische (z.B. Problemlösekompetenz, Selbstwirksamkeitserwartung) und soziale Faktoren (z.B. soziale Netze, Arbeitsplatz) eine Rolle in der Entstehung und Fortdauer der Erkrankung. 54 Der Begriff Rückenschmerz ist keine Diagnose, sondern das Symptom einer zugrundeliegenden Erkrankung!
Zusätzlich werden Rückenschmerzen nach Ihrem zeitlichen Verlauf und ihrer Ursache eingeteilt.
Der zeitliche Verlauf bezieht sich dabei auf die Dauer des Rückenschmerzes. Es wird dabei zwischen akuten, subakuten, chronischen und chronisch rezidivierenden Rückenschmerzen unterschieden. Akute Schmerzen dauern weniger als 6 Wochen an. Subakute Schmerzen dauern bis zu 12 Wochen an. Chronische Schmerzen liegen vor, wenn der Rückenschmerz länger als 12 Wochen besteht. Chronisch rezidivierende Schmerzen liegen vor, wenn Schmerzepisoden im beschriebenen Rückenbereich nach einer symptomfreien Zeit von mindestens 6 Monaten wieder auftreten. 55
Man unterteilt dabei Rückenschmerzen ihrer Ursache nach in spezifische und nicht-spezifische Rückenschmerzen. Bei spezifischen Rückenschmerzen lässt sich die Ursache zuordnen, bei nicht-spezifischen Rückenschmerzen ist die Ursache nicht ermittelbar.
Die Ursache von Rückenschmerzen lässt sich meist nicht eindeutig feststellen. Es handelt sich sehr häufig, um nicht-spezifische Rückenschmerzen. 56
Das heißt jedoch nicht, dass die Schmerzen nur eingebildet sind.
Das bedeutet lediglich, dass wir mit unseren heutigen diagnostischen Methoden kein zuverlässiges Mittel besitzen, um die Auslöser der Rückenschmerzen genauer zu identifizieren!
Theoretisch können die Schmerzen von jeder mit Nervenfasern versorgten Struktur der Lendenwirbelsäule ausgehen. Diese lange Liste von potentiellen Strukturen umfasst:
- Muskeln,
- Bänder der Wirbelsäule,
- Dura Mater (Hirnhäute, dienen der Abgrenzung des Gehirns mit den Schädelknochen),
- Nervenwurzeln,
- Wirbelgelenke,
- Teile der Bandscheibe,
- die thoracolumbale Faszie (Rückenfaszie),
- Wirbelknochen.
Die Beschwerdeursachen, die durch diese Strukturen hervorgerufen werden können, sind:
- Muskel- und Bänderverletzungen an der Lendenwirbelsäule,
- Verschleiß der Bandscheiben und Wirbelgelenke,
- Bandscheibenvorfall mit einer Irritation der Nervenwurzel,
- Spinalkanalstenose (Verengung des zentralen Wirbelkanals oder meist durch Verschleiß),
- Anatomische Besonderheiten der Wirbelsäule wie z.B. Skoliose 57, Spondylolisthese 58),
- Systemische Erkrankung (z.B. Krebs, Wirbelsäuleninfektionen, Morbus Bechterev),
- Erkrankungen der inneren Organe (Niere, Magen Darm Bereicht, etc.). 59
Trotz der stetig voran schreitenden Verbesserung der bildgebenden Verfahren ist es trotzdem nur in einer sehr geringen Anzahl von Fällen eine spezifische Ursache (Tumor, Bandscheibenvorfall, Infektion, etc.) für bestehende Rückenschmerzen zu finden. 60 Deyo und Weinstein 61 schätzen, dass 4% eine Kompressionsfraktur der Wirbelsäule, 3 % eine Spinalkanalstenose, 2 % organische Beschwerden, 0,7 % einen Tumor der Wirbelsäule und 0,01 % eine Entzündung der Wirbelsäule bei der Erstuntersuchung haben. Eine australische Studie 62 untersuchte 1172 mit akuten Rückenschmerzen. Weniger als 1 % der Patienten hatten eine identifizierbare, spezifische Ursache für ihre Rückenschmerzen. Nur elf Fälle einer ernsthaften Erkrankung (acht osteoporotische Frakturen, zweimal entzündliches Rheuma, ein Cauda equina Syndrom 63) konnten identifiziert werden. Eine niederländische Studie 64 mit 669 Patienten mit Rückenschmerzen konnte 33 Fälle von Wirbelfrakturen und vier Fälle von Wirbelsäulenmetastasen entdecken.
Bei einer hohen Anzahl der Fälle lässt sich also keine spezifische Ursache für die bestehenden Schmerzen finden. 65 Das liegt daran, dass bei bildgebenden Verfahren:
- auch gesunde Patienten degenerative Veränderungen der Wirbelsäule aufzeigen,
- die gefunden degenerativen Veränderungen nur in einem „losen“ Zusammenhang mit den auftretenden Rückenschmerzen stehen,
- die gefunden degenerativen Veränderungen eher als normaler, altersbedingter Verschleiß zu interpretieren sind,
- in der Gruppe von asymptomatischen Personen ab einem Alter von 60 Jahren, 36 Prozent einen Bandscheibenvorfall, 21 Prozent eine Spinalkanalstenose und mehr als 90 Prozent eine degenerierte oder eine vorgewölbte Bandscheibe hatten. 66
Eine Studie untersuchte, was bei Patienten mit abnormalen Befunden der Lendenwirbelsäule vor dem Beginn ihrer Rückenschmerzen passiert. Interessanterweise ergaben sich bei 84 Prozent der Patienten nach dem Eintreten ihrer Rückenschmerzen keine oder verbesserte Befunde für die Lendenwirbelsäule! 67
Daraus folgt, dass das Vorhandensein abnormaler Befunde an der Lendenwirbelsäule nicht unbedingt als ursächlich für die empfunden Schmerzen interpretiert werden kann. 68
Das bedeutet natürlich nicht, dass Befunde durch bildgebende Verfahren nutzlos sind, sondern dass diese Befunde mit Vorsicht zu interpretieren sind! Deshalb soll es laut Leitlinien auch nur in bestimmten Fällen (Verdacht auf eine potentiell lebensbedrohliche Erkrankungen) zu einer Überprüfung mit bildgebenden Verfahren kommen. 69
Das ist teilweise genau das Gegenteil dessen, was praktisch gemacht wird (siehe oben).
Das sofortige Veranlassen von bildgebenden Untersuchungen ist problematisch, da:
- sich die meisten Rückenschmerzen schon nach 4 Wochen deutlich verbessern,
- eine Verbesserung der Behandlungsergebnisse nicht eintritt 70,
- es zu einer vermehrten Strahlenbelastung (durch Röntgen oder CT) mit erhöhtem Krebsrisiko kommen kann,
- die Patienten unter Umständen durch die Ergebnisse der bildgebenden Untersuchung verunsichert werden und schlechtere Resultate in der Rehabilitation haben können. 71 Das Wissen über eigentlich klinisch nicht relevante Befunde kann Patienten dazu bringen, sich größere Sorgen zu machen, sich zu stark auf die Symptome zu konzentrieren und sich aus Angst vor weiteren Schädigungen weigern, eine aktive Therapie durchzuführen,
- vorhandene Befunde zu einem vermehrten Einsatz von Operationen führen können. Ist ein Bild des Schadens erst einmal da, ist ein Argument für eine Operation schnell gegeben. 72
Gerade der letzte Punkt sollte für viele Patienten relevant sein. In einer Studie des Hamburg Center for Health Economics (HCHE) 73 ergab sich, dass jede dritte Bandscheibenoperation nicht leitliniengerecht ist:
- Bei einem Drittel der Patienten wurden konservative Therapieverfahren nicht konsequent verfolgt oder es wurde trotz Ansprechens der konservativen Therapie operiert.
- Obwohl häufig keine akuten OP-Indikationen vorlagen, hielten die Patienten die OP für den richtigen Behandlungsweg.
- Besonders Berufstätige sorgten sich, ohne den Eingriff nicht mehr ihren Beruf ausüben zu können.
- Des Weiteren waren die Patienten der Ansicht, dass die OP zuverlässig die Schmerzen beheben kann! (Das ist nicht der Fall!)
Zusammenfassend lässt sich sagen, dass bildgebende Verfahren nur mit Zurückhaltung eingesetzt werden sollten!
Klinische Tests 74, die versuchen Bandscheibenvorfälle, ISG Blockaden oder Wirbelgelenksblockaden (Facettengelenksblockaden) zu identifizieren, sind (in den allermeisten Fällen) nicht aussagekräftig! 75 Das ist natürlich ein harter Schlag für die meisten Physiotherapeuten (und auch Ärzte), die meinen, dass sie mit ihren Händen die Probleme des Patienten zuverlässig aufspüren können. In den meisten Fällen verschwenden sie nur die Zeit des Patienten.
Eine weitere Möglichkeit, die Ursache von Rückenschmerzen zu bestimmen, wird von einigen Autoren in der Identifikation des Schmerzauslösers gesehen. Es wird aufgrund der Krankengeschichte, Sitz des Schmerzes, klinischer Untersuchung und diagnostischem Block des Nervs der Auslöser des Schmerz gesucht. Bei einem diagnostischen Block wird durch eine lokale Betäubung des Nervenastes, der behandelt werden soll, geprüft, ob eine Ausschaltung der Schmerzweiterleitung an dieser Stelle den gewünschten Erfolg bringt. Wird kein Schmerz mehr weitergeleitet, so hat man den Schmerzauslöser, also die Ursache (Wirbelgelenk, Iliosakralgelenk, Bandscheibe), gefunden. Darauf aufbauend wird dann häufig die gefundene Struktur mit Thermokoagulation 76 oder mit Injektionen behandelt. Jedoch hat dieses Modell diverse Mängel:
- die Tests zur Identifikation der „ursächlichen Struktur“ werden beispielsweise in den Richtlinien der American Pain Society 77 als ungenau abgelehnt,
- die Wirksamkeit der Thermokoagulation 78 und von Injektionen 79 sind nicht belegt,
- es werden nur die Symptome (d.h. der Schmerz), jedoch nicht die Ursachen für die Schmerzentstehung behandelt. 80
Dennoch gibt es unverändert Befürworter 81 dieser Methode. Das spiegelt sich auch in den NICE Richtlinien 82 aus England wider, welche die Thermokoagulation (siehe Kapitel VI) empfehlen.
Falls Sie sich genauer über die verschiedenen Schmerzauslöser informieren wollen, dann empfehle ich die folgenden Artikel dazu:
- Das Iliosakralgelenk – Ursache für Rückenschmerzen?
- Die Bandscheibe als Verursacher von Rückenschmerzen?
- Facettengelenke – Ursache für Rückenschmerzen?
Die Artikel finden Sie kostenlos auf meiner Homepage.
Festzuhalten bleibt, dass es momentan keine verlässliche Methode gibt, um die Ursachen der allermeisten Rückenschmerzen zuverlässig zu identifizieren! In 85-99 Prozent der Fälle lässt sich keine Ursache für die Rückenschmerzen identifizieren!
Weitere vermeintliche Ursachen für Rückenschmerzen
In diesem Abschnitt analysiere ich einige Mythen, die als Ursache für Rückenschmerzen genannt werden.
Kapitel III Was sind die Risikofaktoren für die Entstehung von Rückenschmerzen?
Die Identifikation von Risikofaktoren für die Entstehung von Rückenschmerzen ist wichtig für die Prävention von Rückenbeschwerden. Sie spielen auch eine Rolle bei der Behandlung von Rückenschmerzen, da man davon ausgeht, dass eine Verminderung von risikobehaftetem Verhalten zu einer Besserung der Beschwerden führt. Folgende mögliche Risikofaktoren werden für die Entstehung von Rückenschmerzen genannt:
- Alter,
- Genetik,
- mangelnde körperliche Bewegung 83,
- Übergewicht 84,
- Krankheiten,
- schweres, übermäßiges Heben und Tragen von Lasten,
- Rauchen,
- Alkoholkonsum 85,
- vorherige Rückenschmerzen,
- Schwangerschaft,
- vorherige Rückenoperationen,
- mangelnde Kondition (Leistungsvermögen) der Rückenstrecker,
- Depressionen.
Im Folgenden charakterisiere ich die Risikofaktoren, die a. evidenzbasiert und b. beeinflussbar sind. Risikofaktoren wie Alter oder andere genetische Komponenten sind nicht zu beeinflussen und daher für die Behandlung uninteressant. Die folgenden Risikofaktoren sind bestätigt und beeinflussbar:
- schweres, übermäßiges Heben und Tragen von Lasten,
- Rauchen,
- mangelnde Kondition (Leistungsvermögen) der Rückenstrecker,
- Psychologische Faktoren.
Ein „schweres, übermäßiges Heben und Tragen von Lasten“ ist ein Risikofaktor für die Entstehung von Rückenschmerzen. Dabei steigt das Risiko, an Rückenschmerzen zu erkranken sowohl durch die Last (pro 10 kg) als auch die Anzahl der Hebungen der Last (pro 10 Hebungen pro Tag). So ergibt sich beispielsweise ein Risiko von 4,32 Prozent, wenn Gewichte über 25 kg pro Tag gehoben werden. Bei 25 Hebungen am Tag ergibt sich ein Risiko von 3,50 Prozent an Rückenschmerzen zu erkranken. Dieser Risikofaktor ist wahrscheinlich ohne einen Wechsel der Tätigkeit, nicht zu verändern. 86
„Rauchen“ ist ein bestätigter Risikofaktor für die Entwicklung von Rückenschmerzen. 87 Dabei wurde herausgefunden, dass auch ehemalige Raucher ein höheres Risiko haben, an Rückenschmerzen zu erkranken, jedoch ist dieses Risiko geringer als bei Rauchern. Rauchen ist ein Risikofaktor für weitere Erkrankungen (z.B. Herzkreislauferkrankungen), was die Motivation weiter verstärken sollte, es aufzugeben.
Eine „mangelnde Kondition (Leistungsvermögen) der Rückenstrecker“ ist eine Reduktion der Ausdauer, der Kraft, des Muskelumfangs und eine erhöhte Ermüdbarkeit (= Kondition) der Rückenstrecker 88. 89
Dieser Faktor ist trainierbar und ich gehe in den folgenden Abschnitten noch weiter darauf ein.
„Depressionen“ sind ein weiterer Risikofaktor, um Rückenschmerzen zu bekommen. 90 Dieser Risikofaktor lässt sich durch eine gezielte psychologische Behandlung beeinflussen.
Was kann man zur Prävention von Rückenschmerzen tun?
Neben der Berücksichtigung der obengenannten Risikofaktoren gibt es noch Untersuchungen die zeigen, dass körperliches Training mit oder ohne Informationen (Edukation) zum Thema „Rückenschmerz“ zu einem Schutz vor Rückenschmerzen führt. Training mit Informationen zu Rückenschmerzen war dabei effektiver als Training allein. Informationen über Rückenschmerzen, Rückengürtel, oder Einlagen hatten keinen Effekt auf die Prävention von Rückenschmerzen. Der Effekt von Trainingsprogrammen mit oder ohne Informationen über Rückenschmerzen ist mit 45 % bzw. 35 % relativ groß. Die untersuchten Programme konzentrieren sich dabei nicht nur auf Übungen für den Rücken, sondern auch auf Übungen zum Training der Extremitäten, Verbesserung der Ausdauer, Kraft, Flexibilität und Koordination des Körpers. Wichtig zu bemerken bleibt, dass ein Trainingsprogramm seine Wirkung nur zeitigt, wenn es regelmäßig durchgeführt wird. 91
Zusammenfassung
- Die Kenntnis über die Risikofaktoren für chronische Rückenschmerzen sind wichtig zur Behandlung und Prävention von Rückenbeschwerden.
- Schweres, übermäßiges Heben und Tragen von Lasten, Rauchen, mangelende Kondition (Leistungsvermögen) der Rückenstrecker und psychologische Faktoren (Depression) sind nachgewiesene Risikofaktoren für die Entstehung von Rückenschmerzen.
- Sowohl für die Behandlung und die Prävention von Rückenschmerzen ist eine Modifikation der Risikofaktoren entscheidend.
- Regelmäßiges Training mit oder ohne Informationen (Edukation) zum Thema Rückenschmerzen schafft einen Schutz gegen Rückenbeschwerden und wirkt präventiv.
Kapitel IV Wie erkenne ich, ob ich mir Sorgen über meine Rückenschmerzen machen muss oder nicht?
Wichtig!
In der Bundesrepublik Deutschland dürfen nur Ärzte eine Diagnose stellen. Dieses Kapitel dient lediglich als Information zum Prozess der Diagnosestellung bei Rückenschmerzen, nicht jedoch zur Stellung einer ärztlichen Diagnose!
Wichtig!
Wie bereits weiter oben beschrieben, ist es in den allermeisten Fällen schwierig eine genaue Ursache für die bestehenden Rückenschmerzen zu finden. Deshalb verläuft die Diagnosestellung anhand des Ausschlussprinzips (Differentialdiagnose). Dabei wird versucht, den betroffenen Patienten in eine von drei Kategorien einzuordnen (engl. Diagnostic Triage 92). Das Ziel dieser Einteilung ist, zunächst alle nicht-wirbelsäulenbedingten Erkrankungen auszuschließen und dann den Patienten in eine der folgenden Kategorien einzuordnen:
- spezifisch ermittelbare Wirbelsäulenerkrankung,
- radikuläres Syndrom,
- nicht-spezifische bzw. unspezifische Rückenschmerzen.
Diese Vorgehensweise wird in fast allen klinischen Richtlinien zum Thema Rückenschmerzen verfolgt. 93Dabei wird zunächst die Patientengeschichte (Anamnese) abgefragt und anschließend eine klinische Untersuchung durchgeführt. Gegebenenfalls werden dann anschließend weitere Untersuchungen angeordnet, wenn der Verdacht auf eine schwerwiegendere Erkrankung vorliegt.
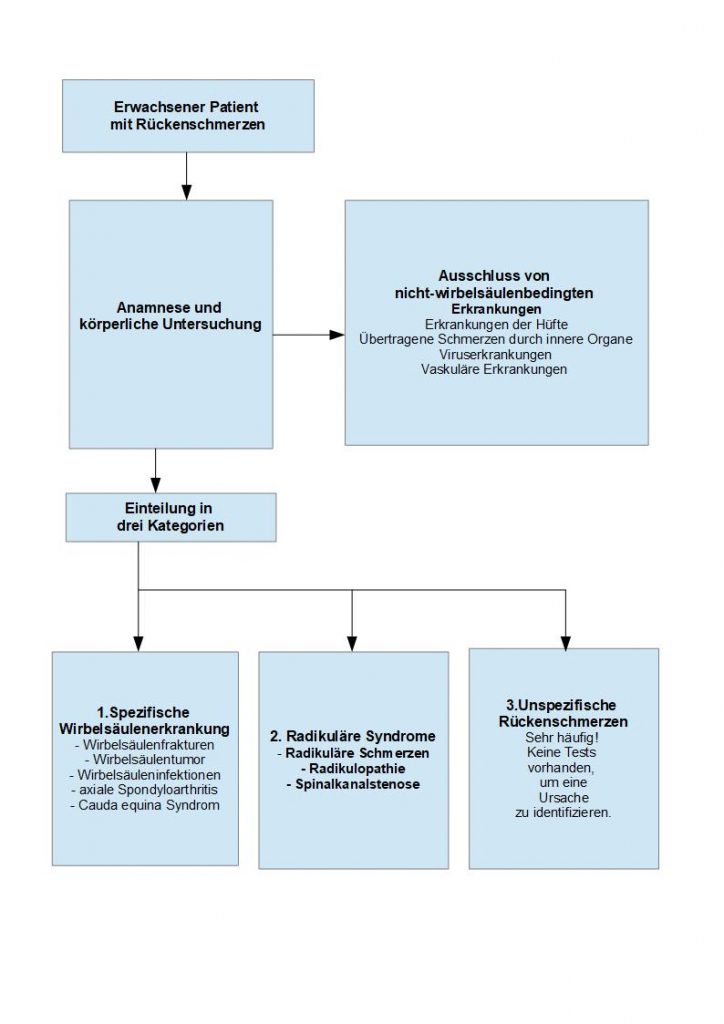
Nach: Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273.
Spezifisch ermittelbare Wirbelsäulenerkrankung
Die spezifische ermittelbaren Wirbelsäulenerkrankungen sind sehr selten (weniger als 1 Prozent der Fälle). 94 Dazu zählen Wirbelsäulenfrakturen, Wirbelsäulentumore, Wirbelsäuleninfektionen, axiale Spondyloarthritis 95 und das Cauda Equina Syndrom 96. Eine Wirbelsäulenfrakturen ist unter diesen Erkrankungen die häufigste Erkrankung.
Um diese Erkrankungen zu erkennen, gibt es bestimmte Anzeichen (red flags), die auf eine Erkrankung hinweisen. Jedoch sind nur eine kleine Menge dieser Anzeichen für die Diagnose informativ. Für Wirbelsäulenfrakturen sind folgende Anzeichen relevant:
- hohes Alter,
- dauerhafte Kortisonanwendung,
- eine schwerer Unfall,
- Vorhandensein von Prellungen und Hautabschürfungen.
Für das Erkennen eines Wirbelsäulentumors ist nur eine vorherige Krebserkrankung (außer Hautkrebs) ein bestätigter Risikofaktor.
Für die anderen Erkrankungen gibt es keine evidenzbasierten Red Flags. Jedoch werden verschiedene Hinweise, die auf eine schwerwiegendere Erkrankung hindeuten, hinzugezogen. 97 Obwohl die allermeisten Rückenschmerzen keinen gefährlichen Hintergrund haben, zeigt dieser Abschnitt jedoch, dass manchmal mehr dahinter steht.
Radikuläre Syndrome
Die Kategorie „Radikuläre Syndrome“ hat drei Unterkategorien, die sich mit Rückenschmerzen beschäftigen, die eine Nervenwurzelbeteiligung haben. Der Begriff Nervenwurzel bezeichnet die Nervenfasern, die in das Rückenmark einstrahlen oder austreten und danach zu einem Spinalnerven zusammenlaufen. Die Ursache eines radikulären Syndroms ist dabei meist ein Bandscheibenvorfall. Jedoch können auch andere Ursachen´für eine Nervenwurzelbeeinträchtigung verantwortlich sein, wie z.B. Facettengelenkszysten, Osteophyten 98, eine Spondylolisthese 99 und eine Spinalkanalstenose 100. Folgende diagnostischen Kategorien werden unterschieden:
- Radikuläre Schmerzen,
- Radikulopathie,
- Spinalkanalstenose.
Radikuläre Schmerzen sind ausstrahlende Beinschmerzen. Bis zu 60 % der Patienten mit Rückenschmerzen haben auch ausstrahlende Schmerzen in die Beine, jedoch ist nur ein geringer Anteil davon den radikulären Schmerzen zuzuordnen (9,4 Fälle pro 1000 Patienten). Die entscheidenden Unterschiede der radikulären Schmerzen im Gegensatz zu anderen Beinschmerzen liegen in folgenden Symptomen:
- die Beinschmerzen sind stärker als die Rückenschmerzen,
- die Qualität der Schmerzen ist scharf, bohrend oder es sind tief sitzende Schmerzen, die sich beim Niesen, Husten oder Anstrengung verschlimmern,
- der Schmerz liegt im Dermatombereich 101, der jeweilig betroffenen Nervenwurzel (bei L4, L5, S1 unterhalb des Knies).
Eine Radikulopathie ist eine Erkrankung der Nervenwurzel und ist definiert durch Gefühlsstörungen im Dermatombereich, Muskelschwäche der Muskeln, die die Nervenwurzel versorgen und ein verminderter Dehnungsreflex der Muskulatur. Radikuläre Schmerzen sind dabei häufig vorhanden, jedoch gehören sie nicht zwingend zum Krankheitsbild. Ein häufiges Beispiel aus der Praxis sind Patienten mit einer Fußheberschwäche, die ihren Fuß nicht mehr hochziehen können und im Storchengang laufen müssen. Diese Patienten haben in manchen Fällen überhaupt keine Schmerzen.
Eine Spinalkanalstenose kann entweder durch Verschleiß bedingt (degenerativ) oder angeboren sein. Dabei kommt es zu einer Verengung des Wirbelkanals, die zu den typischen Symptomen führt:
- Claudicatio spinalis = schmerzbedingtes Hinken durch Druck auf die Nervenwurzel im Bereich der Cauda equina,
- bei älteren Patienten treten beidseitige Beinschmerzen mit Krämpfen mit oder ohne Rückenschmerzen auf,
- die beidseitigen Beinschmerzen verschlimmern sich durch Streckung der Wirbelsäule (z.B. Stehen) und vermindern sich durch Beugung der Wirbelsäule (z.B. Sitzen).
Neuere Forschung zeigt, dass alle drei radikuläre Syndrome eine gute Prognose bei konservativen Behandlung haben. 102
Nicht-spezifische bzw. unspezifische Rückenschmerzen
Nicht-spezifische Rückenschmerzen sind die am häufigst vorkommenden Rückenschmerzen (90-95 % der Patienten). Die Diagnose nicht-spezifische Rückenschmerzen wird per Ausschluss der anderen beiden Kategorien gestellt. Im Gegensatz zu den anderen Kategorien gibt es keine identifizierbaren Eigenschaften der nicht-spezifischen Rückenschmerzen, da die momentan verfügbaren klinischen Tests keine Ursache identifizieren können (siehe oben). Nicht-spezifische Rückenschmerzen werden konservativ behandelt. Der Einsatz bildgebender Verfahren wird nicht empfohlen (siehe oben). 103 Die traditionelle Vorgehensweise in der Einordnung nicht-spezifischer Rückenschmerzen erfolgt nach Dauer der Symptome: akut (< 6 Wochen) oder chronisch ( > 6 Wochen). (Siehe oben) Akute Rückenschmerzen werden zunächst einfach behandelt. Entwickeln sich die bestehenden Rückenschmerzen nicht zufriedenstellend zurück, dann werden komplexere Behandlungsmethoden eingesetzt. Eine neuere Vorgehensweise ist es, Patienten mit einem höheren Risiko (yellow flag) vorab zu erkennen (Screening). Dazu werden zwei Werkzeuge eingesetzt:
- STarT Back Screening Tool und
- Örebro Muscoloskeletal Pain Screening Questionnaire.
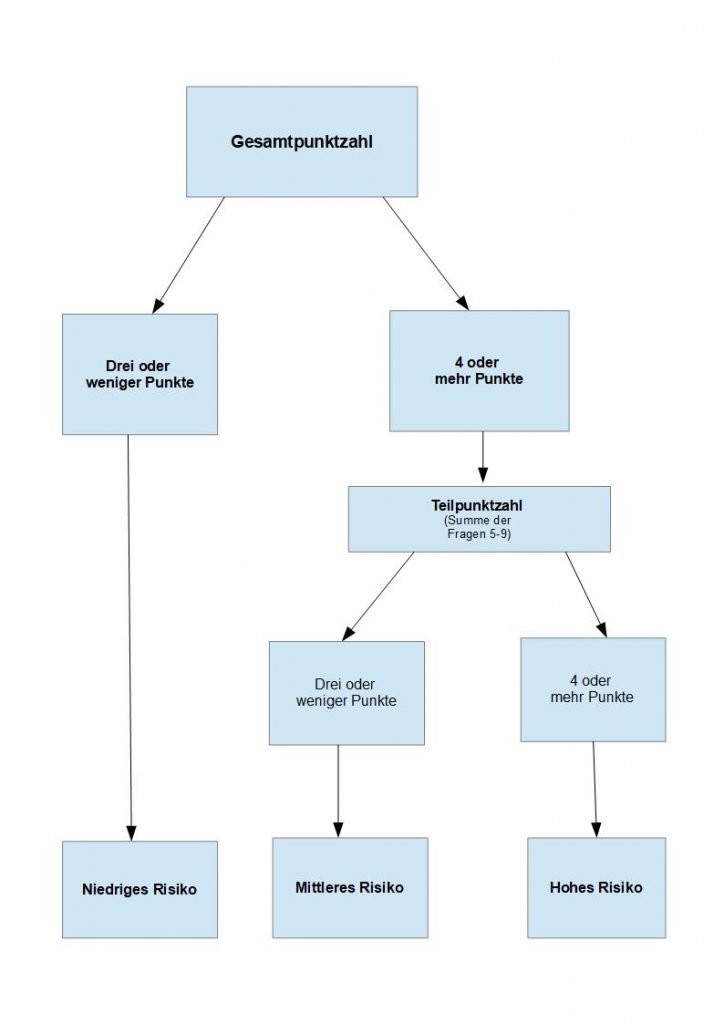
Im Folgenden möchte ich mich mit dem STarT Werkzeug beschäftigen, da es momentan die beste wissenschaftliche Fundierung hat. 104 Das STarT Werkzeug versucht dabei, den psycho-sozialen Status des Patienten zu ermitteln, um so eine individuelle Behandlung des Patienten zu ermöglichen. Die Patienten werden dabei in drei Risikokategorien (niedrig, mittel, hoch) eingeteilt und je nach Einteilung intensiver oder weniger intensiv behandelt. Eine Darstellung des StarT-Fragebogens finden Sie auf der folgenden Seite. Der STarT- Fragebogen erfasst dabei behandelbare, prognostische Faktoren, die es ermöglichen den Patienten in die entsprechende Risikokategorie einzuteilen. Die prognostischen Faktoren sind: ausstrahlende Beinschmerzen, Komorbidität4, Beeinträchtigung durch die Rückenschmerzen, Beunruhigung über die Rückenschmerzen, Katastrophisieren 105, Angst und Depression. 106 Die Auswertung erfolgt durch das Addieren der Punkte. Drei oder weniger Punkte bedeuten ein niedriges Chronifizierungsrisiko. Bei vier oder mehr Punkten wird eine Teilpunktzahl ermittelt, die sich aus den Fragen 5-9 ergibt. Hat der Patient drei oder weniger Teilpunkte, dann hat er ein mittleres Chronifizierungsrisiko. Bei mehr als 4 Teilpunkten besteht ein erhöhtes Risiko zur Chronifizierung der Rückenschmerzen. Dadurch kann der Patient einer wirksamen Behandlung rascher zu geführt werden, als bei der herkömmlichen Vorgehensweise. Auch gibt der STarT Fragebogen darüber Aufschluss, welche Dimensionen (biologisch, psychisch, sozial) bei der Behandlung in den Vordergrund gestellt werden sollten.
Sie können den StarT-Fragebogen ausfüllen, um zu erkennen, welche Dimension bei Ihren Rückenschmerzen im Vordergrund stehen. Darauf aufbauend können Sie geeignete (zusätzliche) Therapiemaßnahmen miteinbeziehen. Haben Sie beispielsweise einen STarT- Wert von 5 Punkten, dann macht es Sinn in den Bereichen „Psyche“ und „Soziales“ zusätzliche Maßnahmen (z.B. Verhaltenstherapie, Stressabbau etc.) in Ihren Heilungsprozess einzubeziehen.
Abschließende Bemerkung
Dieses Kapitel hat Ihnen einen guten Überblick über die evidenzbasierte Diagnose von Rückenschmerzen gegeben. Wichtig festzuhalten ist, dass die allermeisten Rückenschmerzen nicht-spezifischer Natur sind und keiner weiteren Diagnostik benötigen. Die Verlockung ist zwar groß, weitere diagnostische Maßnahmen in Betracht zu ziehen, gerade wenn die Schmerzen groß sind oder schon lange anhalten. Jedoch führt das, wie weiter oben dargestellt, nicht zu besseren Behandlungsergebnissen bzw. sogar zu einer Verschlechterung der Beschwerden. Unnötige invasive Maßnahmen können langfristig negative Folgen verursachen.
Zusammenfassung
- Die Diagnose von Rückenschmerzen erfolgt nach dem Ausschlussprinzip. Zunächst werden nicht-wirbelsäulenbedingte Rückenschmerzen ausgeschlossen. Anschließend wird unterschieden, ob es sich um spezifische oder nicht-spezifische Rückenbeschwerden handelt. In den allermeisten Fällen handelt es sich um nicht-spezifische Rückenbeschwerden, da sie keine feststellbare Ursache haben.
- Bei den allermeisten Rückenbeschwerden ist eine weitergehende Diagnostik (bildgebende Verfahren) nicht angezeigt. Sie kann zu weiteren Problemen führen.
Das STarT Back Tool ist ein Werkzeug, das versucht den psycho-sozialen Status des Patienten zu ermitteln, um so eine individuelle Behandlung des Patienten zu ermöglichen. Die Patienten werden dabei in drei Risikokategorien (niedrig, mittel, hoch) eingeteilt und je nach Einteilung intensiver oder weniger intensiv behandelt. - Nutzen Sie das StarT Back Tool, um gegebenenfalls zu ermitteln, ob Sie die Kategorien „Psyche“ und „Soziales“ mit in Ihre Behandlung miteinbeziehen müssen.
Ende des Auszugs
Weitere Artikel zum Thema
Schlaflosigkeit bei chronischen Schmerzen
Faszientherapie – Sinnvoll oder nicht?
Die Liebscher und Bracht Therapie – Eine Kritik
Die Arthrose Lüge von Liebscher und Bracht – Die nächste Lüge?
Triggerpunkte – Eine haltbare Theorie?
Sind Crunches schädlich für den Rücken?
Schützt das richtige Heben von Lasten vor Rückenschmerzen?
Facettengelenke – Ursache für Rückenschmerzen?
Das Iliosakralgelenk – Ursache für Rückenschmerzen?
Ist das Piriformis Syndrom ursächlich für eine Ischiasnervreizung?
Iliopsoas – Ursache für Rückenschmerzen?
Die Bandscheibe als Verursacher von Rückenschmerzen?
Schmerzprovokationstests für das Iliosakralgelenk- Anspruch und Wirklichkeit
Notes:
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Deyo, Richard A., James Rainville, and Daniel L. Kent. "What can the history and physical examination tell us about low back pain?." Jama 268.6 (1992): 760-765. ↩
- Unter einer Skoliose versteht man eine Seitabweichung der Wirbelsäule von der Längsachse mit Rotation der Wirbelkörper um die Längsachse und Torsion der Wirbelkörper (Verschieben der Deck- und Grundplatten gegeneinander) - begleitet von strukturellen Verformungen der Wirbelkörper. Aus: http://flexikon.doccheck.com/de/Skoliose# ↩
- Abgleiten eines Wirbels nach vorne. ↩
- Deyo, Richard A., James Rainville, and Daniel L. Kent. "What can the history and physical examination tell us about low back pain?." Jama 268.6 (1992): 760-765. ↩
- Brinjikji, W., et al. "Systematic literature review of imaging features of spinal degeneration in asymptomatic populations." American Journal of Neuroradiology 36.4 (2015): 811-816, Endean, Alison, Keith T. Palmer, and David Coggon. "Potential of MRI findings to refine case definition for mechanical low back pain in epidemiological studies: a systematic review." Spine 36.2 (2011): 160. ↩
- Richard A. Deyo, M.D., M.P.H., and James N. Weinstein, D.O. N Engl J Med 2001; 344:363-370 February 1, 2001. ↩
- Henschke, Nicholas, et al. "Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain." Arthritis & Rheumatology 60.10 (2009): 3072-3080. ↩
- Die Cauda equina ist ein Nervengeflecht am Ende der Wirbelsäule. Eine Quetschung dieses Nervengeflechts führt zu schweren neurologischen Ausfällen (z.B. Blasen und Mastdarmschwäche, Schmerzen, Mißempfindungen,...). ↩
- Enthoven, Wendy TM, et al. "Prevalence and “red flags” regarding specified causes of back pain in older adults presenting in general practice." Physical therapy 96.3 (2016): 305-312. ↩
- Chou, Roger, et al. "Diagnosis and Treatment of Low Back Pain: A Joint Clinical Practice Guideline from the American College of Physicians and the American Pain SocietyDiagnosis and Treatment of Low Back Pain." Annals of internal medicine 147.7 (2007): 478-491, Chou, Roger, et al. "Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians." Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society." Annals of internal medicine 147.7 (2007): 478-491. ↩
- Chou, Roger, et al. "Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians." Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society." Annals of internal medicine 147.7 (2007): 478-491. ↩
- Chou, Roger, et al. "Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians." Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society." Annals of internal medicine 147.7 (2007): 478-491. ↩
- Chou, Roger, et al. "Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians." Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society." Annals of internal medicine 147.7 (2007): 478-491. ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Chou, Roger, et al. "Imaging strategies for low-back pain: systematic review and meta-analysis." The Lancet 373.9662 (2009): 463-472. ↩
- Webster, Barbara S., et al. "Iatrogenic consequences of early magnetic resonance imaging in acute, work-related, disabling low back pain." Spine 38.22 (2013): 1939-1946, Webster, Barbara S., et al. "The cascade of medical services and associated longitudinal costs due to nonadherent magnetic resonance imaging for low back pain." Spine 39.17 (2014): 1433-1440. ↩
- Chou, Roger, et al. "Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians." Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society." Annals of internal medicine 147.7 (2007): 478-491, Lin, Ivan B., et al. "Disabling chronic low back pain as an iatrogenic disorder: a qualitative study in Aboriginal Australians." BMJ open 3.4 (2013): e002654. ↩
- http://gesundheitsmonitor.de/uploads/tx_itaoarticles/9._Baeuml_Kifmann_Gemo_16.pdf ↩
- Klinische Test die untersucht wurden waren z.B.: Palpation, Schmerzprovokationstes, Bewegungstest, etc. ↩
- van Tilburg, Cornelis WJ, et al. "Inter-rater reliability of diagnostic criteria for sacroiliac joint-, disc-and facet joint pain." Journal of Back and Musculoskeletal Rehabilitation Preprint (2016): 1-7, Hancock, Mark J., et al. "Systematic review of tests to identify the disc, SIJ or facet joint as the source of low back pain." European Spine Journal 16.10 (2007): 1539-1550, Rubinstein, Sidney M., and Maurits van Tulder. "A best-evidence review of diagnostic procedures for neck and low-back pain." Best Practice & Research Clinical Rheumatology 22.3 (2008): 471-482, May, Stephen, Chris Littlewood, and Annette Bishop. "Reliability of procedures used in the physical examination of non-specific low back pain: a systematic review." Australian journal of physiotherapy 52.2 (2006): 91-102. ↩
- Die Thermokoagulation ist ein therapeutisches Verfahren, bei dem durch hochfrequente elektrische Ströme in einem Gewebe ein umschriebener Hitzebereich erzeugt wird. Das Gewebe wird dabei durch die Temperatureinwirkung zerstört. http://flexikon.doccheck.com/de/Thermokoagulation ↩
- http://americanpainsociety.org/uploads/education/guidelines/evaluation-management-lowback-pain.pdf ↩
- Maas, Esther T., et al. "Radiofrequency denervation for chronic low back pain." The Cochrane Library (2015). ↩
- Vekaria, Rajni, et al. "Intra-articular facet joint injections for low back pain: a systematic review." European Spine Journal 25.4 (2016): 1266-1281. ↩
- O’Sullivan, Peter. "Diagnosis and classification of chronic low back pain disorders: maladaptive movement and motor control impairments as underlying mechanism." Manual therapy 10.4 (2005): 242-255. ↩
- Manchikanti, Laxmaiah, et al. "A critical review of the American Pain Society clinical practice guidelines for interventional techniques: part 2. Therapeutic interventions." Pain physician 13.4 (2009): E215-64. ↩
- https://www.nice.org.uk/guidance/ng59/resources/low-back-pain-and-sciatica-in-over-16s-assessment-and-management-1837521693637 ↩
- Mangelnde Körperliche Bewegung scheint kein Riskofaktor für Rückenschmerzen zu sein. Sitthipornvorakul, Ekalak, et al. "The association between physical activity and neck and low back pain: a systematic review." European Spine Journal 20.5 (2011): 677-689, Chen, Shu-Mei, et al. "Sedentary lifestyle as a risk factor for low back pain: a systematic review." International archives of occupational and environmental health 82.7 (2009): 797-806. ↩
- Wie weiter oben schon beschrieben ist Übergewicht nach neueren Erkenntnissen kein Risikofaktor für Rückenschmerzen. Jedoch wird dieser Faktor immer noch häufig genannt. ↩
- Alkoholkonsum ist kein Risikofaktor für die Entstehung für Rückenschmerzen. Ferreira, Paulo Henrique, et al. "Is alcohol intake associated with low back pain? A systematic review of observational studies." Manual therapy 18.3 (2013): 183-190. ↩
- Coenen, Pieter, et al. “The effect of lifting during work on low back pain: a health impact assessment based on a meta-analysis.” Occup Environ Med (2014): oemed-2014. ↩
- Shiri, Rahman, et al. "The association between smoking and low back pain: a meta-analysis." The American journal of medicine 123.1 (2010): 87-e7. ↩
- Die Rückenstrecker sind eine Gruppe von Muskeln die eine Streckung, Drehung , Seitneigung und Stabilisation der Wirbelsäule ermöglichen. ↩
- Steele, James, Stewart Bruce-Low, and Dave Smith. "A reappraisal of the deconditioning hypothesis in low back pain: review of evidence from a triumvirate of research methods on specific lumbar extensor deconditioning." Current medical research and opinion 30.5 (2014): 865-911 und Steele, James, et al. "Does change in isolated lumbar extensor muscle function correlate with good clinical outcome? A secondary analysis of data on change in isolated lumbar extension strength, pain, and disability in chronic low back pain." Disability and rehabilitation (2018): 1-9. ↩
- Pinheiro, Marina B., et al. "Symptoms of Depression and Risk of New Episodes of Low Back Pain: A Systematic Review and Meta‐Analysis." Arthritis care & research 67.11 (2015): 1591-1603. ↩
- Steffens, Daniel, et al. "Prevention of low back pain: a systematic review and meta-analysis." JAMA internal medicine 176.2 (2016): 199-208, Shiri, Rahman, David Coggon, and Kobra Falah-Hassani. "Exercise for the Prevention of Low Back Pain: Systematic Review and Meta-Analysis of Controlled Trials." American journal of epidemiology (2017). ↩
- Triage ([triːˈɑːʒ], von frz. Trier ‚sortieren‘, ‚aussuchen‘), deutsche Bezeichnung auch Sichtung oder Einteilung, bezeichnet ein nicht gesetzlich kodifiziertes oder methodisch spezifiziertes Verfahren der Priorisierung medizinischer Hilfeleistung, insbesondere bei unerwartet hohem Aufkommen an Patienten und objektiv unzureichenden Ressourcen. Aus: https://de.wikipedia.org/wiki/Triage ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. "Diagnostic triage for low back pain: a practical approach for primary care." Med J Aust 206.6 (2017): 268-273. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. "Diagnostic triage for low back pain: a practical approach for primary care." Med J Aust 206.6 (2017): 268-273. ↩
- Entzündliche Erkrankung der Wirbelsäule. Sie zählt zu den Erkrankungen aus dem rheumatischen Formkreis. ↩
- Die Cauda equina ist ein Nervengeflecht am Ende der Wirbelsäule. Eine Quetschung dieses Nervengeflechts führt zu schweren neurologischen Ausfällen (z.B. Blasen und Mastdarmschwäche, Schmerzen, Mißempfindungen,...) und wird Cauda Equina Syndrom genannt. ↩
- Eine Übersicht der Faktoren: Wirbelsäuleninfektion: Fieber oder Schüttelfrost, Immungeschwächte Patienten, Ruheschmerz oder nächtliche Schmerzen, Konsum von intravenös-verabreichten Drogen, vorhergehende Verletzung oder Op im Mundraum/an der Wirbeläsule; Axiale Spondyloarthritis: chronische Rückenschmerzen (Beginn < 45 Jahre), entzündliche Rückenschmerzen, periphere Manifestationen (Arthritis, Enthesitis, Dactylitis), extra-artikuläre Manifestationen (Psoriasis, entzündliche Darmerkrankung), positive Familiengeschichte, gutes Ansprechen auf NSAR; Cauda Equina Syndrom: neuerworbene Blasenmastdarmschwäche, Sattelanästhesie, persistierende und/oder fortschreitende Veränderung im Bereich der unteren Motorneurone. Aus: Bardin, Lynn D., Peter King, and Chris G. Maher. "Diagnostic triage for low back pain: a practical approach for primary care." Med J Aust 206.6 (2017): 268-273. ↩
- Verschleiß bedingte Randzackenbildung der Wirbelkörper. ↩
- Wirbelgleiten ↩
-
Verengung des Wirbelkanals. ↩
- Hautbereich, der durch eine bestimmte Nervenwurzel versorgt wird. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. "Diagnostic triage for low back pain: a practical approach for primary care." Med J Aust 206.6 (2017): 268-273. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. "Diagnostic triage for low back pain: a practical approach for primary care." Med J Aust 206.6 (2017): 268-273. ↩
- https://www.nice.org.uk/guidance/NG59 ↩
- = die Neigung, negative Aspekte einer Situation oder mögliche negative Konsequenzen in übertriebenem Maße wahrzunehmen und darüber zu grübeln oder diese zu antizipieren. https://portal.hogrefe.com/dorsch/katastrophisieren-1/ ↩
- Hill, Jonathan C., et al. "A primary care back pain screening tool: identifying patient subgroups for initial treatment." Arthritis Care & Research 59.5 (2008): 632-641. ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Deyo, Richard A., James Rainville, and Daniel L. Kent. “What can the history and physical examination tell us about low back pain?.” Jama 268.6 (1992): 760-765. ↩
- Unter einer Skoliose versteht man eine Seitabweichung der Wirbelsäule von der Längsachse mit Rotation der Wirbelkörper um die Längsachse und Torsion der Wirbelkörper (Verschieben der Deck- und Grundplatten gegeneinander) – begleitet von strukturellen Verformungen der Wirbelkörper. Aus: http://flexikon.doccheck.com/de/Skoliose# ↩
- Abgleiten eines Wirbels nach vorne. ↩
- Deyo, Richard A., James Rainville, and Daniel L. Kent. “What can the history and physical examination tell us about low back pain?.” Jama 268.6 (1992): 760-765. ↩
- Brinjikji, W., et al. “Systematic literature review of imaging features of spinal degeneration in asymptomatic populations.” American Journal of Neuroradiology 36.4 (2015): 811-816, Endean, Alison, Keith T. Palmer, and David Coggon. “Potential of MRI findings to refine case definition for mechanical low back pain in epidemiological studies: a systematic review.” Spine 36.2 (2011): 160. ↩
- Richard A. Deyo, M.D., M.P.H., and James N. Weinstein, D.O. N Engl J Med 2001; 344:363-370 February 1, 2001. ↩
- Henschke, Nicholas, et al. “Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain.” Arthritis & Rheumatology 60.10 (2009): 3072-3080. ↩
- Die Cauda equina ist ein Nervengeflecht am Ende der Wirbelsäule. Eine Quetschung dieses Nervengeflechts führt zu schweren neurologischen Ausfällen (z.B. Blasen und Mastdarmschwäche, Schmerzen, Mißempfindungen,…). ↩
- Enthoven, Wendy TM, et al. “Prevalence and “red flags” regarding specified causes of back pain in older adults presenting in general practice.” Physical therapy 96.3 (2016): 305-312. ↩
- Chou, Roger, et al. “Diagnosis and Treatment of Low Back Pain: A Joint Clinical Practice Guideline from the American College of Physicians and the American Pain SocietyDiagnosis and Treatment of Low Back Pain.” Annals of internal medicine 147.7 (2007): 478-491, Chou, Roger, et al. “Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians.” Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society.” Annals of internal medicine 147.7 (2007): 478-491. ↩
- Chou, Roger, et al. “Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians.” Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society.” Annals of internal medicine 147.7 (2007): 478-491. ↩
- Chou, Roger, et al. “Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians.” Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society.” Annals of internal medicine 147.7 (2007): 478-491. ↩
- Chou, Roger, et al. “Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians.” Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society.” Annals of internal medicine 147.7 (2007): 478-491. ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Chou, Roger, et al. “Imaging strategies for low-back pain: systematic review and meta-analysis.” The Lancet 373.9662 (2009): 463-472. ↩
- Webster, Barbara S., et al. “Iatrogenic consequences of early magnetic resonance imaging in acute, work-related, disabling low back pain.” Spine 38.22 (2013): 1939-1946, Webster, Barbara S., et al. “The cascade of medical services and associated longitudinal costs due to nonadherent magnetic resonance imaging for low back pain.” Spine 39.17 (2014): 1433-1440. ↩
- Chou, Roger, et al. “Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians.” Annals of internal medicine 154.3 (2011): 181-189. College of Physicians and the American Pain Society.” Annals of internal medicine 147.7 (2007): 478-491, Lin, Ivan B., et al. “Disabling chronic low back pain as an iatrogenic disorder: a qualitative study in Aboriginal Australians.” BMJ open 3.4 (2013): e002654. ↩
- http://gesundheitsmonitor.de/uploads/tx_itaoarticles/9._Baeuml_Kifmann_Gemo_16.pdf ↩
- Klinische Test die untersucht wurden waren z.B.: Palpation, Schmerzprovokationstes, Bewegungstest, etc. ↩
- van Tilburg, Cornelis WJ, et al. “Inter-rater reliability of diagnostic criteria for sacroiliac joint-, disc-and facet joint pain.” Journal of Back and Musculoskeletal Rehabilitation Preprint (2016): 1-7, Hancock, Mark J., et al. “Systematic review of tests to identify the disc, SIJ or facet joint as the source of low back pain.” European Spine Journal 16.10 (2007): 1539-1550, Rubinstein, Sidney M., and Maurits van Tulder. “A best-evidence review of diagnostic procedures for neck and low-back pain.” Best Practice & Research Clinical Rheumatology 22.3 (2008): 471-482, May, Stephen, Chris Littlewood, and Annette Bishop. “Reliability of procedures used in the physical examination of non-specific low back pain: a systematic review.” Australian journal of physiotherapy 52.2 (2006): 91-102. ↩
- Die Thermokoagulation ist ein therapeutisches Verfahren, bei dem durch hochfrequente elektrische Ströme in einem Gewebe ein umschriebener Hitzebereich erzeugt wird. Das Gewebe wird dabei durch die Temperatureinwirkung zerstört. http://flexikon.doccheck.com/de/Thermokoagulation ↩
- http://americanpainsociety.org/uploads/education/guidelines/evaluation-management-lowback-pain.pdf ↩
- Maas, Esther T., et al. “Radiofrequency denervation for chronic low back pain.” The Cochrane Library (2015). ↩
- Vekaria, Rajni, et al. “Intra-articular facet joint injections for low back pain: a systematic review.” European Spine Journal 25.4 (2016): 1266-1281. ↩
- O’Sullivan, Peter. “Diagnosis and classification of chronic low back pain disorders: maladaptive movement and motor control impairments as underlying mechanism.” Manual therapy 10.4 (2005): 242-255. ↩
- Manchikanti, Laxmaiah, et al. “A critical review of the American Pain Society clinical practice guidelines for interventional techniques: part 2. Therapeutic interventions.” Pain physician 13.4 (2009): E215-64. ↩
- https://www.nice.org.uk/guidance/ng59/resources/low-back-pain-and-sciatica-in-over-16s-assessment-and-management-1837521693637 ↩
- Mangelnde Körperliche Bewegung scheint kein Riskofaktor für Rückenschmerzen zu sein. Sitthipornvorakul, Ekalak, et al. “The association between physical activity and neck and low back pain: a systematic review.” European Spine Journal 20.5 (2011): 677-689, Chen, Shu-Mei, et al. “Sedentary lifestyle as a risk factor for low back pain: a systematic review.” International archives of occupational and environmental health 82.7 (2009): 797-806. ↩
- Wie weiter oben schon beschrieben ist Übergewicht nach neueren Erkenntnissen kein Risikofaktor für Rückenschmerzen. Jedoch wird dieser Faktor immer noch häufig genannt. ↩
- Alkoholkonsum ist kein Risikofaktor für die Entstehung für Rückenschmerzen. Ferreira, Paulo Henrique, et al. “Is alcohol intake associated with low back pain? A systematic review of observational studies.” Manual therapy 18.3 (2013): 183-190. ↩
- Coenen, Pieter, et al. “The effect of lifting during work on low back pain: a health impact assessment based on a meta-analysis.” Occup Environ Med (2014): oemed-2014. ↩
- Shiri, Rahman, et al. “The association between smoking and low back pain: a meta-analysis.” The American journal of medicine 123.1 (2010): 87-e7. ↩
- Die Rückenstrecker sind eine Gruppe von Muskeln die eine Streckung, Drehung , Seitneigung und Stabilisation der Wirbelsäule ermöglichen. ↩
- Steele, James, Stewart Bruce-Low, and Dave Smith. “A reappraisal of the deconditioning hypothesis in low back pain: review of evidence from a triumvirate of research methods on specific lumbar extensor deconditioning.” Current medical research and opinion 30.5 (2014): 865-911 und Steele, James, et al. “Does change in isolated lumbar extensor muscle function correlate with good clinical outcome? A secondary analysis of data on change in isolated lumbar extension strength, pain, and disability in chronic low back pain.” Disability and rehabilitation (2018): 1-9. ↩
- Pinheiro, Marina B., et al. “Symptoms of Depression and Risk of New Episodes of Low Back Pain: A Systematic Review and Meta‐Analysis.” Arthritis care & research 67.11 (2015): 1591-1603. ↩
- Steffens, Daniel, et al. “Prevention of low back pain: a systematic review and meta-analysis.” JAMA internal medicine 176.2 (2016): 199-208, Shiri, Rahman, David Coggon, and Kobra Falah-Hassani. “Exercise for the Prevention of Low Back Pain: Systematic Review and Meta-Analysis of Controlled Trials.” American journal of epidemiology (2017). ↩
- Triage ([triːˈɑːʒ], von frz. Trier ‚sortieren‘, ‚aussuchen‘), deutsche Bezeichnung auch Sichtung oder Einteilung, bezeichnet ein nicht gesetzlich kodifiziertes oder methodisch spezifiziertes Verfahren der Priorisierung medizinischer Hilfeleistung, insbesondere bei unerwartet hohem Aufkommen an Patienten und objektiv unzureichenden Ressourcen. Aus: https://de.wikipedia.org/wiki/Triage ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273. ↩
- Entzündliche Erkrankung der Wirbelsäule. Sie zählt zu den Erkrankungen aus dem rheumatischen Formkreis. ↩
- Die Cauda equina ist ein Nervengeflecht am Ende der Wirbelsäule. Eine Quetschung dieses Nervengeflechts führt zu schweren neurologischen Ausfällen (z.B. Blasen und Mastdarmschwäche, Schmerzen, Mißempfindungen,…) und wird Cauda Equina Syndrom genannt. ↩
- Eine Übersicht der Faktoren:
Wirbelsäuleninfektion: Fieber oder Schüttelfrost, Immungeschwächte Patienten, Ruheschmerz oder nächtliche Schmerzen, Konsum von intravenös-verabreichten Drogen, vorhergehende Verletzung oder Op im Mundraum/an der Wirbeläsule;
Axiale Spondyloarthritis: chronische Rückenschmerzen (Beginn < 45 Jahre), entzündliche Rückenschmerzen, periphere Manifestationen (Arthritis, Enthesitis, Dactylitis), extra-artikuläre Manifestationen (Psoriasis, entzündliche Darmerkrankung), positive Familiengeschichte, gutes Ansprechen auf NSAR;
Cauda Equina Syndrom: neuerworbene Blasenmastdarmschwäche, Sattelanästhesie, persistierende und/oder fortschreitende Veränderung im Bereich der unteren Motorneurone.
Aus: Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273. ↩ - Verschleiß bedingte Randzackenbildung der Wirbelkörper. ↩
- Wirbelgleiten ↩
-
Verengung des Wirbelkanals. ↩
- Hautbereich, der durch eine bestimmte Nervenwurzel versorgt wird. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273. ↩
- https://www.nice.org.uk/guidance/NG59 ↩
- = die Neigung, negative Aspekte einer Situation oder mögliche negative Konsequenzen in übertriebenem Maße wahrzunehmen und darüber zu grübeln oder diese zu antizipieren. https://portal.hogrefe.com/dorsch/katastrophisieren-1/ ↩
- Hill, Jonathan C., et al. “A primary care back pain screening tool: identifying patient subgroups for initial treatment.” Arthritis Care & Research 59.5 (2008): 632-641. ↩