Beschreibung
Buch Behandle Fersensporn Selber – Evidenzbasierte Behandlungsmöglichkeiten
von Tobias Saueressig
Sie haben einen Fersensporn und wollen sich über die Behandlungsmöglichkeiten informieren?
Dann ist dieses Buch „Behandle Deinen Fersensporn Selber – Evidenzbasierte Behandlungsmöglichkeiten“ genau das Richtige. Die im Buch beschriebenen Therapiemöglichkeiten sind evidenzbasiert, das heißt, dass über 60 wissenschaftliche Studien kombiniert mit meiner physiotherapeutischen Praxiserfahrung in die Erstellung des Buches eingegangen sind. Lernen Sie alles was für eine effektive Selbstbehandlung des Fersensporns notwendig ist.
Was bietet das Buch?
- Wissenschaftliche Forschung auch für den Laien verständlich aufbereitet.
- Neuste wissenschaftliche Erkenntnisse über die Entstehung eines Fersensporns.
- Risikofaktoren für einen Fersensporn erkennen und minimieren lernen.
- Prognose über die Länge und den Verlauf der Krankheit des Fersensporns.
- Komplett evidenzbasierte Behandlungsempfehlungen zur Behandlung eines Fersensporns.
- Lernen Sie Ihr eigenes Trainingsprogramm zu erstellen.
- Lernen Sie Ihre Therapiefortschritte objektiv zumessen.
- Informieren Sie sich ausführlich über weitere Therapieansätze und deren Effektivität.
Preis: 14,95 €, 74 Seiten, DIN A4 Format, E Book (PDF)
Auszug aus dem Buch
Kapitel II Was ist ein Fersensporn (Plantarfasziitis)?
Um zu erklären, was ein Fersensporn ist, beschreibe ich zunächst die wesentlichen anatomischen Elemente des Fußes, die für das Verständnis des Fersensporns notwendig sind. Das erleichtert das Verständnis des Krankheitsbildes.
Anatomie
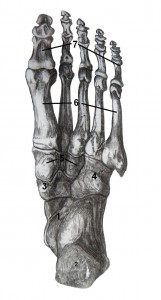
Das Skelett des Fußes besteht aus folgenden Knochen:
(1) Sprungbein/Rollbein (Talus)
(2) Fersenbein (Calcaneus)
(3) Würfelbein (Os cuboideum)
(4) Kahnbein (Os naviculare)
(5) Keilbein(e) (Ossa cuneiformia [drei Knochen])
(6) Mittelfußknochen (Ossa metatarsi [fünf Knochen])
(7) Zehenknochen (Ossa digitorum [15 Knochen])
Eine weitere wichtige Struktur zum Verstehen der Erkrankung des Fersensporns ist die Plantarfaszie (Aponeurosis plantaris). Die Plantarfaszie ist eine Sehnenplatte im Bereich der Fußsohle. Sie verbindet die untere Seite des Fersenbeins mit den Grundgliedern der Zehen. Die Plantarfaszie besteht aus 3 Bändern, wobei das mittlere Band anatomisch und strukturell wichtiger ist, als die innen und außen liegenden Bänder. Ein dickes Fettpolster schützt dabei Ursprung und Ansatz der Faszie. Der mittlere Bereich der Plantarfaszie liegt frei und kann von außen getastet werden, wenn die Faszie gespannt wird. 33 Die Faszie selbst ist unelastisch und lässt sich nur mit großem Kraftaufwand um ca. 4% weiter dehnen. Der Ursprungsbereich nahe des Fersenbeins ist die häufigste Schwachstelle der Faszie. 34
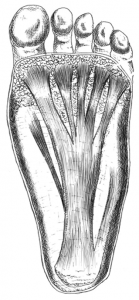
Wofür ist die Plantarfaszie gut?
Die Funktionen der Plantarfaszie sind folgende:
- die Plantarfaszie hilft, das Fußgewölbe zu stützen. Dabei trägt die Plantarfaszie zu einer 25 prozentigen Erhöhung der Steifheit des Fußgewölbes bei. 35
- die Plantarfaszie stabilisiert das Fußgewölbe beim Gehen, indem die Faszie als Koordinator der Bewegung zwischen Zehenstreckung, Supination 36 des Fußes und Außwärtsdrehung des Beins, fungiert. 37
Was ist ein Fersensporn?
Medizinische Fachbegriffe und Begriffe der Alltagssprache sind oftmals nicht ohne Erläuterung verständlich. So auch beim Fersensporn. Man unterscheidet zwischen dem oberen Fersensporn und dem unteren Fersenporn. Der obere Fersensporn wird auch Haglund Extose (Haglund Syndrom) genannt und befindet sich am Achillessehnenansatz. Der obere Fersensporn verursacht Schmerzen am Ansatz der Achillessehne. Der Sporn ist eine angeborene oder erworbene Vergrößerung des Fersenbein-Endes und entsteht häufig durch mechanische Belastung, vor allem durch Schuhdruck.
Mit dem unteren Fersensporn ist die Plantarfasziitis gemeint, die Gegenstand dieses Buches ist. Die Plantarfasziitis ist eine Entzündung der Plantarfaszie. In der deutschsprachigen Literatur werden die Begriffe Fersensporn und Plantarfasziitis synonym verwendet. Das ist nicht ganz korrekt. Vielmehr muss man feststellen, dass ein Fersensporn (als knöcherner Auswuchs am Fersenbein) bei einer Plantarfasziitis vorliegen kann, aber nicht muss. Man findet zwar achtmal häufiger Fersensporne bei Menschen mit einer Plantarfasziitis verglichen mit einer Kontrollgruppe 38, jedoch nicht bei allen Patienten mit Plantarfasziitis. Das bedeutet, dass ein Fersensporn nicht die Ursache für Plantarfasziitis ist. Es besteht ein bisher ungeklärter Zusammenhang zwischen Fersensporn und Plantarfasziitis. 39 Man könnte nun meinen, dass der Begriff der Plantarfasziitis der bessere sei, jedoch haben Wissenschaftler auch an diesem Begriff etwas zu bemängeln.
Was ist am Begriff der Plantarfasziitis auszusetzen?
Der Begriff der Plantarfasziitis deutet auf eine entzündliche Ursache für die Erkrankung hin. Jedoch zeigen Studien, bei denen Teile aus der erkrankten Plantarfaszie entnommen und untersucht wurden, ein anderes Bild.
Tabelle nach Wearing (pdf)
Die in der Tabelle vorkommenden Ergebnisse zeigen, dass zwar eindeutig degenerative Veränderungen (z. B. Kollagendegeneration, erhöhte Mengen mukoider Grundsubstanz, angiofibroblastische Hyperplasie, Kalzifikation) bei der Plantarfaszie vorliegen, aber nur kaum entzündliche Veränderungen. 40 Deshalb sprechen auch einige Forscher lieber von der Plantarfasziose. 41 Durch die Endung „-ose“ wird auf einen degenerativen Prozess hingewiesen. Demzufolge bedeutet Plantarfasziose die degenerative Veränderung der Plantarfaszie.
Plantarfasziose ist die degenerative Veränderung der Plantarfaszie.
Dieses Wissen ist wichtig für die Behandlung. So kann man nachvollziehen, dass entzündungshemmende Maßnahmen (Eis, Entzündungshemmende Medikamente, etc.) nicht zu einer Verbesserung der Erkrankung führen können. Es geht vielmehr darum, den Körper mit geeigneten Maßnahmen so zu stimulieren, dass eine Erneuerung der Plantarfaszie stattfinden kann und sich die degenerativen Veränderungen der Faszie umkehren oder verringern.
Anmerkung:
Obwohl hier dargestellt wurde, dass die Begriffe Fersensporn und Plantarfasziitis die medizinischen Zusammenhänge unkorrekt wiedergeben, verwende ich den Begriff Fersensporn hier weiter, weil er am gebräuchlichsten ist.
Wie entsteht der Fersensporn?
Die Entstehungsursache des Fersensporns (Plantarfasziitis, Plantarfasziose) ist unbekannt und höchstwahrscheinlich multifaktoriell. 42 Die am häufigsten zitierte Ursache für den Fersensporn ist die Überbelastung der Plantarfaszie durch z.B. übermäßig langes Stehen oder Laufen. 43 Auch können Nerveneinklemmungen der Fußsohlennerven ein beitragender Faktor bei der Schmerzentwicklung des Fersensporns sein. 44
Wie häufig ist ein Fersensporn?
Ein Fersensporn ist die häufigste Ursache für Schmerzen im unteren Bereich der Ferse. Es wird geschätzt, dass der Fersensporn für 11-15 Prozent aller vorkommenden Symptome am Fuß verantwortlich ist. Genauere Angaben lassen sich über die Anzahl der Neuerkrankungen nicht machen. Jedoch weiß man, dass ca. 10 Prozent der Erkrankungen in Verbindung mit Laufen/Joggen entstehen. Der Fersensporn kommt auch häufig bei Soldaten vor. 45 Der Fersensporn tritt am häufigsten im Alter von 40 bis 60 Jahren auf. Eine Ausnahme bildet die Gruppe der Läufer, bei denen der Fersensporn auch in jungen Jahren vorkommt. Eine geschlechtsspezifische Einteilung bezüglich des Auftretens eines Fersensporns lässt sich nicht feststellen. Ein Drittel aller Fersensporne treten beidseitig auf. 46
Kapitel III Risikofaktoren für die Entstehung eines Fersensporns
Eine große Anzahl an Risikofaktoren für die Entstehung eines Fersensporns (Plantar Fasziitis, Plantar Fasziose) sind in der Literatur zu finden. 47 Diese werden in intrinsische 48 und extrinsische 49 Faktoren eingeteilt. Die untenstehende Tabelle gibt einen Überblick über mögliche Risikofaktoren:
Tabelle nach Wearing_Risikofaktoren
Jedoch sind nicht alle oben angegebenen Faktoren bestätigte Risikofaktoren für die Entwicklung des Fersensporns. In einer Übersichtsarbeit von Irving et al. 50 haben die Forscher sämtliche Studien zum Thema Risikofaktoren für einen Fersensporn ausgewertet. Dabei wurden folgende Zusammenhänge zwischen Fersensporn (Plantarfasziitis, Plantarfasziose) herausgefunden:
Tabelle_Fersensporn_Korrelationen
Wichtig festzuhalten ist hier jedoch, dass es sich nicht um Ursache-Wirkungszusammenhänge, sondern nur um „Assoziationen“ handelt. Das bedeutet, dass man nicht sagen kann, dass ein erhöhter BMI zu einem Fersensporn (Plantarfasziitis, Plantarfasziose) führen muss. Man kann in diesem Fall auch den umgekehrten Wirkungszusammenhang ansehen und feststellen, dass verminderte Aktivität infolge der Fersensporn-Beschwerden zu einem erhöhten BMI führt. 51
Wie kann man diese Informationen sinnvoll nutzen?
Man muss die untersuchten Risikozusammenhänge in beeinflussbare und nicht beeinflussbare Faktoren unterteilen, um die Behandlungsstrategie festlegen zu können. Das heißt:
- Bei einem „erhöhtem BMI“, sollten Sie diesen durch ein entsprechendes Ernährungsprogramm senken (gilt nur für Nicht-Sportler). Das ist auch unabhängig von der Diagnose des Fersensporns ratsam, da ein erhöhter BMI ein wesentlicher Risikofaktor für andere Erkrankungen (z.B. Herz-Kreislauferkrankungen) ist,
- wenn „unbewegliche Fuß und Großzehenstrecker“ vorliegen, dann ist für diese Muskeln ein Dehnprogramm sinnvoll und notwendig. (siehe Kapitel V)
Die Faktoren „Vorhandensein eines Fersensporns“ „erhöhtes Alter“ und „langes Stehen“ (meist aus beruflichen Gründen) lassen sich nur schwer beeinflussen.
Kapitel IV Wie erkenne ich, dass ich einen Fersensporn (Plantarfasziitis) habe?
Wichtig!
In der Bundesrepublik Deutschland dürfen nur Ärzte eine Diagnose stellen. Dieses Kapitel dient lediglich als Information zum Prozess der Diagnosestellung bei einem Fersensporn, nicht jedoch zur Stellung einer ärztlichen Diagnose!
Wichtig!
Die Diagnose eines Fersensporns wird häufig auf Grund der ärztlichen Beobachtung gestellt. Dabei achtet der Arzt darauf, dass folgende Symptome vorliegen:
- Isolierte Schmerzen unter der Ferse,
- Schmerzen, die nach Ruheperioden beim Auftreten des Fußes entstehen,
- Schmerzen nach dem Aufstehen am Morgen,
- häufiges Barfußlaufen oder schlechtes Schuhwerk (z.B. Flip-Flops),
- Druckschmerzhaftigkeit der Plantarfaszie und der Innenseite der Ferse,
- ein erhöhter BMI,
- Vorliegen von Plattfüßen,
- Schwellung oder Abbau des Fettpolsters der Ferse. 52
Weitere diagnostische Verfahren, wie z.B. MRT oder Röntgen werden nur zum Ausschluss von anderen Erkrankungen benötigt. 53 Die Liste der Differentialdiagnosen 54 ist lang:
- Riss der Plantarfaszie,
- Enthesopathien 55,
- Ermüdungsbruch des Fersenbeins,
- Knochenprellung 56,
- Infektionen,
- Krebs,
- Paget Syndrom(Osteodystrophia deformans) 57,
- Abbau des Fettpolsters der Ferse,
- Schleimbeutelentzündung an der Ferse/Fuß,
- Tarsal-Tunnel Syndrome 58,
- Nerveneinklemmung des hinteren Tibialis Nervs,
- Bandscheibenvorfall im Bereich L5/S1,
- Neuropathische Schmerzen 59.
Diese lange Liste lässt schon ahnen, wie kompliziert die Diagnosestellung sein kann. Deshalb rate ich jedem Betroffenen zur ärztlichen Untersuchung, um die Diagnose zu sichern! Darüber hinaus macht es nur Sinn den Vorschlägen dieses Buches zu folgen, wenn tatsächlich ein Fersensporn besteht.
Bildgebende Verfahren
Bildgebende Verfahren sind zum Ausschluss anderer Erkrankungen notwendig. Zum Einsatz kommen Röntgenuntersuchung, MRT und Ultraschall.
Mit Hilfe der Röntgenuntersuchung kann ein Ermüdungsbruch im Bereich des Fersenbeins von einem Fersensporn (Plantarfasziitis) unterschieden werden. Dabei kann auch, falls vorhanden, ein Fersensporn festgestellt werden, der zwar, wie schon dargestellt wurde, einen Hinweis auf eine Plantarfasziitis darstellt, aber diese nicht nachweist. 60
Mittels Ultraschalluntersuchung kann ein Fersensporn (Plantarfasziitis) diagnostiziert werden. Bei Gesunden ist die Plantarfaszie 2-4mm dick. Bei Patienten mit einem Fersensporn ist die Plantarfaszie hingegen 5-7mm dick. Die Verdickung der Faszie geht mit einer Flüssigkeitsansammlung einher. Diese weist auf einen Fersensporn (Plantarfasziitis) hin. 61
Mit der Magnetresonanztomografie (MRT) wird ebenfalls die Dicke der Plantarfaszie dargestellt und so die Diagnose gesichert werden. Auch zeigt sich im MRT eine erhöhte Signalstärke/-dichte der Plantarfaszie und am Ansatz der Faszie am Fersenbein. 62
Kapitel V Welche Prognose hat der Fersensporn?
Um eine sichere Prognose über den Verlauf der Erkrankung eines Fersensporns zuverlässig machen zu können, muss man den natürlichen Verlauf der Krankheit kennen. Dieser ließe sich sich eigentlich einfach ermitteln: Man betrachtet eine genügend große Anzahl an Menschen, die gerade an einem Fersensporn erkrankt sind und wartet ab, wie sich die Krankheit im Laufe der Zeit entwickelt. Leider ist eine derartige Studie schwer durchführbar, da sich dazu kaum Patienten bereiterklären würden. Deswegen gibt es keine Studie(n) über den natürlichen Verlauf eines Fersensporns.
Jedoch gibt es Fallserien 63, die den klinischen Verlauf von Patienten mit Fersensporn über eine lange Zeit beobachtet haben.
Zur Übersicht gebe ich hier die wichtigsten Studien wieder:
Bei der Interpretation der Resultate muss man beachten, dass in allen Studien der Fersensporn auch behandelt wurde. Das heißt, dass man aus diesen Studien nur ableiten kann, wie lange bei medizinischer Betreuung der Fersensporn im Durchschnitt zur Heilung benötigt.
Zusammenfassend lässt sich sagen, dass:
- der klinische Verlauf für die meisten Patienten positiv ist (über 80% der Patienten) und durchschnittlich 12 Monate dauert,
- und lediglich bis zu 5 Prozent der Patienten operativ behandelt wurden. 64
Ende des Auszugs
Weitere Artikel zum Thema Fersenspor:
Fortgeschrittene Übungen zur Behandlung eines Fersensporns
Stretching und Dehnen Ein Überblick
Barfußlaufen – Ein Trend wissenschaftlich betrachtet
Inhaltsverzeichnis
Kapitel I Einleitung
Fehlinformationen
Kapitel II Was ist ein Fersensporn (Plantarfasziitis)?
Anatomie
Wofür ist die Plantarfaszie gut?
Was ist ein Fersensporn?
Was ist am Begriff der Plantarfasziitis auszusetzen?
Wie entsteht der Fersensporn?
Wie häufig ist ein Fersensporn?
Kapitel III Risikofaktoren für die Entstehung eines Fersensporns
Wie kann man diese Informationen sinnvoll nutzen?
Kapitel IV Wie erkenne ich, dass ich einen Fersensporn (Plantarfasziitis) habe?
Bildgebende Verfahren
Kapitel V Welche Prognose hat der Fersensporn?
Kapitel VI Welche physiotherapeutischen Behandlungsmöglichkeiten gibt es?
Stretching und Dehnungen
Wie führe ich eine Dehnung der Plantarfaszie aus?
Wie oft und wie lange soll ich die Dehnung der Plantarfaszie durchführen?
Wie erkenne ich, ob meine Wadenmuskeln Flexiblitätsdefizite haben?
Welche Übungen sind geeignet, die Wadenmuskulatur zu dehnen?
Wie oft und wie lange soll die Dehnung der Wadenmuskulatur durchgeführt werden?
Triggerpunkt Therapie
Selbstbehandlung der Triggerpunkte bei einem Fersensporn
Kräftigung der Fußmuskulatur
Kräftigung der Wadenmuskulatur
Ausführungshinweise
Manuelle Therapie
Taping
Beispiele für verschiedene Trainingsprogramme
Kapitel VII Wie messe ich meine Fortschritte?
Der Fuss-Funktions-Index
Kapitel VIII Welche weiteren Behandlungsmöglichkeiten sind empfehlenswert?
Autologes Blut und Plättchenreiches Plasma (PRP)
Extracorporale Stoßwellentherapie
Fersenkissen und Fersenpolster
Kortison-Injektionen
Lasertherapie
Nachtschienen
Operationen
Orthopädische Einlagen
Nichtsteroidalen Antirheumatika (NSAR)
Ultraschalltherapie
Literaturverzeichnis
Stichwortverzeichnis
Anatomie
Anlaufschmerz
Aponeurosis plantaris
Assoziationen
Ausführungshinweise
Autologes Blut
Behandlungsmöglichkeiten
Behandlungsmöglichkeiten, weitere
Beispiele, Trainingsprogramm
Bildgebende Verfahren
BMI
degenerative Veränderungen
Dehnen der Plantarfaszie
Dehnung der Plantarfaszie
Dehnung der Wadenmuskulatur
Dehnungen
Dehnzeit
Diagnose
Differentialdiagnosen
Entstehung, Fersensporn
Entstehung. Fersensporn
Extracorporale Stoßwellentherapie
extrinsische
Faszie
Fehlinformationen
Fersenkissen und Fersenpolster
Fersensporn
Fersensporn, Häufigkeit
Flexibilitätsdefizite
Flexiblitätsdefizite
Fortschritte
Fuss-Funktions-Index
Haglund Extose
Haglund Syndrom
intrinsische
Kalkaneus Taping
Kinesio Taping ®
Kortison-Injektionen
Kräftigung
Kräftigung der Wadenmuskulatur
Lasertherapie
Low Dye Taping
M. abductor hallucis
M. gastrocnemius
M. quadratus plantae
M. soleus
M. tibialis posterior
Magnetresonanztomografie
Manuelle Therapie
Manuellen Therapie
Nachtschienen
natürliche Verlauf, Fersensporn
natürlichen Verlauf
Nichtsteroidalen Antirheumatika
NSAR
oberen Fersensporn
Operationen
Orthesen
Orthopädische Einlagen
physiotherapeutischen Behandlungsmöglichkeiten
Plantarfaszie
Plantarfaszie, Anatomie
Plantarfasziitis
Plantarfasziose
Plättchenreiches Plasma
Risikofaktoren
Risikofaktoren, Fersensporn
Röntgenuntersuchung
Selbstbehandlung
Stretching
Taping
Test
Trainingsprogramm, Beispiel
Triggerpunkt
Triggerpunkt Therapie
Triggerpunkte
Überbelastung
Übung, Kräftigung
Ultraschalltherapie
Ultraschalluntersuchung
unteren Fersenporn
Wadenheben
Wadenheben mit Handtuch unter den Zehenspitzen
Wadenmuskulatur
Preis: 24,95 €, 76 Seiten, DIN A4 Format, Spiralbindung
Notes:
- League, Alan C. "Current concepts review: plantar fasciitis." Foot & Ankle International 29.3 (2008): 358-366. ↩
- Toomey, E. Pepper. "Plantar heel pain." Foot and ankle clinics 14.2 (2009): 229-245. ↩
- Huang, Ching-Kuei, et al. "Biomechanical evaluation of longitudinal arch stability." Foot & Ankle International 14.6 (1993): 353-357. ↩
- Supination des Fußes bedeutet die Hebung des inneren Fußrandes bei gleichzeitiger Senkung des äußeren Fußrandes. ↩
- Wearing, Scott in [Hrsg.] Schleip, Robert, et al. „Fascia – The Tensional Network of the Human Body“, Churchill Livingstone Elsevier. ↩
- McMillan, A. M., Landorf, K. B., Barrett, J. T., Menz, H. B., & Bird, A. R. (2009). Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis. J Foot Ankle Res, 2, 32. ↩
- McMillan, A. M., Landorf, K. B., Barrett, J. T., Menz, H. B., & Bird, A. R. (2009). Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis. J Foot Ankle Res, 2, 32. ↩
- Wearing, Scott C., et al. "The pathomechanics of plantar fasciitis." Sports Medicine 36.7 (2006): 585-611. ↩
- Lemont, Harvey, Krista M. Ammirati, and Nsima Usen. "Plantar fasciitis a degenerative process (fasciosis) without inflammation." Journal of the American Podiatric Medical Association 93.3 (2003): 234-237, Thomas, James L., et al. "The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010." The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19. ↩
- Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Thomas, James L., et al. "The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010." The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19. ↩
- Thomas, James L., et al. "The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010." The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19, Alshami, Ali M., Tina Souvlis, and Michel W. Coppieters. "A review of plantar heel pain of neural origin: differential diagnosis and management." Manual therapy 13.2 (2008): 103-111 ↩
- Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Wearing, Scott C., et al. "The pathomechanics of plantar fasciitis." Sports Medicine 36.7 (2006): 585-611. ↩
- Intrinsisch (lateinisch intrinsecus‚ inwendig, innerlich oder ‚hineinwärts, nach der inneren Seite hin‘) bedeutet ursprünglich „innerlich“ oder „nach innen gewendet“, in einer späteren Umdeutung auch „von innen her kommend“. ↩
- Extrinsisch bedeutet von außen her (angeregt), nicht aus eigenem Antrieb erfolgend. ↩
- Irving, Damien B., Jillianne L. Cook, and Hylton B. Menz. "Factors associated with chronic plantar heel pain: a systematic review." Journal of science and medicine in sport 9.1 (2006): 11-22. ↩
- Irving, Damien B., Jillianne L. Cook, and Hylton B. Menz. "Factors associated with chronic plantar heel pain: a systematic review." Journal of science and medicine in sport 9.1 (2006): 11-22. ↩
- Thomas, James L., et al. "The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010." The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19. ↩
- Cole, Charles, Craig Seto, and John Gazewood. "Plantar fasciitis: evidence-based review of diagnosis and therapy." Am Fam Physician 72.11 (2005): 2237-42, Thomas, James L., et al. "The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010." The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19, Lareau, Craig R., et al. "Plantar and Medial Heel Pain: Diagnosis and Management." Journal of the American Academy of Orthopaedic Surgeons 22.6 (2014): 372-380. ↩
- Differentialdiagnosen = Diagnosen, die auch noch möglich sein könnten. ↩
- Eine Enthesiopathie (von gr. énthesis (ἔνθεσις) Ansatz und gr. páthos (πάθος) Leiden; Syn.: Enthesopathie, Enthesitis) ist eine Gruppe von krankhaften Störungen meist gelenknaher Sehnenansatzpunkte. http://de.wikipedia.org/wiki/Enthesiopathie ↩
- Knochenprellung ist ein Ausdruck für kleinste Knochenbrüche, auch Mikrofrakturen genannt, die aufgrund eines Traumas entstehen. ↩
- Die Osteodystrophia deformans, auch als Ostitis deformans, Paget-Syndrom, Paget-Krankheit oder Morbus Paget bezeichnet, ist eine Erkrankung des Skelettsystems mit einem oder mehreren Arealen erhöhten und unorganisierten Knochenumbaus, bei der es allmählich zu einer Verdickung kommt. Betroffen sind meist Wirbelsäule, Becken, Extremitäten und Schädel. http://de.wikipedia.org/wiki/Osteodystrophia_deformans ↩
- Einklemmung des hinteren Tibialis Nerv im Tarsal Tunnel. ↩
- = Nervenschmerz. ↩
- Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- McMillan, Andrew M., et al. "Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis." J Foot Ankle Res 2 (2009): 32, Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Eine Fallserie ist eine Art von Beobachtungsstudie in der Medizin. Bei ihr wird eine Gruppe von Patienten mit einer bestimmten Krankheit betrachtet, ohne dass dabei im Rahmen der Studie spezielle Maßnahmen, wie z. B. eine studienspezifische Therapie, erfolgen (nicht-interventionelle Studie). http://de.wikipedia.org/wiki/Fallserie ↩
- Buchbinder, Rachelle. "Plantar fasciitis." New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- League, Alan C. “Current concepts review: plantar fasciitis.” Foot & Ankle International 29.3 (2008): 358-366. ↩
- Toomey, E. Pepper. “Plantar heel pain.” Foot and ankle clinics 14.2 (2009): 229-245. ↩
- Huang, Ching-Kuei, et al. “Biomechanical evaluation of longitudinal arch stability.” Foot & Ankle International 14.6 (1993): 353-357. ↩
- Supination des Fußes bedeutet die Hebung des inneren Fußrandes bei gleichzeitiger Senkung des äußeren Fußrandes. ↩
- Wearing, Scott in [Hrsg.] Schleip, Robert, et al. „Fascia – The Tensional Network of the Human Body“, Churchill Livingstone Elsevier. ↩
- McMillan, A. M., Landorf, K. B., Barrett, J. T., Menz, H. B., & Bird, A. R. (2009). Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis. J Foot Ankle Res, 2, 32. ↩
- McMillan, A. M., Landorf, K. B., Barrett, J. T., Menz, H. B., & Bird, A. R. (2009). Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis. J Foot Ankle Res, 2, 32. ↩
- Wearing, Scott C., et al. “The pathomechanics of plantar fasciitis.” Sports Medicine 36.7 (2006): 585-611. ↩
- Lemont, Harvey, Krista M. Ammirati, and Nsima Usen. “Plantar fasciitis a degenerative process (fasciosis) without inflammation.” Journal of the American Podiatric Medical Association 93.3 (2003): 234-237, Thomas, James L., et al. “The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010.” The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19. ↩
- Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Thomas, James L., et al. “The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010.” The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19. ↩
- Thomas, James L., et al. “The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010.” The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19, Alshami, Ali M., Tina Souvlis, and Michel W. Coppieters. “A review of plantar heel pain of neural origin: differential diagnosis and management.” Manual therapy 13.2 (2008): 103-111 ↩
- Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Wearing, Scott C., et al. “The pathomechanics of plantar fasciitis.” Sports Medicine 36.7 (2006): 585-611. ↩
- Intrinsisch (lateinisch intrinsecus‚ inwendig, innerlich oder ‚hineinwärts, nach der inneren Seite hin‘) bedeutet ursprünglich „innerlich“ oder „nach innen gewendet“, in einer späteren Umdeutung auch „von innen her kommend“. ↩
- Extrinsisch bedeutet von außen her (angeregt), nicht aus eigenem Antrieb erfolgend. ↩
- Irving, Damien B., Jillianne L. Cook, and Hylton B. Menz. “Factors associated with chronic plantar heel pain: a systematic review.” Journal of science and medicine in sport 9.1 (2006): 11-22. ↩
- Irving, Damien B., Jillianne L. Cook, and Hylton B. Menz. “Factors associated with chronic plantar heel pain: a systematic review.” Journal of science and medicine in sport 9.1 (2006): 11-22. ↩
- Thomas, James L., et al. “The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010.” The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19. ↩
- Cole, Charles, Craig Seto, and John Gazewood. “Plantar fasciitis: evidence-based review of diagnosis and therapy.” Am Fam Physician 72.11 (2005): 2237-42, Thomas, James L., et al. “The diagnosis and treatment of heel pain: a clinical practice guideline–revision 2010.” The Journal of Foot and Ankle Surgery 49.3 (2010): S1-S19, Lareau, Craig R., et al. “Plantar and Medial Heel Pain: Diagnosis and Management.” Journal of the American Academy of Orthopaedic Surgeons 22.6 (2014): 372-380. ↩
- Differentialdiagnosen = Diagnosen, die auch noch möglich sein könnten. ↩
- Eine Enthesiopathie (von gr. énthesis (ἔνθεσις) Ansatz und gr. páthos (πάθος) Leiden; Syn.: Enthesopathie, Enthesitis) ist eine Gruppe von krankhaften Störungen meist gelenknaher Sehnenansatzpunkte. http://de.wikipedia.org/wiki/Enthesiopathie ↩
- Knochenprellung ist ein Ausdruck für kleinste Knochenbrüche, auch Mikrofrakturen genannt, die aufgrund eines Traumas entstehen. ↩
- Die Osteodystrophia deformans, auch als Ostitis deformans, Paget-Syndrom, Paget-Krankheit oder Morbus Paget bezeichnet, ist eine Erkrankung des Skelettsystems mit einem oder mehreren Arealen erhöhten und unorganisierten Knochenumbaus, bei der es allmählich zu einer Verdickung kommt. Betroffen sind meist Wirbelsäule, Becken, Extremitäten und Schädel. http://de.wikipedia.org/wiki/Osteodystrophia_deformans ↩
- Einklemmung des hinteren Tibialis Nerv im Tarsal Tunnel. ↩
- = Nervenschmerz. ↩
- Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- McMillan, Andrew M., et al. “Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis.” J Foot Ankle Res 2 (2009): 32, Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩
- Eine Fallserie ist eine Art von Beobachtungsstudie in der Medizin. Bei ihr wird eine Gruppe von Patienten mit einer bestimmten Krankheit betrachtet, ohne dass dabei im Rahmen der Studie spezielle Maßnahmen, wie z. B. eine studienspezifische Therapie, erfolgen (nicht-interventionelle Studie). http://de.wikipedia.org/wiki/Fallserie ↩
- Buchbinder, Rachelle. “Plantar fasciitis.” New England Journal of Medicine 350.21 (2004): 2159-2166. ↩