Was hilft bei akuten unteren Rückenschmerzen?
Webbasierte Information bezüglich der Behandlung von akuten unteren Rückenschmerzen sind meist von geringer Qualität. 1 In diesem Artikel gebe ich nach Sichtung der aktuellen Studienlage evidenzbasierte Empfehlungen für den Umgang mit akuten unteren Rückenschmerzen.
Was sind untere Rückenschmerzen?
Untere Rückenschmerzen sind als Schmerzen unterhalb des Rippenbogens und oberhalb der Gesäßhälften, mit oder ohne Ausstrahlung in die Beine, definiert. Sie können von weiteren Beschwerden begleitet sein. Neben körperlichen Faktoren (Genetik, etc.) spielen auch psychische (z.B. Problemlösekompetenz, Selbstwirksamkeitserwartung) und soziale Faktoren (z.B. soziale Netze, Arbeitsplatz) eine Rolle in der Entstehung und Fortdauer der Erkrankung. 2 Der Begriff Rückenschmerz ist keine Diagnose, sondern das Symptom einer zugrundeliegenden Erkrankung!
Gängig ist eine Einteilung der Rückenschmerzen nach ihrem zeitlichem Verlauf und nach ihrer Ursache. Der zeitliche Verlauf bezieht sich dabei auf die Dauer des Rückenschmerzes. Es wird dabei zwischen akuten, subakuten, chronischen und chronisch rezidivierenden Rückenschmerzen unterschieden. Akute Schmerzen dauern weniger als 6 Wochen an. Subakute Schmerzen dauern bis zu 12 Wochen an. Chronische Schmerzen liegen vor, wenn der Rückenschmerz länger als 12 Wochen besteht. Chronisch rezidivierende Schmerzen liegen vor, wenn Schmerzepisoden im beschriebenen Rückenbereich nach einer symptomfreien Zeit von mindestens 6 Monaten wieder auftreten. 3
Dabei wird aktuell die Ansicht vertreten, dass untere Rückenschmerzen sehr oft nur kurz anhalten und keine oder wenige langfristigen Konsequenzen haben. Wiederauftretende Episoden von Rückenschmerzen sind jedoch auch häufig und werden vermehrt als ein langanhaltendes Leiden mit einem variablen Verlauf gesehen. Das bedeutet, dass ein Wiederauftreten der Schmerzen nach heutigem Wissensstand eher für einen Zusammenhang zwischen den Episoden spricht, als das es sich um zusammenhangslose Schmerzepisoden handelt. 4 Das spiegelt sich auch in dem oben genannten Begriff der chronisch rezidivierenden Rückenschmerzen wieder.
Was verursacht untere Rückenschmerzen?
Rückenschmerzen lassen sich nach ihrer Ursache in spezifische und nicht-spezifische Rückenschmerzen einteilen. Bei spezifischen Rückenschmerzen lässt sich die Ursache zuordnen, bei nicht-spezifischen Rückenschmerzen ist die Ursache nicht ermittelbar.
Rückenschmerzen sind ein Symptom und keine Krankheit. Wie andere Symptome (z.B. Kopfschmerzen oder Schwindel) können Rückenschmerzen unterschiedliche Ursachen haben. Die häufigste Form von Rückenschmerzen sind nicht-spezifische Rückenschmerzen. Dieser Ausdruck wird verwendet, wenn keine Ursache für die Rückenschmerzen identifiziert werden können. Das heißt jedoch nicht, dass die Schmerzen eingebildet sind, sondern nur, dass es in sehr vielen Fällen keine diagnostischen Möglichkeiten gibt, die genaue Ursache zu ermitteln 5
Es gibt eine Menge an möglichen Strukturen (Bandscheibe, Facettengelenke, Iliosakralgelenk, etc.), die für die Entstehung von Rückenschmerzen in Betracht kommen, jedoch konnte bis jetzt nicht ein eindeutiger Zusammenhang zwischen diesen Strukturen und den bestehenden Schmerzen ermittelt werden (siehe dazu auch mein Buch über Rückenschmerzen). 6
Zwar konnten bei Menschen unter 50 Jahren einige MRT Abnormalität (an der Bandscheibe und Stressfrakturen der Wirbelkörper) in einen Zusammenhang mit unteren Rückenschmerzen gebracht werden, jedoch gibt es wiederum Übersichtsarbeiten die zeigen, dass Menschen mit Rückenschmerzen als auch ohne Rückenschmerzen einen ähnlichen Verschleiß der Wirbelsäule haben. Des Weiteren ist die Beweislage nicht ausreichend, um aus MRT Berichten den Beginn und zukünftigen Verlauf von Rückenschmerzen zu prognostizieren 7. Des Weiteren gibt es keine Hinweise darauf, dass bildgebende Befunde zu einem besseren klinischen Ergebnis führen. 8 Deshalb lehnen auch alle Richtlinien die Routinebenutzung von bildgebenden Verfahren ab. 9
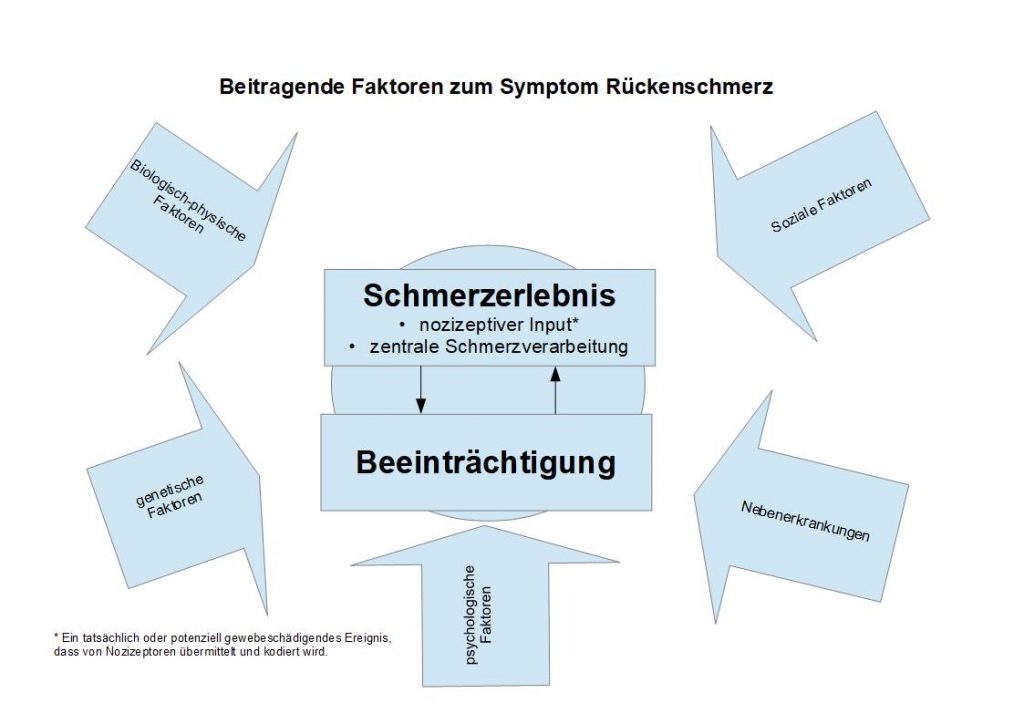
Rückenschmerzen sind dadurch charakterisiert, dass eine Menge an biologisch-physischen, psychologischen und sozialen Faktoren zu einer Beeinträchtigung von körperlicher Funktion, sozialer Teilhabe und u.U. auch zu finanziellen Einbußen führen können. 10
Die in der Abbildung 11 dargestellten beitragenden Faktoren können zu einem höheren Risiko führen, dass die Rückenschmerzen länger weiter bestehen. Eine umfassende Übersichtsarbeit von Parreira et al. 12 untersuchte mögliche Risikofaktoren für Rückenschmerzen. Es wurden dabei folgende, relevante Risikofaktoren identifiziert:
- individuelle Faktoren (z.B. höheres Alter, …),
- schlechter allgemeiner Gesundheitszustand (Rauchen, Schlafprobleme, …),
- körperliche Belastung (Vibrationen, langes Autofahren, …),
- psychologischer Stress (Depressionen, psychosomatische Faktoren, …),
die einen negativen Verlauf der Rückenschmerzen begünstigen. Anhand dieser Tatsachen kann man erkennen, dass länger bestehende Rückenschmerzen meist nicht nur durch einen Faktor erklärbar sind.
Woran kann man erkennen, ob man sich sorgen über die bestehenden Rückenschmerzen machen muss?
Wichtig!
In der Bundesrepublik Deutschland dürfen nur Ärzte eine Diagnose stellen. Dieser Artikel dient lediglich als Information zum Prozess der Diagnosestellung bei Rückenschmerzen, nicht jedoch zur Stellung einer ärztlichen Diagnose!
Wichtig!
Bei einem überwiegenden Teil von Rückenschmerzen kann man beruhigt sein. Wirkliche Gefahren gehen von Rückenschmerzen nur in einer geringen Anzahl an Fällen aus.
Deyo und Weinstein 13 schätzen, dass 4% eine Kompressionsfraktur der Wirbelsäule, 3 % eine Spinalkanalstenose, 2 % organische Beschwerden, 0,7 % einen Tumor der Wirbelsäule und 0,01 % eine Entzündung der Wirbelsäule bei der Erstuntersuchung haben. Eine australische Studie 14 untersuchte 1172 mit akuten Rückenschmerzen. Weniger als 1 % der Patienten hatten eine identifizierbare, spezifische Ursache für ihre Rückenschmerzen. Nur elf Fälle einer ernsthaften Erkrankung (acht osteoporotische Frakturen, zweimal entzündliches Rheuma, ein Cauda equina Syndrom 15) konnten identifiziert werden. Eine niederländische Studie 16 mit 669 Patienten mit Rückenschmerzen konnte 33 Fälle von Wirbelfrakturen und vier Fälle von Wirbelsäulenmetastasen entdecken.
Wie man sieht, kommt es nur sehr selten vor, dass eine ernsthafte Erkrankung (Tumor, Fraktur, etc.) hinter den Rückenschmerzen steht. In den allermeisten Fällen muss man sich keine Sorgen bzgl. seiner Rückenschmerzen machen. Das gilt unabhängig von Schmerzintensität und Funktionsverlust! Auch unspezifische Rückenschmerzen können starke Schmerzen und Funktionsverluste verursachen!
Bei welchen Symptomen ist Vorsicht geboten?
Rückenschmerzen werden durch eine Auschlussdiagnostik eingeordnet (siehe hier). Ein Großteil der so ermittelten Rückenschmerzen sind nicht-spezfische Rückenschmerzen. Die anderen Anteile fallen auf die sogenannten spezifischen Rückenschmerzen und auf die radikulären Syndrome.
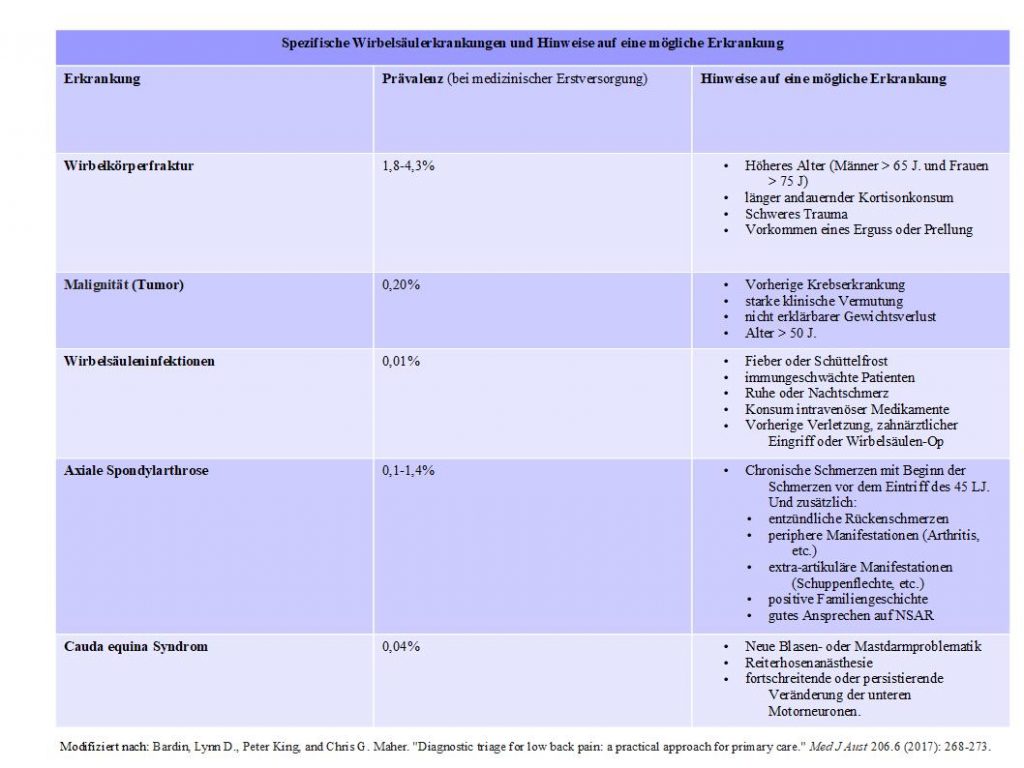
Die spezifische ermittelbaren Wirbelsäulenerkrankungen sind sehr selten (weniger als 1 Prozent der Fälle). 17 Dazu zählen Wirbelsäulenfrakturen, Wirbelsäulentumore, Wirbelsäuleninfektionen, axiale Spondyloarthritis 18 und das Cauda Equina Syndrom 19. Eine Wirbelsäulenfraktur ist unter diesen Erkrankungen die häufigste Erkrankung. Anhand der unteren Abbildung kann man sehen, welche Anzeichen bei spezifischen Rückenschmerzen bestehen können und auf diese hindeuten.
Die Kategorie „Radikuläre Syndrome“ hat drei Unterkategorien, die sich mit Rückenschmerzen beschäftigen, die eine Nervenwurzelbeteiligung haben. Der Begriff Nervenwurzel bezeichnet die Nervenfasern, die in das Rückenmark einstrahlen oder austreten und danach zu einem Spinalnerven zusammenlaufen. Die Ursache eines radikulären Syndroms ist dabei meist ein Bandscheibenvorfall. Jedoch können auch andere Ursachen´für eine Nervenwurzelbeeinträchtigung verantwortlich sein, wie z.B. Facettengelenkszysten, Osteophyten 20, eine Spondylolisthese 21 und eine Spinalkanalstenose 22. Folgende diagnostischen Kategorien werden unterschieden:
- Radikuläre Schmerzen (= ausstrahlende Schmerzen ins Bein),
- Radikulopathie (= eine Erkrankung der Nervenwurzel. Sie ist definiert durch Gefühlsstörungen im Dermatombereich, Muskelschwäche der Muskeln, die die Nervenwurzel versorgen und ein verminderter Dehnungsreflex der Muskulatur),
- Spinalkanalstenose (= durch Verschleiß bedingte oder angeborene Verengung des Wirbelkanals).
In der folgenden Abbildung sind die wichtigsten Hinweise auf ein radikuläres Syndrom abgebildet.
Falls Sie diese Symptome bei sich erkennen ist es ratsam einen Arzt aufzusuchen, der Sie eingehender untersucht!
In allen anderen Fällen kann man von nicht-spezifischen Rückenschmerzen ausgehen. Bei dieser Form der Rückenschmerzen kann es Sinn machen nach Risikofaktoren für einen ungünstigen Verlauf zu schauen. Dazu gibt es verschiedene Fragebögen, die helfen das individuelle Risiko für einen ungünstigen Verlauf zu ermitteln. Ein validierter Fragebogen dazu ist z.B. das STarT Back Screening Tool.
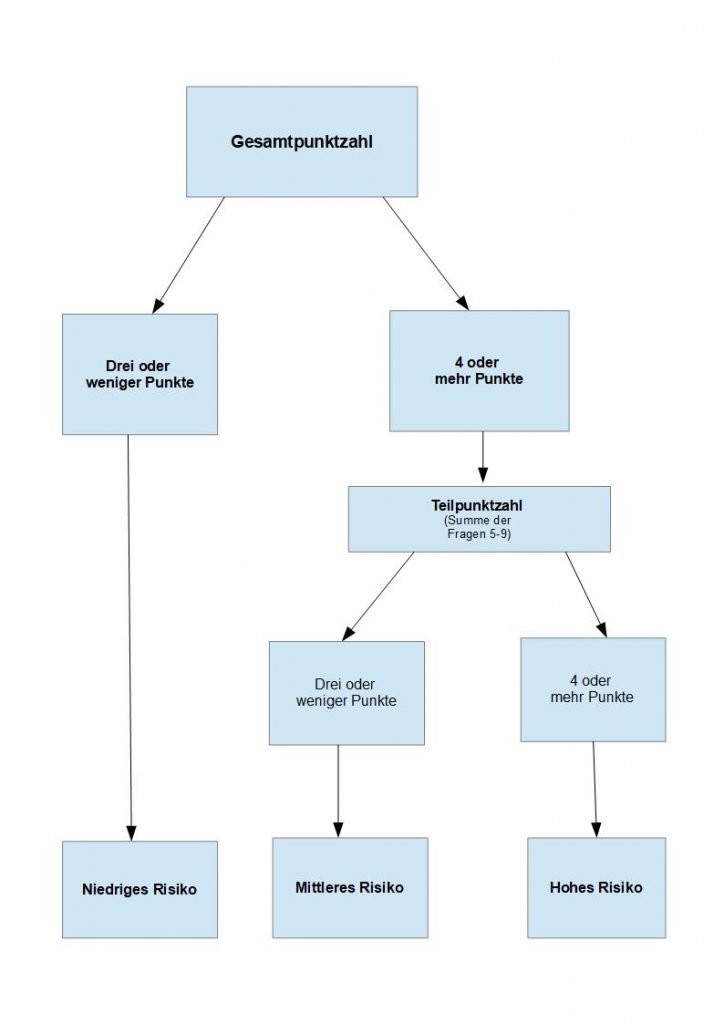
Im Folgenden möchte ich mich mit dem STarT Werkzeug beschäftigen, da es momentan die beste wissenschaftliche Fundierung hat. 23 Das STarT Werkzeug versucht dabei, den psycho-sozialen Status des Patienten zu ermitteln, um so eine individuelle Behandlung des Patienten zu ermöglichen. Die Patienten werden dabei in drei Risikokategorien (niedrig, mittel, hoch) eingeteilt und je nach Einteilung intensiver oder weniger intensiv behandelt. Eine Darstellung des StarT-Fragebogens finden Sie auf der folgenden Seite. Der STarT- Fragebogen erfasst dabei behandelbare, prognostische Faktoren, die es ermöglichen den Patienten in die entsprechende Risikokategorie einzuteilen. Die prognostischen Faktoren sind: ausstrahlende Beinschmerzen, Komorbidität4, Beeinträchtigung durch die Rückenschmerzen, Beunruhigung über die Rückenschmerzen, Katastrophisieren 24, Angst und Depression. 25 Die Auswertung erfolgt durch das Addieren der Punkte. Drei oder weniger Punkte bedeuten ein niedriges Chronifizierungsrisiko. Bei vier oder mehr Punkten wird eine Teilpunktzahl ermittelt, die sich aus den Fragen 5-9 ergibt. Hat der Patient drei oder weniger Teilpunkte, dann hat er ein mittleres Chronifizierungsrisiko. Bei mehr als 4 Teilpunkten besteht ein erhöhtes Risiko zur Chronifizierung der Rückenschmerzen. Dadurch kann der Patient einer wirksamen Behandlung rascher zu geführt werden, als bei der herkömmlichen Vorgehensweise. Auch gibt der STarT Fragebogen darüber Aufschluss, welche Dimensionen (biologisch, psychisch, sozial) bei der Behandlung in den Vordergrund gestellt werden sollten.
Sie können den StarT-Fragebogen ausfüllen, um zu erkennen, welche Dimension bei Ihren Rückenschmerzen im Vordergrund stehen. Darauf aufbauend können Sie geeignete (zusätzliche) Therapiemaßnahmen miteinbeziehen. Haben Sie beispielsweise einen STarT- Wert von 5 Punkten, dann macht es Sinn in den Bereichen „Psyche“ und „Soziales“ zusätzliche Maßnahmen (z.B. Verhaltenstherapie, Stressabbau etc.) in Ihren Heilungsprozess einzubeziehen.
Was ist der natürliche Verlauf von Rückenschmerzen?
Rückenschmerzen werden nach heutigem Verständnis als langanhaltende Problematik mit einem variablen Verlauf betrachtet. 26 Fast die Hälfte aller Patienten in der medizinischen Erstversorgung haben kontinuierliche oder fluktuierende Schmerzen mit geringer bis moderater Intensität. Einige erholen sich von diesen Schmerzen und andere behalten persistierende Schmerzen bei. 27 Eine Übersichtsarbeit 28 zeigt, dass innerhalb von 6 Wochen ein großer Teil der Schmerzen deutlich zurückgehen. Nach 12 Monaten sind die durchschnittlichen Schmerzniveaus niedrig. Jedoch haben 2/3 der Patienten noch Schmerzen nach 3 Monaten und 65% noch nach 12 Monaten. 29 Rückfälle sind häufig, jedoch können hier noch keine genauen Schätzungen abgegeben werden. Die beste Schätzung ist, dass ungefähr 33% der Patienten einen Rückfall haben werden. 30
Was hilft bei akuten unteren Rückenschmerzen?
Akute, unspezifische untere Rückenschmerzen haben per Definition keine auffindbare Ursache. Deshalb kann es auch keine spezifischen Behandlungen geben. Deshalb bezieht sich die Behandlung von akuten unteren Rückenschmerzen auf eine Reduktion von Schmerz und der Funktionsfähigkeit. 31
Aufklärung und Beruhigung
Die Hauptkomponenten eines erfolgreichen Managements von Rückenschmerzen bestehen in der Aufklärung und Beruhigung des Patienten. Die wichtigsten Punkte sind dabei darauf hinzuweisen, dass in den allermeisten Fällen keine ernsthafte Erkrankung hinter den Rückenschmerzen steckt und das weitere diagnostische Tests (z.B. MRT) nicht notwendig sind. Weitere medizinische Maßnahmen sind für die meisten Patienten nicht notwendig. Des Weiteren sollten weitere einschränkende Überzeugungen (z.B. Wirbel ist rausgesprungen, Wirbelblockade, Verschleiß, “ich werde nie mehr gesund”, “Ich darf mich nicht mehr bewegen!”, etc.) angesprochen und korrigiert werden. Falsche Vorstellung bezüglich Rückenschmerzen sind häufig und können zu einem schlechteren Verlauf der Beschwerden führen. 32 Die Aufklärung von Patienten kann dabei helfen den Patienten zu beruhigen und Ängste bezüglich der Beschwerden abzubauen. Dadurch werden weniger Arztbesuche notwendig. 33
Eine weitere gute informative Übersicht über Rückenschmerzen finden Sie hier.
Schmerzmittel
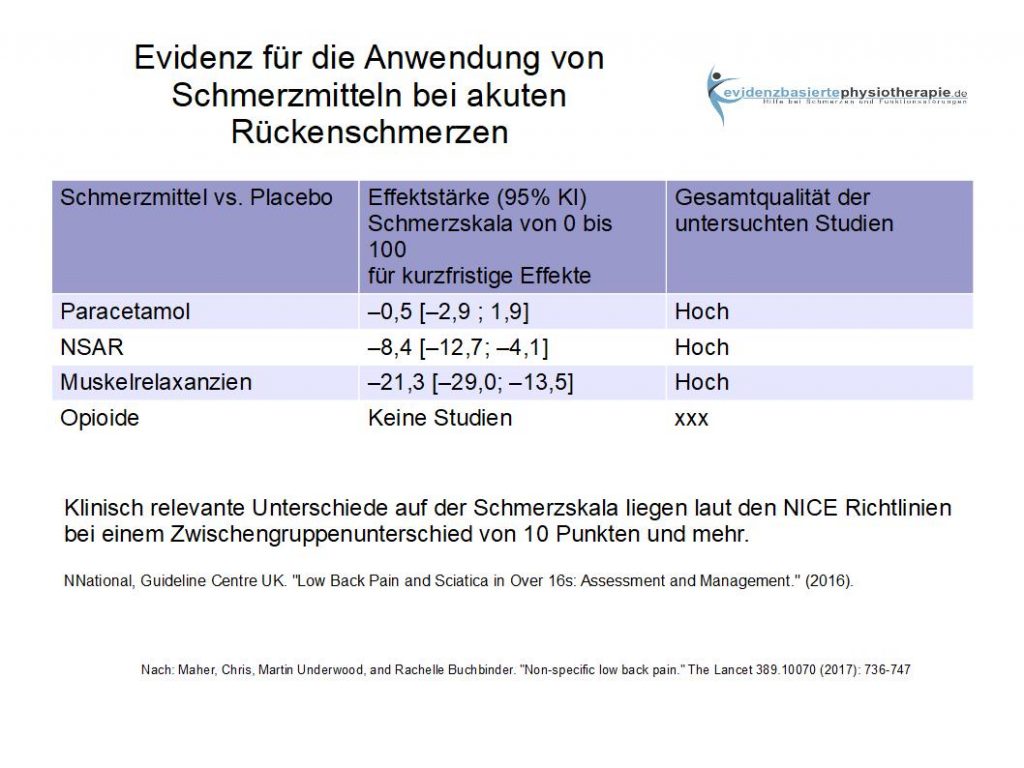
Die meisten Richtlinien zum Thema Rückenschmerzen haben in der Vergangenheit das stufenweise Vorgehen bei der Gabe von Schmerzmitteln nach der WHO (World Health Orginization) praktiziert. Auf der untersten Stufe wurden zunächst nicht-opioide Schmerzmittel verabreicht (z.B. NSAR, Aspirin, Paracetamol). Haben diese keinen Effekt gezeigt, wurde die nächst höhere Stufe an Schmerzmitteln (leichte Opioide mit oder ohne nicht-opioiden Schmerzmitteln) verabreicht. Helfen diese Medikamente immer noch nicht, dann werden starke Opioide mit oder ohne nicht-opioiden Schmerzmitteln verabreicht. 34 Heutzutage wird dieses Vorgehen jedoch nicht mehr vertreten.Schmerzmittel werden nur noch als sogenannte second-line Option zu anderen Maßnahmen angesehen. Schmerzmittel sollten nur verabreicht werden, wenn konservative Erstmaßnahmen nicht ausreichen. 35 Auch die Auswahl der Schmerzmittel bei akuten Rückenschmerzen wurde eingeschränkt. Paracetamol gilt seit einiger Zeit als ineffektiv für akute Rückenschmerzen. 36 Opioide sind in ihrer Wirkung auf akute Rückenschmerzen bis jetzt noch nicht getestet. 37 Nicht steriodiale Antirheumatika (NSAR) und Muskelrelaxanzien zeigen Effekte bei akuten Rückenschmerzen. 38 Jedoch sind die Effekte von NSAR relativ klein und nicht klinisch relevant. Muskelrelaxanzien können als eine gute Alternative für Opioide angesehen werden, da diese eine nachgewiesene klinisch relevante Effektivität vorweisen können. Die Nebenwirkungen von Opioiden (Abhängigkeitsgefahr) stellen ein weitere Hürde für die Anwendung dar.
Insgesamt sollten die möglichen Komplikationen von Schmerzmitteln mit ihrem Nutzen abgewogen werden. Sämtliche neueren Richtlinien weisen ausdrücklich daraufhin, dass Schmerzmittel nicht als erste Wahl der Behandlung gelten und falls überhaupt nur für einen kurzen Zeitraum konsumiert werden sollten. 39 Die unten stehende Tabelle 40 gibt einen Überblick über die Effektstärken der einzelnen Schmerzmittel für akute Rückenschmerzen. Negative Werte bedeuten eine Reduktion der Schmerzen auf einer numerischen Schmerzskala mit 0-100 Punkten.
Manuelle Therapie
Manuelle Therapie wird häufig zur Behandlung von Rückenschmerzen eingesetzt. Manipulative Techniken beinhalten Manipulationen und Mobilisationen der Wirbelsäule. Mobilisationen sind langsam, mit großer oder kleiner Amplitude ausgeführte passive Bewegungen durch einen Therapeuten innerhalb des Bewegungsumfangs und Kontrolle des Patienten. Bei Manipulationen übt der Therapeut einen schnellen Impuls oder Stoß/Schub (Thrust) mit kurzer Amplitude auf ein Gelenk aus. Das Gelenk ist dabei kurz vor oder am Ende seines passiven Bewegungsausmaß eingestellt. Oft kommt es zu einem hörbaren Geräusch. Dieses Geräusch entsteht wahrscheinlich durch die Dekoaptation (kurzfristiges Auseinandergleiten der Gelenkpartner) des Gelenks. Chiropraktiker, Osteopathen, Physiotherapeuten und Ärzte benutzen manipulative Techniken. Die Wirksamkeit von Manipulationen und Mobilisationen bei akuten Rückenschmerzen wurde in einer Übersichtsarbeit der Cochrane Gesellschaft aus dem Jahr 2012 untersucht. 41 Das Fazit manipulative Techniken sind nicht besser als eine Scheinbehandlung (z.B. ausgestöpselter Ultraschall) oder Scheinmanipulation. Es bietet auch keinen zusätzlichen Nutzen als ergänzende Therapie zu anderen Therapien. Jedoch schränken die Forscher dieses Ergebnis ein, da die Anzahl und Qualität der Studien relativ gering war. Eine weitere Übersichtsarbeit von Paige et al. 42 untersuchte im Jahr 2017 nochmals den Effekt von Manipulation auf akute Rückenschmerzen. Die dort ermittelten Effekte auf Schmerz (NRS = –9.95 [–15,63 ; –4,27]) und Funktion (STDM=–0,39 [–0,71 ; –0,07])bleiben jedoch unter einem klinisch relevanten Effekt. Betrachtet man auch hier nur die Studien, die eine Scheinbehandlung durchführen, so ergeben sich noch deutlich geringere Effekte. Des Weiteren leidet auch diese Analyse an der mittleren Studienqualität und der großen Unterschiedlichkeit (Heterogenität) der untersuchten Studien. 43 Manipulative Techniken der Wirbelsäule zeitigen nur kleine klinisch nichtrelevante Effekte.
Massage
Eine therapeutische Massage wird als die Manipulation von Weichteilen des Körpers definiert. Massage wird seit langem als effektives Mittel zur Behandlung von Rückenschmerzen angesehen. Die Studienlage ist für akute untere Rückenschmerzen sehr dünn. Nur eine Studie von niedriger Qualität konnte in einer Übersichtsarbeit der Cochrane Gesellschaft identifiziert werden. 44 In dieser Studie konnte ein positiver Effekt für Massage gegenüber einer inaktiven Kontrollgruppe gezeigt werden. Jedoch stellt dieses Ergebnis noch keinen ausreichenden Hinweis für einen Effekt dar. Weitere Studien müssen durchgeführt werden, um den Effekt von Massage auf akute untere Rückenschmerzen bewerten zu können.
Akupunktur
Die Akupunktur ist ein Teilgebiet der Traditionellen Chinesischen Medizin (TCM). Dabei werden Nadeln in Akupunkturpunkte gestochen, wobei diese für einige Zeit im Körper verbleiben. Wenn der Energiefluss gestört ist, kommt es zu Erkrankungen. Durch das Stechen in die Akupunkturpunkte soll die Lebensenergie (Qi) des Menschen stimuliert werden und zum besseren Fließen angeregt werden.
Die Wirksamkeit von Akupunktur bei akuten Rückenschmerzen ist umstritten. Das zeigt sich beispielsweise in zwei unterschiedlichen Ergebnissen zweier Leitlinien zur Behandlung von Rückenschmerzen. Die Leitlinie des American College of Physicians 45 gibt eine kleine aber positive Wirkung von Akupunktur auf Rückenschmerzen an, die Richtlinie des National Institute for Health and Care Excellence (NICE) 46 kommt zu einem negativem Ergebnis. Weitere namenhafte Wissenschaftler 47 kommen ebenfalls zu dem Ergebnis, dass Akupunktur nicht mehr als ein Placebo und wirkungslos ist. Bei über 3000 Studien zur Effektivität der Akupunktur bei verschiedenen Erkrankungen 48 sind die Ergebnisse ernüchternd. Ein eindeutiger Effekt kann nicht nachgewiesen werden.
Bezogen auf akute Rückenschmerzen zeigt sich innerhalb der Übersichtsarbeiten ein Bild von geringfügigen, klinisch nicht relevanten Effekten. 49 Auch weitere Studien, die noch nicht in die Übersichtsarbeiten einbezogen sind, bestätigen dieses Ergebnis. 50
Trainingstherapie
Eine gezielte Trainingstherapie ist bei akuten Rückenschmerzen nicht besser als eine Standardbehandlung (ohne Trainingsbelastung) 51 und ist nur in bestimmten Ausnahmefällen nötig. 52 Für die allermeisten Patienten reicht es aus sich so normal, wie möglich weiter zu bewegen.
Bestehen jedoch hohe Werte beim STarT Fragebogen kann es unter Umständen Sinn machen eine kombinierte Behandlung von Schmerzedukation und Trainingstherapie durchzuführen, um eine mögliche Chronifizierung der Schmerzen zu vermeiden. 53
Wärmetherapie
Die Anwendung von Wärme (Wärmepflaster, oder Heizdecke) bei akuten unteren Rückenschmerzen führt zu einer kurzfristigen klinisch relevanten Schmerzreduktion. Jedoch ist die Qualität und Anzahl der untersuchten Studien gering. Eine Wärmeanwendung kann als einfaches Hilfs- und Hausmittel zur Behandlung von akuten Rückenschmerzen eingesetzt werden.
Fazit
Untere Rückenschmerzen sind das Volksleiden Nummer eins und verursachen mehr Krankheitslast für die Gesellschaft als jede andere Erkrankung. 54 Invalidisierende Rückenschmerzen sind jedoch teilweise als iatrogen (= durch die Behandlung verursacht) anzusehen. Studien in einkommensschwachen Ländern und eingeborenen und assimilierte Bevölkerungsgruppen in einkommensstarken Ländern zeigen, dass die Exposition gegenüber der Gesundheitsversorgung manchmal schädliche Folgen haben kann. 55 Das heißt, unser Gesundheitssystem trägt einen Anteil an der Verschlechterung der Rückenschmerzen in der Bevölkerung. Das lässt sich unter anderem daran sehen, dass sich die Sichtweise von unteren Rückenschmerzen geändert hat. Von einem normalerweise gutartigem Problem, dass zum Leben dazu gehört, zu einer Krankheit die medizinische Aufmerksamkeit bedarf. 56 Es entstanden auf ärztlicher und therapeutischer Seite ineffektive und teilweise unsichere Behandlungsmethoden, die zu einer Ressourcenverschwendung und zu einer Gefahr für den Patienten wurden und werden. 57 Mit diesem Artikel möchte ich einen Beitrag für einen sinnvollen Umgang mit akuten unteren Rückenschmerzen leisten. Wie man im Abschnitt “Was hilft bei akuten unteren Rückenschmerzen?” lesen kann, gibt es nicht die effektive Behandlung, die den Schmerz wegpustet. Aufklärung und Beruhigung sind die Schlüsselworte für einen effektiven Umgang mit Rückenschmerzen. Den Rest heilt die Zeit von allein.
Weitere Artikel zum Thema
Buch Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten
Sind Crunches schädlich für den Rücken?
Facettengelenke – Ursache für Rückenschmerzen?
Die Bandscheibe als Verursacher von Rückenschmerzen?
Das Iliosakralgelenk – Ursache für Rückenschmerzen?
Ist das Piriformis Syndrom ursächlich für eine Ischiasnervreizung?
Iliopsoas – Ursache für Rückenschmerzen?
Die Liebscher und Bracht Therapie – Eine kritische Analyse
Schlaflosigkeit bei chronischen Schmerzen
Notes:
- Hendrick, Paul A., et al. “Acute low back pain information online: an evaluation of quality, content accuracy and readability of related websites.” Manual therapy 17.4 (2012): 318-324. ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Bundesärztekammer (BÄK); Kassenärztliche Bundesvereinigung (KBV); Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF)Nationale VersorgungsLeitlinie, NVL, KreuzschmerzBundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Kreuzschmerz – Langfassung, 1. Auflage. Version 5. 2010, zuletzt verändert: Oktober 2015. Available from: http://www.kreuzschmerz.versorgungsleitlinien.de ↩
- Hartvigsen, Jan, et al. “What low back pain is and why we need to pay attention.” The Lancet (2018). ↩
- Deyo, Richard A., James Rainville, and Daniel L. Kent. “What can the history and physical examination tell us about low back pain?.” Jama 268.6 (1992): 760-765. ↩
- Hartvigsen, Jan, et al. “What low back pain is and why we need to pay attention.” The Lancet (2018). ↩
- Steffens D, Hancock MJ, Maher CG, Williams C, Jensen TS,
Latimer J. Does magnetic resonance imaging predict future low back pain? A systematic review. Eur J Pain 2014; 18: 755–65. ↩ - Jarvik JG, Gold LS, Comstock BA, et al . Association of early imaging for back pain with clinical outcomes in older adults. JAMA 2015; 313: 1143–53. ↩
- Almeida, Matheus, et al. “Primary care management of non-specific low back pain: key messages from recent clinical guidelines.” The Medical Journal of Australia 208.6 (2018): 272-275. ↩
- Hartvigsen, Jan, et al. “What low back pain is and why we need to pay attention.” The Lancet (2018). ↩
- Hartvigsen, Jan, et al. “What low back pain is and why we need to pay attention.” The Lancet (2018). ↩
- Risk factors for low 1 back pain and sciatica: An umbrella review ↩
- Richard A. Deyo, M.D., M.P.H., and James N. Weinstein, D.O. N Engl J Med 2001; 344:363-370 February 1, 2001. ↩
- Henschke, Nicholas, et al. “Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain.” Arthritis & Rheumatology 60.10 (2009): 3072-3080. ↩
- Die Cauda equina ist ein Nervengeflecht am Ende der Wirbelsäule. Eine Quetschung dieses Nervengeflechts führt zu schweren neurologischen Ausfällen (z.B. Blasen und Mastdarmschwäche, Schmerzen, Mißempfindungen,…). ↩
- Enthoven, Wendy TM, et al. “Prevalence and “red flags” regarding specified causes of back pain in older adults presenting in general practice.” Physical therapy 96.3 (2016): 305-312. ↩
- Bardin, Lynn D., Peter King, and Chris G. Maher. “Diagnostic triage for low back pain: a practical approach for primary care.” Med J Aust 206.6 (2017): 268-273. ↩
- Entzündliche Erkrankung der Wirbelsäule. Sie zählt zu den Erkrankungen aus dem rheumatischen Formkreis. ↩
- Die Cauda equina ist ein Nervengeflecht am Ende der Wirbelsäule. Eine Quetschung dieses Nervengeflechts führt zu schweren neurologischen Ausfällen (z.B. Blasen und Mastdarmschwäche, Schmerzen, Mißempfindungen,…) und wird Cauda Equina Syndrom genannt. ↩
- Verschleiß bedingte Randzackenbildung der Wirbelkörper. ↩
- Wirbelgleiten ↩
-
Verengung des Wirbelkanals. ↩
- https://www.nice.org.uk/guidance/NG59 ↩
- = die Neigung, negative Aspekte einer Situation oder mögliche negative Konsequenzen in übertriebenem Maße wahrzunehmen und darüber zu grübeln oder diese zu antizipieren. https://portal.hogrefe.com/dorsch/katastrophisieren-1/ ↩
- Hill, Jonathan C., et al. “A primary care back pain screening tool: identifying patient subgroups for initial treatment.” Arthritis Care & Research 59.5 (2008): 632-641. ↩
- Dunn KM, Hestbaek L, Cassidy JD. Low back pain across the life
course. Best Pract Res Clin Rheum 2013; 27: 591–600 ↩ - Kongsted A, Kent P, Axen I, Downie AS, Dunn KM. What have we
learned from ten years of trajectory research in low back pain? BMC Musculoskelet Dis 2016; 17: 220. ↩ - da C Menezes Costa L, Maher CG, Hancock MJ, McAuley JH, Herbert RD, Costa LO. The prognosis of acute and persistent low-back pain: a meta-analysis. CMAJ 2012; 184: E613–24. ↩
- da C Menezes Costa L, Maher CG, Hancock MJ, McAuley JH, Herbert RD, Costa LO. The prognosis of acute and persistent low-back pain: a meta-analysis. CMAJ 2012; 184: E613–24,Itz CJ, Geurts JW, van Kleef M, Nelemans P. Clinical course of non-specific low back pain: a systematic review of prospective cohort studies set in primary care. Eur J Pain 2013; 17: 5–15. ↩
- da Silva T, Mills K, Brown BT, Herbert RD, Maher CG, Hancock MJ. Risk of recurrence of low back pain: a systematic review. J Orthop Sports Phys Ther 2017; 47: 305–13. ↩
- Maher, Chris, Martin Underwood, and Rachelle Buchbinder. “Non-specific low back pain.” The Lancet 389.10070 (2017): 736-747 ↩
- Main CJ, Foster N, Buchbinder R. How important are back pain beliefs and expectations for satisfactory recovery from back pain? Best Pract Res Clin Rheumatol 2010; 24: 205–17.Hoffmann TC, Del Mar CB, Strong J, Mai J. Patients’ expectations of acute low back pain management: implications for evidence uptake. BMC Fam Pract 2013; 14: 7, O’Sullivan P, Lin IB. Acute low back pain. Beyond drug therapies. Pain Management Today 2014; 1: 8 13,Main CJ, Buchbinder R, Porcheret M, Foster N. Addressing patient beliefs and expectations in the consultation. Best Pract Res Clin Rheumatol 2010; 24: 219–25. ↩
- Traeger, Adrian C., et al. “Effect of primary care–based education on reassurance in patients with acute low back pain: systematic review and meta-analysis.” JAMA internal medicine 175.5 (2015): 733-743. ↩
- Koes BW, van Tulder M, Lin CW, Macedo LG, McAuley J, Maher C. An updated overview of clinical guidelines for the management of non-specifi c low back pain in primary care. Eur Spine J 2010;19: 2075–94. ↩
- Foster, Nadine E., et al. “Prevention and treatment of low back pain: evidence, challenges, and promising directions.” The Lancet (2018). ↩
- Machado GC, Maher CG, Ferreira PH, et al. Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials. BMJ 2015; 350: h1225. ↩
- Abdel Shaheed C, Maher C, Williams K, Day R, McLachlan AJ. Efficacy, tolerability and dose dependent eff ects of opioid analgesics for low back pain: systematic review and meta-analysis. JAMA Intern Med 2016; 176: 958–68. ↩
- Qaseem, Amir, et al. “Noninvasive treatments for acute, subacute, and chronic low back pain: a clinical practice guideline from the American College of Physicians.” Annals of internal medicine 166.7 (2017): 514-530,Abdel Shaheed C, Maher C, Williams KA, McLachlan AJ. Efficacy and tolerability of muscle relaxants for low back pain: systematic review and meta-analysis. Eur J Pain 2016; publishedonline Jun 22. DOI:10.1002/ejp.907. ↩
- Maher, Chris, Martin Underwood, and Rachelle Buchbinder. “Non-specific low back pain.” The Lancet 389.10070 (2017): 736-747, Foster, Nadine E., et al. “Prevention and treatment of low back pain: evidence, challenges, and promising directions.” The Lancet (2018),National Institute for Health and Care Excellence. Non-specific low back pain and sciatica: management. NICE guideline: short version Draft for consultation, March 2016. https://www.nice.org.uk/guidance/GIDCGWAVE0681/documents/short-version-of-draftguideline Qaseem, Amir, et al. “Noninvasive treatments for acute, subacute, and chronic low back pain: a clinical practice guideline from the American College of Physicians.” Annals of internal medicine 166.7 (2017): 514-530. ↩
- Maher, Chris, Martin Underwood, and Rachelle Buchbinder. “Non-specific low back pain.” The Lancet 389.10070 (2017): 736-747 ↩
- Rubinstein, S. M., et al. “Spinal manipulative therapy for acute low-back pain.” Cochrane Database of Systematic Reviews (2012): Art-No. ↩
- Paige, Neil M., et al. “Association of spinal manipulative therapy with clinical benefit and harm for acute low back pain: systematic review and meta-analysis.” Jama 317.14 (2017): 1451-1460. ↩
- https://sciencebasedmedicine.org/spinal-manipulation-and-the-jama-meta-analysis-an-analysis-of-fuel/ ↩
- Furlan, Andrea D., et al. “Massage for low-back pain.” Cochrane Database Syst Rev 9 (2015). ↩
- Chou, Roger, et al. “Nonpharmacologic Therapies for Low Back Pain: A Systematic Review for an American College of Physicians Clinical Practice GuidelineNonpharmacologic Therapies for Low Back Pain.” Annals of internal medicine 166.7 (2017): 493-505. ↩
- NNational, Guideline Centre UK. “Low Back Pain and Sciatica in Over 16s: Assessment and Management.” (2016). ↩
- Colquhoun, David, and Steven P. Novella. “Acupuncture is theatrical placebo.” Anesthesia & Analgesia 116.6 (2013): 1360-1363 oder http://www.scienceinmedicine.org.au/wp-content/uploads/2017/06/acupuncturereview.pdf ↩
- Akupunktur soll bei einer Vielzahl von Problemen helfen z.B. Gewichtsverlust, Rauchen Tinitus, Arthrose, Nackenschmerzen, Knieschmerzen etc. ↩
- Lee, Jun-Hwan, et al. “Acupuncture for acute low back pain: a systematic review.” The Clinical journal of pain 29.2 (2013): 172-185,Furlan, Andrea D., et al. “A systematic review and meta-analysis of efficacy, cost-effectiveness, and safety of selected complementary and alternative medicine for neck and low-back pain.” Evidence-Based Complementary and Alternative Medicine 2012 (2012), Liu, Lizhou, et al. “Acupuncture for low back pain: an overview of systematic reviews.” Evidence-Based Complementary and Alternative Medicine 2015 (2015). ↩
- Hasegawa, Tatiana Molinas, et al. “Acupuncture for acute non-specific low back pain: a randomised, controlled, double-blind, placebo trial.” Acupuncture in Medicine 32.2 (2014): 109-115,Vas, Jorge, et al. “Acupuncture in patients with acute low back pain: a multicentre randomised controlled clinical trial.” PAIN® 153.9 (2012): 1883-1889. ↩
- Hayden, Jill A., et al. “Exercise therapy and low-back pain.” The Cochrane database of systematic reviews 3 (2005), Chou, Roger, et al. “Nonpharmacologic Therapies for Low Back Pain: A Systematic Review for an American College of Physicians Clinical Practice GuidelineNonpharmacologic Therapies for Low Back Pain.” Annals of internal medicine 166.7 (2017): 493-505. ↩
- Foster, Nadine E., et al. “Prevention and treatment of low back pain: evidence, challenges, and promising directions.” The Lancet (2018). ↩
- Malfliet, Anneleen, et al. “Effect of Pain Neuroscience Education Combined With Cognition-Targeted Motor Control Training on Chronic Spinal Pain: A Randomized Clinical Trial.” JAMA neurology (2018), Vibe Fersum, K., et al. “Efficacy of classification‐based cognitive functional therapy in patients with non‐specific chronic low back pain: A randomized controlled trial.” European journal of pain 17.6 (2013): 916-928. ↩
- GBD 2015 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016; 388: 1545–602. ↩
- Igwesi-Chidobe CN, Kitchen S, Sorinola IO, Godfrey EL. “A life of living death”: the experiences of people living with chronic low back
pain in rural Nigeria. Disabil Rehabil 2016; 39: 779–90,Lin IB, O’Sullivan PB, Coffin JA, Mak DB, Toussaint S, Straker LM.Disabling chronic low back pain as an iatrogenic disorder:
a qualitative study in Aboriginal Australians. BMJ Open 2013; 3: e002654, Bui Q, Doescher M, Takeuchi D, Taylor V. Immigration, acculturation and chronic back and neck problems among Latino-Americans.
J Immigr Minor Health 2011; 13: 194–201. ↩ - Buchbinder, Rachelle, et al. “Low back pain: a call for action.” The Lancet 391.10137 (2018): 2384-2388. ↩
- Buchbinder, Rachelle, et al. “Low back pain: a call for action.” The Lancet 391.10137 (2018): 2384-2388, Lewis, Jeremy, and Peter O’Sullivan. “Is it time to reframe how we care for people with non-traumatic musculoskeletal pain?.” (2018): bjsports-2018. ↩