Das Iliosakralgelenk – Ursache für Rückenschmerzen?
Die Aussprüche: “Ich glaube es ist mein ISG (Iliosakralgelenk) !”, “Ich glaube es ist rausgesprungen!”, “Ich glaube mein ISG ist blockiert!” etc. werden gerne von einigen Patienten (und auch Kollegen) bemüht, um ihre Rückenschmerzen zu erklären. Jedoch sind die allermeisten (zwischen 90-99%) Rückenschmerzen keiner Ursache genau zu zuordnen! 1 In diesem Artikel möchte ich mich mit dem Iliosakralgelenk (kurz ISG) als Verursacher für Rückenschmerzen beschäftigen und darstellen, warum es so schwierig ist, dass lSG als Verursacher von Rückenschmerzen zu bestimmen. Des Weiteren werde ich mich mit einigen Mythen bzgl. des ISG beschäftigen und diese widerlegen.
Eigenschaften und Anatomie des Iliosakralgelenks
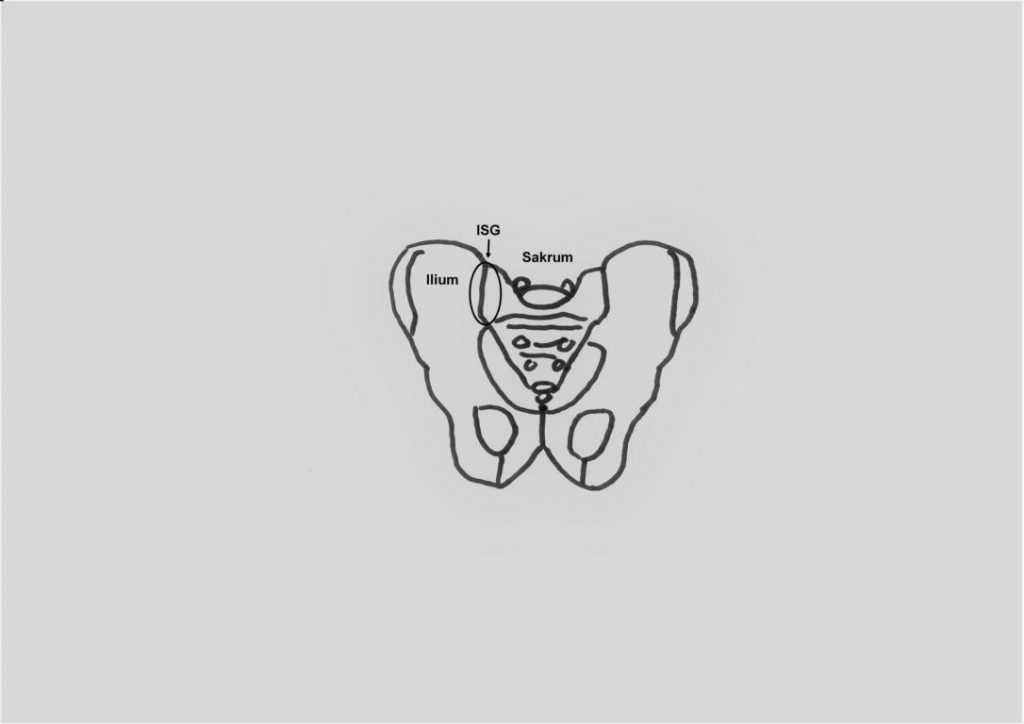
Das Iliosakralgelenk (auch: Kreuzbein-Darmbein-Gelenk) besteht aus den beiden Beckenschaufeln (Ilium bzw. plural: Ilia), dem Kreuzbein (Sakrum) und einer Gelenkkapsel. Diverse kräftige Bänder stabilisieren das Gelenk nach vorne und hinten. Die genaue Nervenversorgung des Iliosakralgelenks ist nicht endgültig geklärt. Man geht momentan davon aus das, dass ISG von vorne und hinten durch verschiedene Nerven 2 versorgt wird. 3
Eigenschaften
- Das ISG ist sehr stabil. 4
- Das ISG ist für Lastübertragung gemacht und kann extrem hohe Druckkräfte ohne Gefahr übertragen. 5
- Das ISG hat nur einen sehr kleinen Bewegungsspielraum bei Entlastung (2,5 Grad Rotation) und noch weniger bei Belastung (0,2 Grad Rotation). 6
- Aufgrund seiner anatomischen Beschaffenheit sind Verschiebungen im Gelenk sehr unwahrscheinlich. Keine Studie konnte mit Hilfe eines validen Messinstruments eine Positionsverschiebung des ISG erfassen. 7
- Auf das ISG wirken viele verschiedene Muskeln ein die, die Stabilität des Gelenks erhöhen können. 8
- Fortin et al. haben gezeigt, dass das ISG schmerzhaft sein kann. Es wurden asymptomatischen Studienteilnehmern eine Kontrastmittellösung in das ISG gespritzt. Es konnte ein ISG-spezifisches Schmerzmuster festgestellt werden. 9
“Mein ISG ist rausgesprungen!…”
Viele Patienten, aber auch einige Therapeuten benutzen den Ausspruch “Mein ISG ist rausgesprungen”. Dieser Ausdruck ist jedoch weder korrekt noch förderlich für den Patienten. Ein wirklich “herausgesprungenes” ISG kann nur durch einen schweren Unfall verursacht werden. Das ist jedoch nicht mit den genannten Aussagen gemeint. Jedoch lassen sich auch kleinere Verschiebungen innerhalb des ISG nicht zuverlässig feststellen. 10 Vom Therapeuten festgestellte “Asymmetrien” und andere klinische Anzeichen für eine ISG Problematik sind vielmehr Zeichen veränderter motorischer Kontrolle, der durch Schmerzen sensibilisierten Strukturen der Lendenwirbelsäule und des Beckens und eben nicht durch verschobene Knochen verursacht. 11
Leider ist das ISG noch immer ein großer Mythos im Bereich der Manuellen Medizin. Diverse, extrem komplexe, kaum validierte und verwirrende Theorien und Behandlungsweisen werden leider immer noch propagiert. Gerade der Glaube, dass es “instabile” oder “rausgesprungene” ISG gibt, der führt zu zusätzlichen Problemen bei den Betroffenen. Für viele der Patienten können diese Bezeichnungen zu einer Abhängigkeit vom Therapeuten führen, da nur er das ISG behandeln/einrenken kann. Dadurch steigern sich unter Umständen auch Ängste und das führt häufig zu einem schädlichen Bewegungs-Vermeidungsverhalten und zu noch mehr Schmerzen. Damit wird eine Chronifizierung der bestehenden Schmerzen u.U. wahrscheinlicher gemacht. 12
Wie wird ein schmerzhaftes Iliosakralgelenk überhaupt festgestellt?
In der Medizin sind die häufigsten Methoden zur Diagnose eines schmerzhaften Iliosakralgelenks:
- diagnostische Blocks
- und klinische Tests.
Diagnostische Blocks
Diagnostische Blocks sind Injektionen von Schmerzmitteln (z.B. Lidocain) in und/oder um das Iliosakralgelenk herum. Die Injektion wird der Genauigkeit halber unter Röntgenkontrolle (Fluoroskopie) durchgeführt, damit die richtigen Strukturen getroffen werden. Ist die Nadel im ISG angekommen, dann wird ein Kontrastmittel injiziert, um die Sicherheit zu erhöhen, dass die Nadel richtig gesetzt wird und man sehen kann, dass sich das Schmerzmittel angemessen verteilt. Nachdem das Schmerzmittel verabreicht wurde, wird der Patient aufgefordert seine Schmerzen durch Bewegung erneut zu provozieren. Verspürt der Patient eine Schmerzreduktion von 75-80 %, dann kann eine vorsichtige Diagnose einer ISG-Dysfunktion diagnostiziert werden. Ein weiterer diagnostischer Block wird mit einem anderen Schmerzmittel (z.B. Bupivicain) durchgeführt, um die Diagnose zu bestätigen. Führt der zweite diagnostische Block ebenfalls zu einer 75-80 % Schmerzreduktion, dann kann die Diagnose einer ISG-Dysfunktion als gesichert gelten. Manche Ärzte spritzen nicht das ISG an, sondern injizieren das Schmerzmittel in die seitlichen Nervenäste 13 des ISG. Die seitlichen Nervenäste sind kleine Nerven die von den Nervenwurzel des Kreuzbeins abgehen. Diese Variante der diagnostischen Blocks wird durchgeführt um herauszubekommen, ob der Patient für die Behandlung mit einer Radiofrequenz-Therapie geeignet ist.
Diagnostische Blocks werden gerne als Gold-Standard zur Diagnose von Schmerzauslösern dargestellt. 14 Jedoch gibt es diverse Probleme mit dem Einsatz von diagnostischen Blocks zur Identifizierung des Schmerzauslösers.
Probleme der diagnostischen Blocks
- Diagnostische Blocks haben nur einen subjektiven Referenzstandard, nämlich die subjektiven Schmerzen des Patienten auf einer Schmerzskala. Dabei werden willkürlich unterschiedliche Schmerzreduktionsniveaus zwischen je nach Studie 50-100% festgelegt. Welches Niveau ist das Richtige? 50 % Schmerzreduktion oder 80 % Schmerzreduktion? Dadurch kann es zu falsch-positiven Diagnosen kommen. 15
- Auch wird nicht beachtet, dass der vorhandene Schmerz aus anderen Quellen kommen kann. Z.B. 20% der Schmerzen kommen von einem Facettengelenk oberhalb des ISG und 80% der Schmerzen vom ISG selber.
- Einflüsse der Schmerzverarbeitung durch das Zentralenervensystem werden nicht berücksichtigt. In einer Studie hatten Patienten mit psychologischen Beschwerden eine deutlich geringere Schmerzreduktion durch die Behandlung mit therapeutischen Blocks als psychisch-gesunde Patienten. 16
- Bei der Durchführung der Injektionen gibt es große Unterschiede in der Ausführung. Nicht alle Ärzte sind gleich gut qualifiziert, um die Prozedur korrekt auszuführen. Dadurch kommt es zu Abweichung in der Genauigkeit der Diagnose.
- Das Schmerzmittel kann sich je nach Menge auch noch weiter im Körper verteilen und zu einer Schmerzreduktion von anderen Strukturen führen. 17 So kann jedoch keine sichere Diagnose erstellt werden.
- Es gibt Untersuchungen die zeigen, dass Injektionen die anatomisch unterhalb einer Nervenproblematik gesetzt werden, eine Schmerzlinderung in einem anderen Bereich erzeugen. 18
- Es gibt nur sehr wenige Studien die, die diagnostische Genauigkeit von Blocks des ISG untersucht haben. Dabei wurde gezeigt, dass die fast immer angewandte Durchführung von diagnostischen Blocks nicht die entsprechenden Nerven trifft. Deswegen sind diese diagnostischen Test unbrauchbar! Bei richtiger Durchführung eines diagnostischen Blocks muss mehrfach, in verschiedene Gewebstiefen injiziert werden um einen validen diagnostischen Block zu erhalten. Festzuhalten ist, dass diese Aussage nur durch eine Studie bestätigt wird und dadurch nicht sehr aussagekräftig ist!! 19
- Die Behandlung mit Radiofrequenz-Therapie des ISG ist nicht wirksamer als ein Placebo. 20 Diese Tatsache macht es schwer zu glauben, dass vorher der Schmerzverursacher zuverlässig gefunden wurde.
Diagnostische Blocks führen nach jetzigem Wissen nicht zuverlässig zu Identifikation einer Schmerzquelle. Das liegt womöglich daran, dass Schmerzen diverse Einflussfaktoren haben und nicht eine einzige Ursache. Wie man hier sieht sind ISG-Schmerzen kaum sicher zu identifizieren. Wie häufig ich jedoch von Patienten höre, dass sie ISG Schmerzen hätten. Das scheint eher unwahrscheinlich zu sein, da es momentan keine zuverlässige Möglichkeit gibt, ISG Schmerzen zu identifizieren. Woher wollen die Patienten bzw. ihre Therapeuten wissen, ob Sie wirklich ISG Schmerzen haben?
Ich untersuche nun die klinischen Tests, die vor allem gerne von Physiotherapeuten und Osteopathen benutzt werden, um ISG-Probleme zu identifizieren.
Klinische Tests
Bei den klinischen Tests müssen drei verschieden Arten von Tests unterschieden werden:
- Palpationstest,
- Bewegungs-Palpationstests
- und Schmerzprovokationstests.
Bei den Palpationstests wird durch Abtasten des Beckens und des Kreuzbeins versucht, eine Fehlstellung der Gelenke zu identifizieren. Diese Tests sind sehr unzuverlässig in der Diagnose von Fehlstellungen des Beckens und des Kreuzbeins. Des Weiteren haben diese Tests eine schlechte Inter-Tester Reliabilität. Das heißt, wenn zwei Personen einen Patienten untersuchen, dann kommen sehr häufig unterschiedliche Ergebnisse heraus. Das macht die diagnostische Aussagekraft nichtig. 21 Insgesamt können Palaptionstests zur Identifikation einer ISG Dysfunktion nicht empfohlen werden.
Bewegungs-Palpationstests sind Tests, bei denen der Therapeut bei einer Bewegung des Patienten gleichzeitg eine Bewegung des ISG mit den Händen ertastet. Dadurch wird versucht eine Störung der Gelenkmechanik zu identifizieren. Jedoch sind auch diese Tests nicht zu einer Identifikation einer ISG-Dysfunktion geeignet. Die Strukturen des ISG lassen sich nicht genau abtasten und die Bewegungen des ISG sind zu klein, um sie mit der Hand zu spüren. 22
Bei Schmerzprovokationstests versucht der Therapeut über bestimmte Bewegungen einen Schmerz im ISG zu provozieren. Untersucht werden diese Test im Vergleich zu einem diagnostischen Block, der als Messstandard dient. In diversen Studien konnte gezeigt werden, dass einzelne ISG-Schmerzprovokationstests keine zuverlässige Aussagen liefern. Jedoch ist beim Einsatz einer Menge (Cluster) von Tests ( 4-6 Tests) die Chance eine ISG-Dysfunktion zu identifizieren besser.Diese Test sind zur Zeit der Standard in der Identifikation von ISG-Dysfunktionen in der Physiotherapie. 23
Jedoch gibt es einige Probleme mit diesen Tests:
- Das Anwenden von diagnostischen Blocks ist nicht unproblematisch (siehe oben), da diese nicht ausreichend validiert sind.
- Die Schmerzprovkationstest sind nicht genau genug, da diese auch andere Strukturen (LWS, Becken) provozieren können.
- Bei diesen Tests müssen hohe Kräfte aufgewandt werden, was zu falsch-positiven Ergebnissen führen kann. 24
- Einige Übersichtsarbeiten sehen die Anwendung dieser Tests als Diagnosemittel kritisch. 25
Abschließend lässt sich sagen, dass klinische Test nicht in der Lage sind eine ISG-Dysfunktion zuverlässig zu identifizieren.
Fazit
Die Diagnose einer Iliosakralgelenksdysfunktion ist nur schwer oder gar nicht möglich. Die Diagnose wird trotzdem häufig gestellt, obwohl keine validierten Tests zur Bestimmung einer Schmerzproblematik des Iliosakralgelenks existieren. Ein evidenzbasiertes Vorgehen lässt momentan keine Spezifikation der Rückenschmerzen als Iliosakralgelenksdysfunktion zu. Man sollte lieber von unspezifischen Rückenschmerzen sprechen. Die Bezeichung eines “rausgesprungenen Iliosakralgelenks” ist nicht evidenzbasiert und sollte vermieden werden.
Weitere Artikel zum Thema
Buch Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten
Sind Crunches schädlich für den Rücken?
Iliopsoas – Ursache für Rückenschmerzen?
Facettengelenke – Ursache für Rückenschmerzen?
Die Bandscheibe als Verursacher von Rückenschmerzen?
Ist das Piriformis Syndrom ursächlich für eine Ischiasnervreizung?
Die Liebscher und Bracht Therapie – Eine kritische Analyse
Stretching und Dehnen – Ein Überblick
Faszientherapie – Sinnvoll oder nicht?
Schröpfen – Was soll das Ganze?
Kinesio Tape – Eine kritische Analyse
Notes:
- Maher, Chris, Martin Underwood, and Rachelle Buchbinder. “Non-specific low back pain.” The Lancet (2016). ↩
- Von posterior durch die seitlichen Äste der dorsalen rami von S1-S3 und einigen Fasern der dorsalen rami von L4 und L5; von anterior durch die Äste des lumbosakralen Trunkus und des n. obturatorius und des n. glutaeus superior. King, Wade, et al. “Diagnosis and treatment of posterior sacroiliac complex pain: A systematic review with comprehensive analysis of the published data.” Pain Medicine 16.2 (2015): 257-265. ↩
- King, Wade, et al. “Diagnosis and treatment of posterior sacroiliac complex pain: A systematic review with comprehensive analysis of the published data.” Pain Medicine 16.2 (2015): 257-265. ↩
- Vleeming, A., et al. “Relation between form and function in the sacroiliac joint. Part I: Clinical anatomical aspects.” Spine 15.2 (1990): 130, Vleeming, A., et al. “Relation Between Form and Function in the Sacroiliac Joint: Part II: Biomechanical Aspects.” Spine 15.2 (1990): 133-136, Snijders, Ch J., Andry Vleeming, and Rob Stoeckart. “Transfer of lumbosacral load to iliac bones and legs: Part 1: Biomechanics of self-bracing of the sacroiliac joints and its significance for treatment and exercise.” Clinical biomechanics 8.6 (1993): 285-294. ↩
- Snijders, Ch J., Andry Vleeming, and Rob Stoeckart. “Transfer of lumbosacral load to iliac bones and legs: Part 1: Biomechanics of self-bracing of the sacroiliac joints and its significance for treatment and exercise.” Clinical biomechanics 8.6 (1993): 285-294,Kapandji, A.I., Funktionelle Anatomie der Gelenke: Schematisierte und kommentierte Zeichnungen zur menschlichen Biomechanik, Thieme, 6. Auflage, 2016. ↩
- Sturesson, Bengt, GÖran Selvik, and Alf UdÉn. “Movements of the Sacroiliac Joints: A Roentgen Stereophotogrammetric Analysis.” Spine 14.2 (1989): 162-165, Sturesson, Bengt, Alf Uden, and Andry Vleeming. “A radiostereometric analysis of movements of the sacroiliac joints during the standing hip flexion test.” Spine 25.3 (2000): 364-368,Brunner, C., R. Kissling, and H. A. C. Jacob. “The effects of morphology and histopathologic findings on the mobility of the sacroiliac joint.” Spine 16.9 (1991): 1111-1117, Jacob, H. A. C., and R. O. Kissling. “The mobility of the sacroiliac joints in healthy volunteers between 20 and 50 years of age.” Clinical Biomechanics 10.7 (1995): 352-361, Vleeming, Andry, et al. “An integrated therapy for peripartum pelvic instability: a study of the biomechanical effects of pelvic belts.” American journal of obstetrics and gynecology 166.4 (1992): 1243-1247, Vleeming, Andry, et al. “Mobility in the sacroiliac joints in the elderly: a kinematic and radiological study.” Clinical Biomechanics 7.3 (1992): 170-176. ↩
- Tullberg, Tycho, et al. “Manipulation does not alter the position of the sacroiliac joint: a roentgen stereophotogrammetric analysis.” Spine 23.10 (1998): 1124-1128. ↩
- Vleeming, A., et al. “Relation between form and function in the sacroiliac joint. Part I: Clinical anatomical aspects.” Spine 15.2 (1990): 130, Vleeming, A., et al. “Relation Between Form and Function in the Sacroiliac Joint: Part II: Biomechanical Aspects.” Spine 15.2 (1990): 133-136, Snijders, Ch J., Andry Vleeming, and Rob Stoeckart. “Transfer of lumbosacral load to iliac bones and legs: Part 1: Biomechanics of self-bracing of the sacroiliac joints and its significance for treatment and exercise.” Clinical biomechanics 8.6 (1993): 285-294, Damen, Léonie, et al. “Does a pelvic belt influence sacroiliac joint laxity?.” Clinical Biomechanics 17.7 (2002): 495-498, Richardson, Carolyn A., et al. “The relation between the transversus abdominis muscles, sacroiliac joint mechanics, and low back pain.” Spine 27.4 (2002): 399-405, O’sullivan, Peter B., et al. “Altered motor control strategies in subjects with sacroiliac joint pain during the active straight-leg-raise test.” Spine 27.1 (2002): E1-E8, Pool-Goudzwaard, Annelies, et al. “Contribution of pelvic floor muscles to stiffness of the pelvic ring.” Clinical Biomechanics 19.6 (2004): 564-571, van Wingerden, Jan-Paul, et al. “Stabilization of the sacroiliac joint in vivo: verification of muscular contribution to force closure of the pelvis.” European Spine Journal 13.3 (2004): 199-205, Mens, Jan MA, et al. “The mechanical effect of a pelvic belt in patients with pregnancy-related pelvic pain.” Clinical Biomechanics 21.2 (2006): 122-127, Snijders, Chris J., Paul FG Hermans, and Gerrit Jan Kleinrensink. “Functional aspects of cross-legged sitting with special attention to piriformis muscles and sacroiliac joints.” Clinical biomechanics 21.2 (2006): 116-121. ↩
- Fortin, Joseph D., et al. “Sacroiliac Joint: Pain Referral Maps Upon Applying a New Injection/Arthrography Technique: Part I: Asymptomatic Volunteers.” Spine 19.13 (1994): 1475-1482, Fortin, Joseph D., et al. “Sacroiliac Joint: Pain Referral Maps Upon Applying a New Injection/Arthrography Technique: Part II: Clinical Evaluation.” Spine 19.13 (1994): 1483-1488. ↩
- Tullberg, Tycho, et al. “Manipulation does not alter the position of the sacroiliac joint: a roentgen stereophotogrammetric analysis.” Spine 23.10 (1998): 1124-1128, Kibsgård, Thomas J., et al. “Radiosteriometric analysis of movement in the sacroiliac joint during a single-leg stance in patients with long-lasting pelvic girdle pain.” Clinical Biomechanics 29.4 (2014): 406-411. ↩
- Palsson, Thorvaldur S., Rogerio P. Hirata, and Thomas Graven-Nielsen. “Experimental pelvic pain impairs the performance during the active straight leg raise test and causes excessive muscle stabilization.” The Clinical journal of pain 31.7 (2015): 642-651. ↩
- O’Sullivan, Peter B., and Darren J. Beales. “Diagnosis and classification of pelvic girdle pain disorders—Part 1: A mechanism based approach within a biopsychosocial framework.” Manual therapy 12.2 (2007): 86-97, O’sullivan, Peter. “Common misconceptions about back pain in sport: Tiger Woods’ case brings five fundamental questions into sharp focus.” (2015): 905-907. ↩
- Lateral Branch Block ↩
- Sanjeeva Gupta, M. D., M. D. Haroon Hameed, and M. D. Sudhir Diwan. “A systematic evaluation of prevalence and diagnostic accuracy of sacroiliac joint interventions.” Pain Physician 15 (2012): E305-E344. ↩
- Benedetti, Esther M., and Rapipen Siriwetchadarak. “Selective nerve root blocks as predictors of surgical outcome: Fact or fiction?.” Techniques in Regional Anesthesia and Pain Management 15.1 (2011): 4-11. ↩
- Wasan, Ajay D., et al. “Psychopathology predicts the outcome of medial branch blocks with corticosteroid for chronic axial low back or cervical pain: a prospective cohort study.” BMC musculoskeletal disorders 10.1 (2009): 22. ↩
- Benedetti, Esther M., and Rapipen Siriwetchadarak. “Selective nerve root blocks as predictors of surgical outcome: Fact or fiction?.” Techniques in Regional Anesthesia and Pain Management 15.1 (2011): 4-11. ↩
- North, Richard B., et al. “Specificity of diagnostic nerve blocks: a prospective, randomized study of sciatica due to lumbosacral spine disease.” Pain 65.1 (1996): 77-85 ↩
- King, Wade, et al. “Diagnosis and treatment of posterior sacroiliac complex pain: A systematic review with comprehensive analysis of the published data.” Pain Medicine 16.2 (2015): 257-265. ↩
- Maas, Esther T., et al. “Radiofrequency denervation for chronic low back pain.” The Cochrane Library (2015). ↩
- Laslett, Mark. “Evidence-based diagnosis and treatment of the painful sacroiliac joint.” Journal of Manual & Manipulative Therapy 16.3 (2008): 142-152, Holmgren, Ulrika, and Kerstin Waling. “Inter-examiner reliability of four static palpation tests used for assessing pelvic dysfunction.” Manual therapy 13.1 (2008): 50-56, McGrath, M. Christopher. “Palpation of the sacroiliac joint: An anatomical and sensory challenge.” International Journal of Osteopathic Medicine 9.3 (2006): 103-107. ↩
- Laslett, Mark. “Evidence-based diagnosis and treatment of the painful sacroiliac joint.” Journal of Manual & Manipulative Therapy 16.3 (2008): 142-152. ↩
- Laslett, Mark. “Evidence-based diagnosis and treatment of the painful sacroiliac joint.” Journal of Manual & Manipulative Therapy 16.3 (2008): 142-152. ↩
- Simpson, Rob, and Hugh Gemmell. “Accuracy of spinal orthopaedic tests: a systematic review.” Chiropractic & osteopathy 14.1 (2006): 26. ↩
- Simpson, Rob, and Hugh Gemmell. “Accuracy of spinal orthopaedic tests: a systematic review.” Chiropractic & osteopathy 14.1 (2006): 26, Hancock, Mark J., et al. “Systematic review of tests to identify the disc, SIJ or facet joint as the source of low back pain.” European Spine Journal 16.10 (2007): 1539-1550. ↩