Schlaflosigkeit bei chronischen Schmerzen
Schlaflosigkeit bei chronischen Schmerzen ist ein häufig zu beobachtendes Phänomen. Die Prävalenz 1 von Schlafstörungen bei chronischen Schmerzen wird auf 50-90% geschätzt. 2 Die in den Studien untersuchten Krankheitsbilder waren:
- chronische Rückenschmerzen,
- Fibromyalgie,
- komplexes regionales Schmerzsyndrom,
- Nervenschmerzen,
- Arthrose der Hüfte und der Kniee
- und generalisierte, chronische Schmerzen.
Schlaflosigkeit ist die Unfähigkeit erholsamen Schlaf zu bekommen, so dass man sich morgens nicht erholt fühlt. Schlaflosigkeit kann dabei durch Schwierigkeiten beim Einschlafen oder dem Erhalt des Schlafes oder beiden Faktoren zusammen enstehen. Chronische Schlaflosigkeit führt üblicherweise zu Konsequenzen im Alltag, wie z.B. Müdigkeit, mangelende Geistesschärfe, etc.. 3
Chronische Schlaflosigkeit wird bei Erwachsenen folgendermaßen definiert:
- Die Einschlafzeit (Schlaflatenz) ist länger als 30 Minuten.
- Und/oder es besteht eine Wachphase nach Schlafbeginn von mehr als 30 Minuten für jeweils drei Tage in der Woche für mehr als drei Monate.
- Es bestehen keine intrinsischen Schlafstörung 4 oder inadäquate Möglichkeiten/Umstände zum Schlafen (z.B. Schichtarbeit). 5
Konservative als auch medikamentöse Strategien zur Behandlung von chronischen Schmerzen weisen häufig nur bescheidene Effektgrößen in Bezug auf Schmerzreduktion und Funktionsverbesserung auf. 6 Daraus ergibt sich die Notwendigkeit der Entwicklung neuer Behandlungsformen. Ein umfassender Ansatz zur Behandlung von chronischen Schmerzen sollte deshalb auch begleitende Faktoren, wie z.B. Schlaflosigkeit oder Stress, in die Behandlung einbeziehen. Unbehandelte Schlaflosigkeit kann dabei eine mögliche Barriere für eine effektive Behandlung chronischer Schmerzen sein. 7
Ausschluss von organischen Ursachen
Dieser Artikel bezieht sich hauptsächlich auf Schlafstörung, denen keine organischen Ursachen zugrunde liegen. Jedoch können auch organische Ursachen (wie z.B. obstruktives und zentrales Schlafapnoe-Syndrom, das Syndrom der ruhelosen Beine (Restless-legs-Syndrom), Narkolepsie 8 Schlafphasensyndrom, etc.) verantwortlich für Schlaflosigkeit sein. Bitte klären Sie vor der Anwendung der gemachten Vorschläge ab, ob eine dahinter liegende Erkrankung vorliegt! Die Berücksichtigung der gemachten Ratschläge zur Verbesserung von Schlafstörungen können jedoch auch bei organisch bedingten Schlafstörungen hilfreich sein.
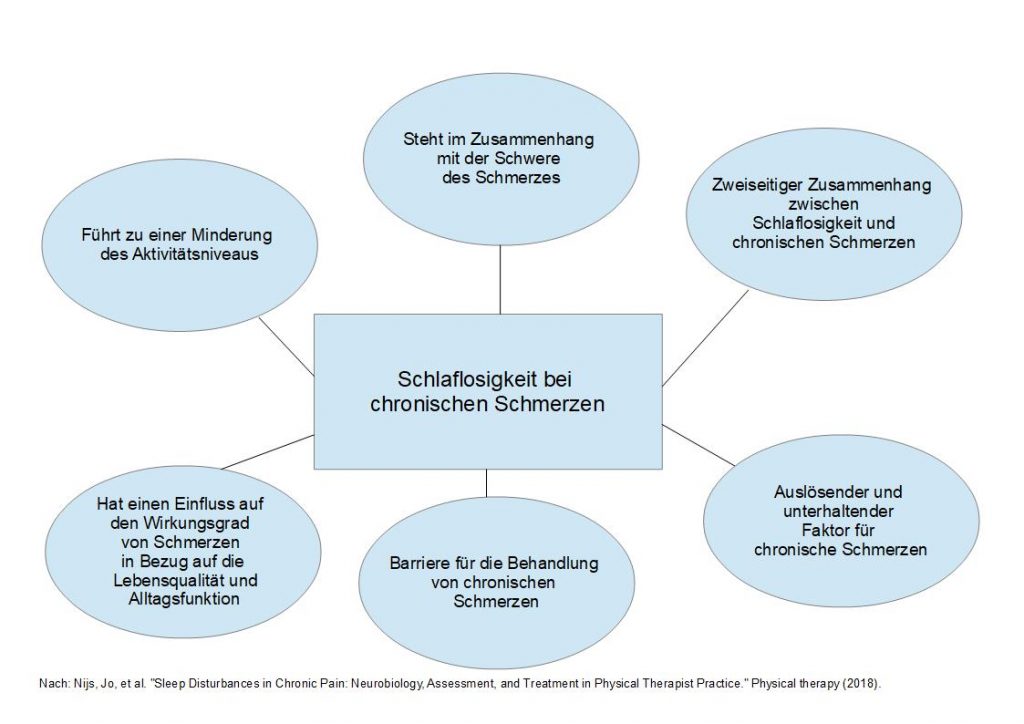
Der Zusammenhang von Schlaflosigkeit und chronischen Schmerzen
Es ist naheliegend davon auszugehen, dass chronische Schmerzen Schlaflosigkeit verursacht. Jedoch zeigen Untersuchungen, dass ein zweiseitiger (bidirektionaler) Zusammenhang zwischen Schlaflosigkeit und chronischen Schmerzen besteht. 9 Das bedeutet, dass Schlaflosigkeit einen Einfluss auf Schmerz und Schmerz einen Einfluss auf Schlaflosigkeit hat.
Eine größere Studie (10412 Erwachsene) von Sivertsen et al. 10 zeigt beispielsweise , dass Häufigkeit und Schwere der Schlaflosigkeit, Einschlafprobleme und Schlafeffizienz in einem positiven Zusammenhang mit der Schmerzsensitivität stehen. Das bedeutet, dass Schlaflosigkeit die Schmerzempfindlichkeit deutlich negativ beeinflussen kann. Ein weiteres Resultat von Sivertsen et al. ist jedoch auch, dass bei Studienteilnehmern, die unter chronischen Schmerzen und Schlaflosigkeit leiden, die Schmerztoleranz noch stärker in synergistischer Weise (= zusammen wirkend) herabgesetzt wird.
Klinische Studien haben gezeigt, dass chronische Schmerzpatienten mit Schlafstörungen deutlich mehr Schmerzen, Ermüdung, schlechte Stimmung, Funktionsstörungen und höhere Stressniveaus haben. 11
Allgemein scheint Schlaflosigkeit das Auftreten von Schmerzen besser, als Schmerz das Auftreten von Schlaflosigkeit, vorherzusagen. 12 Experimentelle Studien zeigen weiterhin, dass bei einem experimentell ausgelösten Schlafmangel bei Gesunden, es zu einem Anstieg von Schmerzen durch die Freisetzung von proinflammatorischen Zytokinen (= entzündungsfördernde Eiweiße) kommt. 13 Bei Gesunden konnte durch eine Störung des Schlafs eine erniedrigte Schmerztoleranz hervorgerufen werden. 14 Des Weiteren gibt es Spekulationen darüber, dass Schlaf, Depressionen und Schmerzen gemeinsam zugrunde liegende neurobiologische Mechanismen haben. 15 Interessant für die Behandlung von Schlafstörungen bei chronischen Schmerzen ist, dass eine Verbesserung des Schlafs bei chronischen Schmerzpatienten zu einer spontanen Erhöhung des Aktivitätsniveau führt. 16 Dieser Fakt ist ein weiterer Hinweis darauf, dass Schlafstörung bei der Behandlung von chronischen Schmerzen vermehrt in den Fokus genommen werden sollte!
Dieser Abschnitt zeigt deutlich, dass Schlafstörungen und chronische Schmerzen in einem zweiseitigen Verhältnis stehen und sich gegenseitig bedingen. Durch die Behandlung von Schlafstörungen ergibt sich ein weiterer, möglicher Ansatz zur Behandlung von chronischen Schmerzen.
Weitere Konsequenzen von Schlafstörungen
Neben der Wirkung von Schlafstörungen auf chronische Schmerzen hat Schlafentzug weitere negative Konsequenzen auf den menschlichen Organismus:
- schlechter Schlaf steht in Verbindung mit der Entwicklung eines metabolischen Syndroms 17,
- Schlafstörungen erhöhen das Risiko eine Herzkreislauferkrankung zu entwickeln 18,
- Schlafstörungen stehen in einem Zusammenhang mit Übergewicht bei Erwachsenen und Kindern 19,
- Schlafstörungen führen zu einer Beeinträchtigung des Immunsystems (z.B. Abwehr von Infektionen) 20,
- Schlafstörungen sind in einem Zusammenhang mit Depressionen zu sehen 21,
- Schlafstörungen können psychische Krankheiten auslösen 22,
- Schlafstörungen können zu kognitiven Beeinträchtigungen führen 23,
- Schlafstörungen können ein Riskofaktor für Krebs sein 24,
- Schlafstörungen sind ein möglicher Risikofaktor für Migräne und Spannungskopfschmerzen 25,
- es gibt Hinweise darauf, dass Schlafstörungen zu vermehrten Stürzen bei älteren Menschen führt 26,
- mangelnder Schlaf führt zu einer Minderung der Kraftleistung 27,
- die athletische Leistungsfähigkeit wird durch Schlafmangel herabgesetzt 28.
Wie man an dieser langen Liste an möglichen Konsequenzen sehen kann, ist Schlafmangel ein ernst zu nehmendes gesundheitliches Problem!
Wie ermittelt man, ob man an Schlafstörungen leidet?
In der Forschung werden diverse Methoden zur Erfassung von Schlafstörungen benutzt, wie z.B.:
- Polysomnographie,
- Aktigraphie,
- Schlaf-Fragebögen,
- Schlaf-Aktivitätstracker (z.B. Fitbit)
- und Schlaf-Tagebücher.
Am häufigsten werden jedoch Schlaf-Fragebbögen eingesetzt, da diese günstig und leicht handhabbar sind. 29 Ein Beispiel für einen deutschsprachigen, validierten Fragebogen ist die Regensburger Insomnie Skala (RIS). 30 Falls Sie den Fragebogen ausfüllen möchten, dann finden Sie eine Kurzbeschreibung und den Fragebogen hier.
Evidenzbasierte Behandlung von Schlafstörungen
Die folgenden Behandlungsoptionen sind alle auf der Grundlage einer konservativen, nicht-medikamentösen Therapie. Medikamente für die Behandlung von Schmerz und Schlaflosigkeit können zu Nebenwirkungen, Abhängigkeit und schlechten Therapieergebnissen führen. 31 Der Einsatz von nicht-medikamentösen Therapien kann dabei helfen diese negativen Effekte abzumildern oder zu verhindern. Für die Behandlung von Schmerzen und Schlaflosigkeit ist dabei die kognitive Verhaltenstherapie das Mittel der Wahl. 32 Jedoch können auch andere Maßnahmen ergänzend eingesetzt werden.
Kognitive Verhaltenstherapie bei chronischen Schmerzen
Die kognitive Verhaltenstherapie wird bei chronischen Schmerzen schon lange Zeit erfolgreich eingesetzt. 33 Eine Reihe von verschiedenen psychologischen und verhaltensorientierten Strategien werden dabei für das Management von chronischen Schmerzen angewandt. Dazu zählen zum Beispiel: Akzeptanz- und Commitmenttherapie, Achtsamkeitsbasierte Stress Reduktion, Progressive Muskelentspannung, Motivierende Gesprächsführung und Ziele setzen, um eine Veränderung im Verhalten zu erreichen.
Bei der kognitiven Verhaltenstherapie wird versucht dysfunktionale Gedanken und Verhaltensweisen zu identifizieren, die zu einer Verschlechterung oder Aufrechterhaltung von chronischen Schmerzen führen. Die Auswertung und Modifizierung der Gedankenmuster mit rationaleren Gedanken kann dem Patienten helfen sein Leiden neu einzuordnen. Die kognitive Verhaltenstherapie hilft dem Patienten dabei neue Strategien, wie z.B. Muskelentspannung, Ablenkungstechniken und positive Selbstgespräche in den Alltag einzubinden, um negative Gefühle und Stimmung, ausgelöst durch Schmerzen und Funktionseinschränkungen, abzumildern. Die kognitive Verhaltentherapie konnte dabei gute Ergebnisse bei verschiedenen Schmerz-Krankheiten aufweisen. 34 Daraus könnte man schließen, dass eine kognitive Verhaltenstherapie auch zu einer Verbesserung von Schlafstörungen führen müsste. Jedoch ist es schwierig diesen Schluss zu ziehen, da die meisten Studien den Effekt auf Schlaf nicht untersucht haben. Die wenigen Studien, die eine Wirkung auf Schlafstörungen untersucht haben, zeigten nur eine geringe Wirkung der kognitiven Verhaltenstherapie auf Schlaf. 35 Daher ist davon auszugehen, dass Patienten mit chronischen Schmerzen, die unter Schlaflosigkeit leiden, einen Ansatz benötigen, der die Schlafstörungen explizit behandelt.
Kognitive Verhaltenstherapie bei chronischen Schmerzen mit Schlafstörungen
Eine Übersichtsarbeit 36 untersuchte die Wirksamkeit einer kognitiven Verhaltenstherapie für Schlafstörungen bei Patienten mit chronischen Schmerzen. Es konnten große Effekte in der Verbesserung der Schlafqualität, kleine Effekte bzgl. Schmerzreduktion und Ermüdung und eine moderate Reduktion depressiver Symptome nachgewiesen werden. Die Verbesserungen der Schlafqualität und der geringeren Ermüdbarkeit konnten auch nach einem Follow-up von 1 Jahr aufrechterhalten werden. Typischerweise beinhaltet die kognitive Verhaltentherapie bei Schlafstörung folgende Elemente:
- Vermittlung von Wissen über Schlaf und Schlafstörung,
- Reizkontrolle,
- Schlafrestriktion,
- Schlafhygiene,
- Entspannungstraining und
- Kognitive Verhaltenstherapie. 37
Die Reizkontrolle versucht die Verbindung des Patienten mit dem Bett, als Ort des raschen Einschlafens zu stärken. Der Patient wird angehalten das Bett nur für zwei Dinge zu benutzen: Schlaf und Sex. Des Weiteren soll ein Mittagsschlaf vermieden werden und eine reguläre Schlafens- und Aufwachzeit eingehalten werden. Der Patient soll nur ins Bett gehen, wenn er sich schläfrig und müde fühlt. Falls der Patient nicht innerhalb von 15-20 Minuten einschlafen kann, dann soll er das Bett wieder verlassen und zu einem späteren Zeitpunkt versuchen zu schlafen.
Die Schlafrestriktion begrenzt die zeitliche Menge, die ein Patient im Bett liegt. Der Patient soll nur für die Zeit im Bett liegen, die tatsächlich geschlafen wird. Z.B. verbringt der Patient 8 Stunden im Bett, aber schläft nur vier Stunden von dieser Zeit, dann soll er auch nur 4 Stunden im Bett liegen bleiben. Das führt über die Zeit zu einem milden Schlafentzug, welcher den Antrieb des Patienten zu schlafen erhöht. Das Resultat ist ein geruh-und erhohlsamer Schlaf. Die Schlafeffizienz steigt. Im Anschluss wird Stück für Stück (15-30 Minuten pro erfolgreicher Umsetzung der Schlafrestriktion) die Schlafmenge erhöht. Wichtig dabei ist, dass der Patient keinen Mittagsschlaf macht. Nur in Ausnahmefällen ist ein kurzer Powernap (maximal 15 Minuten) erlaubt.
Die Schlafhygiene versucht die Wahrnehmung des Patienten bezüglich der Faktoren, die den Schlaf beeinträchtigen, zu erhöhen. Koffein, Alkohol, intensives Training, grelle Lichter, das Benutzen von elektronischen Geräten kurz vor dem zu Bett gehen, können sich negativ auf den Schlaf auswirken. Des Weiteren wird Wert auf eine adäquate Schlafumgebung gelegt (dunkle Räume, keine Lichter, Geräuschüberdeckung bzw. Geräuschminderung, adäquate Raumtemperatur, eine bequeme Matratze etc.).
Entspannungstraining vor dem Einschlafen reduziert kognitive und physische Anspannung. Es beinhaltet Techniken wie z.B. Hypnose, Mediation und Traumreisen (guided imagery).
Die kognitive Verhaltenstherapie hilft dem Patienten seine Glaubenssätze und Einstellung bezüglich des Schlafs zu hinterfragen und mit nützlicheren Einstellung zu ersetzen. 38
Die kombinierte Behandlung von Schmerz und Schlafstörungen bei chronischen Schmerzpatienten
Man kann sich natürlich fragen, ob eine Kombinationsbehandlung von kognitiver Verhaltenstherapie für Schlafstörungen und Schmerz zu besseren Ergebnissen bei chronischen Schmerzpatienten führt.
Die Frage kann man momentan aufgrund der geringen Anzahl von Studien nicht abschließend beantworten. Lediglich zwei, kleinere Studien 39 haben die Wirkung einer kombinierten Behandlung von Schmerz und Schlafstörung mit kognitiver Verhaltenstherapie untersucht. Die Resultate deuten daraufhin, dass eine Kombinationsbehandlung erfolgreicher im Sinne der Schlafverbesserung, Schmerzreduktion, Stimmungsverbesserung und Funktionsverbesserung ist als eine reine kognitive Verhaltenstherapie gegen chronische Schmerzen.
Interessant ist, dass sowohl eine Beratung von Angesicht zu Angesicht 40 als auch eine internet-basierte Beratung 41 erfolgreich angewandt werden kann.
Weitere ergänzende Maßnahmen für die Behandlung von Schlafstörungen
Das körperliche Training kann einen mögliche ergänzende Maßnahme zur Behandlung von Schlafstörungen sein. Eine Übersichtsarbeit 42 kommt zu dem Schluss, dass körperliches Training (Ausdauer- und Krafttraining) eine positive Wirkung auf Schlaf hat. Jedoch wurden nicht ausschließlich chronische Schmerzpatienten untersucht. Gerade bei chronischen Schmerzpatienten kann im Einzelfall ein körperliches Training zu negativen Effekten führen. 43 Deshalb sollte man die individuelle Reaktion auf ein körperliches Training berücksichtigen und gegebenenfalls das Trainingsprogramm anpassen.
Die Stressreduktion in Form einer achtsamkeitsbasierten Stressreduktion zeigt positive Resultate bezüglich einer Verbesserung von Schlafstörungen. 44
Die Reduktion von Stimulanzen kann ein weiteres Mittel zur Förderung des Schlafs darstellen.
Koffein kann in hohen Dosen kurz vor dem zu Bett gehen problematisch sein. Die Effekte von geringeren Dosen sind jedoch geringer und wirken weniger konsistent. Es kommt dabei vornehmlich auf die Gewöhnung an Koffein an. Gewohnheitskonsumenten haben wahrscheinlich einen geringeren Effekt von einer Koffeinabstinenz als Gelegenheitskonsumenten. 45
Nikotin hat eine ähnlich erregende Wirkung auf das Zentralenervensystem wie Koffein. Nikotin scheint dabei in einem Zusammenhang mit Schlafproblemen zu stehen. Nikotinabstinenz führt kurzfristig zu vermehrten Schlafstörungen und kann somit ein kurzfristiges Hindernis für die Behandlung von Schlafstörungen sein.
Alkohol ist eine weitere Substanz, die in Verbindung mit Schlafstörungen steht. Bei Gelegenheitstrinkern verursacht Alkohol kurz vor der Einschlafszeit Schlafprobleme.
Insgesamt ist die Evidenzlage bezüglich der Wirkung von Stimulanzen auf Schlafstörungen noch recht dünn. Diverse Einflussfaktoren sind noch nicht ausreichend untersucht. Die Handlungsempfehlung sollten deshalb individuell angepasst werden. 46
Fazit
Schlafstörungen und chronische Schmerzen stehen in einem zweiseitigen Zusammenhang. Die Behandlung von Schlafstörungen bei Patienten mit chronischen Schmerzen könnte eine mögliche Behandlungsstrategie sein, um bessere Ergebnisse in der Reduktion von Schmerzen zu erzielen.
Weitere Artikel zum Thema
Buch Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten
Notes:
- = Krankheitshäufigkeit ↩
- Allen, Kelli D., et al. “Osteoarthritis and sleep: the Johnston County osteoarthritis project.” The Journal of rheumatology 35.6 (2008): 1102-1107, McCracken, Lance M., Jennifer L. Williams, and Nicole KY Tang. “Psychological flexibility may reduce insomnia in persons with chronic pain: a preliminary retrospective study.” Pain Medicine 12.6 (2011): 904-912, Daly-Eichenhardt, Aisling, et al. “Changes in sleep problems and psychological flexibility following interdisciplinary acceptance and commitment therapy for chronic pain: an observational cohort study.” Frontiers in psychology 7 (2016): 1326, Becker, Niels, et al. “Pain epidemiology and health related quality of life in chronic non-malignant pain patients referred to a Danish multidisciplinary pain center.” Pain 73.3 (1997): 393-400, Artner, Juraj, et al. “Prevalence of sleep deprivation in patients with chronic neck and back pain: a retrospective evaluation of 1016 patients.” Journal of pain research 6 (2013): 1, Tang, Nicole KY, Kelly J. Wright, and Paul M. Salkovskis. “Prevalence and correlates of clinical insomnia co‐occurring with chronic back pain.” Journal of sleep research 16.1 (2007): 85-95, McCracken, Lance M., and Grant L. Iverson. “Disrupted sleep patterns and daily functioning in patients with chronic pain.” Pain Research and Management 7.2 (2002): 75-79, Alsaadi, Saad M., et al. “Prevalence of sleep disturbance in patients with low back pain.” European Spine Journal 20.5 (2011): 737-743. ↩
- Cheatle, Martin D., et al. “Assessing and managing sleep disturbance in patients with chronic pain.” Anesthesiology clinics 34.2 (2016): 379-393. ↩
- Intrinsische Schlafstörungen werden durch Faktoren verursacht, die im Organismus selbst zu suchen sind. z.B. obstruktives und zentrales Schlafapnoe-Syndrom, das Syndrom der ruhelosen Beine (Restless-legs-Syndrom), Narkolepsie (zwanghafte Einschlaf-Anfälle am Tage) ↩
- Nijs, Jo, et al. “Sleep Disturbances in Chronic Pain: Neurobiology, Assessment, and Treatment in Physical Therapist Practice.” Physical therapy (2018). ↩
- Henschke, Nicholas, et al. “Behavioural treatment for chronic low‐back pain.” The Cochrane Library (2010), Williams, Amanda C. de C., Christopher Eccleston, and Stephen Morley. “Psychological therapies for the management of chronic pain (excluding headache) in adults.” The cochrane library (2012), Cheung, Chi Wai, et al. “Chronic opioid therapy for chronic non-cancer pain: a review and comparison of treatment guidelines.” Pain Physician 17.5 (2014): 401-414,Geneen, Louise J., et al. “Physical activity and exercise for chronic pain in adults: an overview of Cochrane Reviews.” The Cochrane database of systematic reviews (2017),Machado, L. A. C., et al. “Analgesic effects of treatments for non-specific low back pain: a meta-analysis of placebo-controlled randomized trials.” Rheumatology 48.5 (2008): 520-527, Machado, Gustavo C., et al. “Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials.” bmj 350 (2015): h1225. ↩
- Pigeon, Wilfred R., et al. “Comparative effectiveness of CBT interventions for co-morbid chronic pain & insomnia: a pilot study.” Behaviour research and therapy 50.11 (2012): 685-689. ↩
- = zwanghafte Einschlaf-Anfälle am Tage ↩
- Koffel, Erin, et al. “The bidirectional relationship between sleep complaints and pain: Analysis of data from a randomized trial.” Health Psychology 35.1 (2016): 41, Sivertsen, Børge, et al. “Sleep and pain sensitivity in adults.” Pain 156.8 (2015): 1433-1439, Finan, Patrick H., Burel R. Goodin, and Michael T. Smith. “The association of sleep and pain: an update and a path forward.” The Journal of Pain 14.12 (2013): 1539-1552. ↩
- Sivertsen, Børge, et al. “Sleep and pain sensitivity in adults.” Pain 156.8 (2015): 1433-1439. ↩
- Haythornthwaite, Jennifer A., Mark T. Hegel, and Robert D. Kerns. “Development of a sleep diary for chronic pain patients.” Journal of Pain and Symptom Management 6.2 (1991): 65-72, Chiu YH, Silman AJ, Macfarlane GJ, et al. Poor sleep and depression are independently associated with a reduced pain threshold. Results of a population based study. Pain 2005;115(3):316–21. ↩
- Finan, Patrick H., Burel R. Goodin, and Michael T. Smith. “The association of sleep and pain: an update and a path forward.” The Journal of Pain 14.12 (2013): 1539-1552. ↩
- Moldofsky, H., et al. “The relationship of interleukin-1 and immune functions to sleep in humans.” Psychosomatic medicine 48.5 (1986): 309-318, ↩
- Onen, S. Hakki, et al. “The effects of total sleep deprivation, selective sleep interruption and sleep recovery on pain tolerance thresholds in healthy subjects.” Journal of sleep research 10.1 (2001): 35-42, Schuh-Hofer, Sigrid, et al. “One night of total sleep deprivation promotes a state of generalized hyperalgesia: a surrogate pain model to study the relationship of insomnia and pain.” PAIN® 154.9 (2013): 1613-1621. ↩
- Boakye, Paul A., et al. “A critical review of neurobiological factors involved in the interactions between chronic pain, depression, and sleep disruption.” The Clinical journal of pain 32.4 (2016): 327-336. ↩
- Tang, Nicole KY, and Adam N. Sanborn. “Better quality sleep promotes daytime physical activity in patients with chronic pain? A multilevel analysis of the within-person relationship.” PLoS One 9.3 (2014): e92158. ↩
- Koren, Dorit, Magdalena Dumin, and David Gozal. “Role of sleep quality in the metabolic syndrome.” Diabetes, metabolic syndrome and obesity: targets and therapy 9 (2016): 281. ↩
- Tobaldini, Eleonora, et al. “Sleep, sleep deprivation, autonomic nervous system and cardiovascular diseases.” Neuroscience & Biobehavioral Reviews 74 (2017): 321-329, Kohansieh, Michelle, and Amgad N. Makaryus. “Sleep deficiency and deprivation leading to cardiovascular disease.” International journal of hypertension 2015 (2015), Covassin, Naima, and Prachi Singh. “Sleep duration and cardiovascular disease risk: epidemiologic and experimental evidence.” Sleep medicine clinics 11.1 (2016): 81-89, Khan, Meena S., and Rita Aouad. “The effects of insomnia and sleep loss on cardiovascular disease.” Sleep medicine clinics 12.2 (2017): 167-177, Irwin, Michael R. “Why sleep is important for health: a psychoneuroimmunology perspective.” Annual review of psychology 66 (2015). ↩
- Capers, Patrice L., et al. “A systematic review and meta‐analysis of randomized controlled trials of the impact of sleep duration on adiposity and components of energy balance.” Obesity reviews 16.9 (2015): 771-782, Fatima, Y., and A. A. Mamun. “Sleep quality and obesity in young subjects: a meta‐analysis.” Obesity Reviews 17.11 (2016): 1154-1166, Fatima, Y., and A. A. Mamun. “Longitudinal impact of sleep on overweight and obesity in children and adolescents: a systematic review and bias‐adjusted meta‐analysis.” Obesity Reviews 16.2 (2015): 137-149, Irwin, Michael R. “Why sleep is important for health: a psychoneuroimmunology perspective.” Annual review of psychology 66 (2015), Al Khatib, H. K., et al. “The effects of partial sleep deprivation on energy balance: a systematic review and meta-analysis.” European journal of clinical nutrition 71.5 (2017): 614. ↩
- Irwin, Michael R. “Why sleep is important for health: a psychoneuroimmunology perspective.” Annual review of psychology 66 (2015), Ibarra-Coronado, Elizabeth G., et al. “The bidirectional relationship between sleep and immunity against infections.” Journal of immunology research 2015 (2015). ↩
- Mendlewicz, Julien. “Sleep disturbances: core symptoms of major depressive disorder rather than associated or comorbid disorders.” The World Journal of Biological Psychiatry 10.4 (2009): 269-275, Palagini, Laura, et al. “REM sleep dysregulation in depression: state of the art.” Sleep Medicine Reviews 17.5 (2013): 377-390. ↩
- Pigeon, Wilfred R., Todd M. Bishop, and Kelsey M. Krueger. “Insomnia as a precipitating factor in new onset mental illness: a systematic review of recent findings.” Current psychiatry reports 19.8 (2017): 44. ↩
- Wu, Lei, Dali Sun, and Yan Tan. “A systematic review and dose-response meta-analysis of sleep duration and the occurrence of cognitive disorders.” Sleep and Breathing (2017): 1-10. ↩
- Irwin, Michael R. “Why sleep is important for health: a psychoneuroimmunology perspective.” Annual review of psychology 66 (2015). ↩
- Alstadhaug, Karl, Rolf Salvesen, and Svein Bekkelund. “Insomnia and circadian variation of attacks in episodic migraine.” Headache: The Journal of Head and Face Pain 47.8 (2007): 1184-118, Fernández-de-las-Peñas, César, et al. “Sleep disturbances in tension-type headache and migraine.” Therapeutic Advances in Neurological Disorders 11 (2018): 1756285617745444, Rains, Jeanetta C., Rachel E. Davis, and Todd A. Smitherman. “Tension-type headache and sleep.” Current neurology and neuroscience reports 15.2 (2015): 520. ↩
- Wu, Lei, and Dali Sun. “Sleep duration and falls: a systemic review and meta‐analysis of observational studies.” Journal of sleep research (2017). ↩
- Knowles, Olivia E., et al. “Inadequate sleep and muscle strength: Implications for resistance training.” Journal of science and medicine in sport (2018). ↩
- Watson, Andrew M. “Sleep and Athletic Performance.” Current sports medicine reports 16.6 (2017): 413-418, Bonnar, Daniel, et al. “Sleep Interventions Designed to Improve Athletic Performance and Recovery: A Systematic Review of Current Approaches.” Sports Medicine (2018): 1-21. ↩
- Cheatle, Martin D., et al. “Assessing and managing sleep disturbance in patients with chronic pain.” Anesthesiology clinics 34.2 (2016): 379-393. ↩
- Crönlein, Tatjana, et al. “Regensburg Insomnia Scale (RIS): a new short rating scale for the assessment of psychological symptoms and sleep in insomnia; study design: development and validation of a new short self-rating scale in a sample of 218 patients suffering from insomnia and 94 healthy controls.” Health and quality of life outcomes 11.1 (2013): 65. ↩
- Cheatle, Martin D., et al. “Assessing and managing sleep disturbance in patients with chronic pain.” Anesthesiology clinics 34.2 (2016): 379-393. ↩
- Nijs, Jo, et al. “Sleep Disturbances in Chronic Pain: Neurobiology, Assessment, and Treatment in Physical Therapist Practice.” Physical therapy (2018), Cheatle, Martin D., et al. “Assessing and managing sleep disturbance in patients with chronic pain.” Anesthesiology clinics 34.2 (2016): 379-393. ↩
- Pike, Andrew, Leslie Hearn, and Amanda C. de C Williams. “Effectiveness of psychological interventions for chronic pain on health care use and work absence: systematic review and meta-analysis.” Pain 157.4 (2016): 777-785, Williams, Amanda C. de C., Christopher Eccleston, and Stephen Morley. “Psychological therapies for the management of chronic pain (excluding headache) in adults.” The cochrane library (2012), Ehde, Dawn M., Tiara M. Dillworth, and Judith A. Turner. “Cognitive-behavioral therapy for individuals with chronic pain: efficacy, innovations, and directions for research.” American Psychologist 69.2 (2014): 153. ↩
- Keefe, Francis J., and David S. Caldwell. “Cognitive behavioral control of arthritis pain.” Medical Clinics 81.1 (1997): 277-290, Glombiewski, Julia Anna, Jens Hartwich-Tersek, and Winfried Rief. “Two psychological interventions are effective in severely disabled, chronic back pain patients: a randomised controlled trial.” International journal of behavioral medicine 17.2 (2010): 97-107, Turner, Judith A., Lloyd Mancl, and Leslie A. Aaron. “Short-and long-term efficacy of brief cognitive-behavioral therapy for patients with chronic temporomandibular disorder pain: a randomized, controlled trial.” Pain 121.3 (2006): 181-194, Thieme, Kati, Herta Flor, and Dennis C. Turk. “Psychological pain treatment in fibromyalgia syndrome: efficacy of operant behavioural and cognitive behavioural treatments.” Arthritis research & therapy 8.4 (2006): R121, Alda, Marta, et al. “Effectiveness of cognitive behaviour therapy for the treatment of catastrophisation in patients with fibromyalgia: a randomised controlled trial.” Arthritis research & therapy 13.5 (2011): R173. ↩
- Becker, Niels, et al. “Treatment outcome of chronic non-malignant pain patients managed in a Danish multidisciplinary pain centre compared to general practice: a randomised controlled trial.” PAIN® 84.2-3 (2000): 203-211, Tang, Nicole KY. “Cognitive-behavioral therapy for sleep abnormalities of chronic pain patients.” Current rheumatology reports 11.6 (2009): 451. ↩
- Tang, Nicole KY. “Cognitive-behavioral therapy for sleep abnormalities of chronic pain patients.” Current rheumatology reports 11.6 (2009): 451. ↩
- Cheatle, Martin D., et al. “Assessing and managing sleep disturbance in patients with chronic pain.” Anesthesiology clinics 34.2 (2016): 379-393. ↩
- Perlis ML, Jungquist C, Smith MT, Posner D. Cognitive Behavioral Treatment of Insomnia: A Session-by-Session Guide. New York, NY: Springer-Verlag; 2005. ↩
- Pigeon, Wilfred R., et al. “Comparative effectiveness of CBT interventions for co-morbid chronic pain & insomnia: a pilot study.” Behaviour research and therapy 50.11 (2012): 685-689,Tang, Nicole KY, Claire E. Goodchild, and Paul M. Salkovskis. “Hybrid cognitive-behaviour therapy for individuals with insomnia and chronic pain: a pilot randomised controlled trial.” Behaviour research and therapy 50.12 (2012): 814-821. ↩
- Perlis ML, Jungquist C, Smith MT, Posner D. Cognitive Behavioral Treatment of Insomnia: A Session-by-Session Guide. New York, NY: Springer-Verlag; 2005. ↩
- Zachariae, Robert, et al. “Efficacy of internet-delivered cognitive-behavioral therapy for insomnia–a systematic review and meta-analysis of randomized controlled trials.” Sleep medicine reviews 30 (2016): 1-10. ↩
- Kelley, George A., and Kristi Sharpe Kelley. “Exercise and sleep: a systematic review of previous meta‐analyses.” Journal of evidence-based medicine 10.1 (2017): 26-36. ↩
- Daenen, Liesbeth, et al. “Exercise, not to exercise, or how to exercise in patients with chronic pain? Applying science to practice.” The Clinical journal of pain 31.2 (2015): 108-114. ↩
- Martires, Joanne, and Michelle Zeidler. “The value of mindfulness meditation in the treatment of insomnia.” Current opinion in pulmonary medicine 21.6 (2015): 547-552, Janssen, Math, et al. “Effects of Mindfulness-Based Stress Reduction on employees’ mental health: A systematic review.” PloS one 13.1 (2018): e0191332, Irish, Leah A., et al. “The role of sleep hygiene in promoting public health: A review of empirical evidence.” Sleep medicine reviews 22 (2015): 23-36. ↩
- Irish, Leah A., et al. “The role of sleep hygiene in promoting public health: A review of empirical evidence.” Sleep medicine reviews 22 (2015): 23-36. ↩
- Irish, Leah A., et al. “The role of sleep hygiene in promoting public health: A review of empirical evidence.” Sleep medicine reviews 22 (2015): 23-36. ↩