Läuferknie (Tractus iliotibialis Syndrom)
Das Läuferknie (Tractus iliotibialis Syndrom, Iliotibiales Bandsyndrom, Tractus Syndrom) ist die zweit häufigste Laufverletzung und die häufigste Laufverletzung mit Schmerzen an der Außenseite des Knies. 1 Nur das patellofemorale Schmerzsyndrom tritt noch häufiger auf als ein Läuferknie. Die Häufigkeit des Auftretens eines Läuferknies ist nicht genau bekannt. Eine gutgemachte (prospektive) Studie mit weiblichen Läufern gibt die Häufigkeit des Auftretens eines Läuferknies bei Frauen mit 16 % an. 2 Eine andere Studie 3 gibt die Häufigkeit des Auftretens eines Tractus iliotibialis Syndroms bei Männer mit 6,8% und bei Frauen mit 9,8% an. Jedoch sind diese Zahlen nicht verlässlich, da es sich nicht um eine prospektive 4 Studie handelt.
Inhalt
Was ist ein Läuferknie?
Ein Läuferknie heißt in der Fachsprache Tractus iliotibialis Syndrom oder Iliotibiales Band Syndrom. Wichtig festzuhalten ist, dass ein Läuferknie auch bei anderen Sportarten (z.B. Radfahren, Gewichtheben, Wandern, usw.) bzw. Hobbies entsteht. Laufen scheint jedoch häufiger zu Beschwerden am Tractuc iliotibialis zuführen als andere Aktivitäten. Um zu verstehen was ein Läuferknie genau ist schauen wir uns zunächst die Anatomie des Knies an und klären dann Schritt für Schritt, um was für eine Erkrankung es sich handelt.
Anatomie
In dem Wort “Tractus iliotibialis” Syndrom stecken die Worte “Tractus”, “ilio” und “tibialis”. Wenn wir uns die Bedeutung der Worte vergegenwärtigen, dann ergibt sich folgendes:
- “Tractus” = Fläche oder Band, deshalb auch Iliotibiales Band Syndrom,
- “ilio” = kommt von ilium, dem Darmbein,
- “tibialis” = kommt von tibia, dem Schienbein.
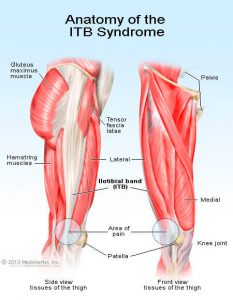
Es handelt sich also um ein Band (Fläche) das, dass Darmbein (Becken) mit dem Schienbein verbindet. Betrachtet man das Bild (siehe unten, im Bild Iliotibial band genannt) zum Tractus Iliotibialis so sieht man das, dass Band seitlich entlang am Oberschenkel verläuft und sich kaum nach vorne oder hinten über den Oberschenkel erstreckt. Erkennbar sind dabei auch diverse Muskeln, die mit dem Tractus iliotibialis verbunden sind: der M. biceps femoris, M. gluteus maximus, der M. tensor fasciae latae und der M. vastus lateralis.
Der Tractus iliotibialis besteht aus Kollagen- und Elastinfasern und wird zu den Faszien des Körpers gerechnet (siehe dazu meinen Artikel zur Faszientherapie). Der Tractus iliotibialis zählt dabei zu den stärksten Faszien im gesamten Körper. Die Funktionen des Tractus iliotibialis sind:
- das Bilden einer Hüllschicht für einzelne Muskeln 5,
- Lieferung eines zusätzlichen Ansatzpunktes für Muskeln 6,
- Übertragung von muskulären Kräften,
- Speicherung elastischer Energie, zur ökonomischern Fortbewegung beim Laufen 7,
- Stabilisierung des Knies 8.
Den eigenen Tractus iliotibialis zu finden ist relativ einfach. Setzen Sie sich dazu auf einen Stuhl. Heben Sie dann das gebeugte Bein an und voila der Tractus iliotibialis tritt hervor. Wenn Sie ihr Bein mit den Fingern abtasten, dann spürt man Ihn relativ deutlich.
Nun kann ich erläutern, was ein Läuferknie ist.
Definition
Ein Läuferknie (Tractus iliotibialis Syndrom, Iliotibiales Band Syndrom) ist ein entzündeter Bereich seitlich des Knies unterhalb des Tractuc iliotibialis, der durch Überbelastung ensteht.
Symptome
- stechende oder brennende Schmerzen seitlich am Kniegelenk,
- Aktivitäten die eine häufige Kniebeugung, vor allem bis zu einem Kniegelenkswinkel von 30 Grad benötigen, verursachen Schmerzen,
- Treppen absteigen ist oft schmerzhaft,
- Läufer bekommen meist Schmerzen nachdem sie eine gewisse Distanz oder Zeit gelaufen sind,
- längeres Sitzen mit gebeugtem Knie verursacht Schmerzen.
Die Liste der Symptome zeigt, dass vor allem wiederholtes Beugen des Knies zu Schmerzen führt. Aber warum kommt es dazu?
Wie kommt es zu einem Läuferknie?
Entscheidend für die Entstehung des Läuferknies ist eine Überbelastung des Kniegelenks durch ein Ungleichgewicht zwischen Belastungsphasen und Ruhephasen. Man kann sich die Entstehung eines Läuferknies am besten an einem Beispiel erklären. Jeder Lauf führt zu einer Belastung des Körpers, der Muskeln, Sehnen, usw. und auch dem Iliotibialen Band. Dabei kommt es zu einem Abbau des Körpers, der Organismus wird zunächst geschwächt. Nachdem Lauf braucht der Körper Ruhe um zunächst wieder das Ausgangsniveau, dass vor dem Lauf besteht, wiederherzustellen. Erst danach kommt es nach einiger Zeit zu einem Aufbau des Körpers über das Ausgangsniveau hinaus (Superkompensation). Es kommt zu einem Trainingseffekt. Der Körper wird stärker und ich kann ein Stückchen schneller laufen. Wenn der Körper wieder zu früh belastet wird, so kommt es zu einem weiteren Abbau des Körpers. Wird dies zu oft wiederholt kommt es zu schlechteren Leistungen und/oder zu Verletzungen. So stellt sich dann nach einiger Zeit ein Läuferknie ein. Wichtig zu erwähnen ist, dass dieser Prozess, der hier skizziert wird stark vereinfacht ist. Es gibt natürlich noch weitere Einflussfaktoren (Psyche, Belastung des Alltags, Ernährung, etc.), die zu einem schnelleren Auf- oder Abbau des Körpers führen. Unberührt bleibt jedoch die grundsätzliche Vorstellung der Abläufe bei der Entstehung eines Überlastungssyndroms.
Welche Struktur ist den genau beim Läuferknie betroffen?
In der oben genannten Definition zum Läuferknie wird nicht der Tractus iliotibialis als betroffen beschrieben, sondern eine entzündete Stelle unter dem Tractus iliotibialis. Da häufig der Tractus iliotibialis fälschlicherweise als entzündet beschrieben wird, schauen wir uns an, was die Wissenschaft zu der Frage sagt:
| Murphy et al. (1992) | Eckman et al.(1994) | Nishimura et al. (1997) |
| 6 Patienten | 7 Patienten | 4 Patienten |
| Abnormale Signale als Anzeichen für eine Schwellung und Flüssigkeitsansammelung unterhalb des TI. | Abnormale Signale und Flüssigkeitsansammelung unterhalb des TI bei 5 Patienten. Es lassen sich Verdickungen des TI im Vergleich zur Kontrollgruppe erkennen. | Entzündung und/oder Schwellungen unterhalb des TI. |
| Muhle et al. (1999) | Isusi et al. (2006) | |
| 16 Patienten | 2 Patienten | |
| Abnormale Signale und Flüssigkeitsansammelung unterhalb des TI. Keine Abnormalitäten des TI. | Abnormale Signale unterhalb des TI. Keine Abnormalitäten des TI. | |
|
Magnetresonanztomographie |
||
| Noble (1980) | Nemeth et al. (1996) |
| 5 Patienten wurden operiert | 21 Patienten wurden operiert |
| Gewebsproben ergaben entzündete Zellen unterhalb des Tractus iliotibialis (TI) | Gewebsproben ergaben chronisch, entzündete Zellen, Fibrose und Mukoid Degeneration unterhalb des TI |
|
Operation bei Patienten mit einem Tractus Iliotibialis Syndrom |
|
Wie man deutlich sehen kann geben sowohl die Studien mit Magnetresonanztomographie 9 als auch die Studien mit Gewebeentnahmnen 10 einen Bereich unter dem Tractus iliotibialis an, der entzündet ist. Daher ist davon auszugehen, dass es sich bei einem Läuferknie (Tractus iliotibialis Syndrom), um eine chronische, entzündliche Erkrankung handelt.
Interessant ist hier, dass der Tractus iliotibialis nicht entzündet und wahrscheinlich auch nicht die Schmerzen verursacht .
Die Fläche unter dem Tractus scheint verantwortlich für die bestehenden Schmerzen bei einem Läuferknie zu sein. Jedoch stellt sich noch die Frage, was genau unter dem Tractus iliotibialis entzündet ist?
Was ist denn nun unter dem Tractus iliotibialis entzündet?
Hier kann man momentan leider keine eindeutige Antwort geben.
Einige Forscher 11 geben an, dass ein (entzündeter) Schleimbeutel unterhalb des Tractus iliotibialis die Schmerzen verursacht.
Andere Forscher 12 finden jedoch keinen Schleimbeutel unterhalb des Tractus iliotibialis und vermuten, dass eine Ausbuchtung (Rezessus) unterhalb des Tractus Iliotibialis mit einem nervenfaserhaltigen Fettpolster für die Schmerzen verantwortlich ist.
Die Frage ist jedoch leider bis jetzt nicht eindeutig geklärt. 13
Wie genau entsteht unterhalb des Tractus iliotibialis die Entzündung?
Wie bereits oben beschrieben ist das Läuferknie ein Überlastungssyndrom, dass zu meist durch ein Zuviel an Laufen oder anderen Aktivitäten mit vermehrter Kniebeugung und Kniestreckung entsteht. Dabei gibt es drei verschiedene Hypothesen, die zu erklären versuchen, wie eine Entzündung im Bereich der Außenseite des Knies entsteht.
Die älteste Theorie ist die Friktions-Hypothese 14. Durch wiederholte Reibung des Tractus iliotibialis über dem lateralen Epikondylus des Knies (Knochenvorwölbung an der Außenseite des Knies) beim Beugen und Strecken des Kniegelenks kommt es zu einer übermäßigen Reibung/Belastung der Strukturen des Tractus iliotibialis.
Die zweite Hypothese ist die Kompressions-Hypothese 15. Dabei wird ausgeschlossen, dass der Tractus iliotibialis über den lateralen Epikondylus reibt, da er am gesamten Bein fest verankert ist. Es enstehen beim wiederholten Beugen und Strecken Druckkräfte (Kompression) die, die Strukturen unter dem Tractus iliotibialis reizen.
Jedoch zeigten Jelsing et al. 16 mit Hilfe von Echtzeitultraschall, dass der Tractus iliotibialis sehr wohl über den Epikondylus scheuert. Jelsing et al. 17 stellten jedoch auch fest, dass der Tractus iliotibialis auch Druckkräfte ausüben kann.
Damit stellten sie die neuste kombinierte Hypothese auf. Ein Läuferknie entsteht sowohl durch Friktion (Reibung) als auch durch Kompression (Druck).
Abschließend lässt sich festhalten, dass es noch keine anerkannte Theorie der Entstehung des Läuferknies gibt.
Welche Risikofaktoren gibt es für ein Läuferknie?
Der aktuelle Stand der Forschung über die Risikofaktoren für die Entwicklung eines Läuferknies ist mehr als dürftig. Es werden zwar diverse Risikofaktoren als relevant für die Entwicklung eines Läuferknies vorgeschlagen, jedoch haben die allermeisten keine wissenschaftliche Grundlage. Hier steht die Forschung noch am Anfang und es gibt noch keine definitiven Anhaltspunkte, um ein Läuferknie zu vermeiden.
Folgende Risikofaktoren werden in der Literatur 18 häufig genannt:
- Knieachsenfehlstellung (z.B. X- oder O-Beine),
- Fußfehlstellungen des Rück- oder Vorfußes,
- erhöhter Q-Winkel (Maß für die Fehlstellung der Patella),
- vergrößerter lateraler Epikondylus,
- Beinlängenunterschiede,
- verminderte Beweglichkeit der Abduktoren (Beinabspreizer) und des Tractus iliotibialis,
- verminderte Kraft der Abduktoren (Beinabspreizer).
In einer Übersichtsarbeit von Aderem et al. 19 wurden sämtliche Studien zu dem Thema analysiert.
Die Schlussfolgerung ist jedoch eher ernüchternd; die Studien sind nicht ausreichend, um definitive Aussagen zu treffen.
Jedoch könnte es sinnvoll sein bei weiblichen Läufern darauf zu achten, dass sie in der Standbeinphase keine übermäßige Hüftadduktion (Bein zur Körpermitte ziehen) und keine übermäßige Knie-Innenrotation (Fuß wird zur Körpermitte hin gedreht) durchführen. Durch diese Laufweise wird der Tractus illiotibialis gedehnt, was zu einer Überbelastung der Strukturen des Tractus iliotibialis führen kann. Ursächlich für diese falsche Biomechanik beim Laufen könnte eine verminderte neuromuskuläre Kontrolle der Abduktoren (Hüftabspreizer), Steifigkeit des Knies/der Hüfte und myofasziale Einschränkungen der Muskulatur sein. 20
Abschließend lässt sich festhalten, dass bis jetzt noch keine eindeutigen Ergebnisse bezüglich der Risikofaktoren ermittelt worden. Dennoch würde ich rate, dass weibliche Läufer ihren Laufstil und die Kraft/Beweglichkeit ihrer Abduktoren (Hüftabspreizer) überprüfen sollten.
Ansonsten scheint die einzige vernünftige Maßnahme zum Vermeiden eines Läuferknies ein vernünftig gestalteter Trainingsplan zu sein (siehe dazu meinen Artikel Laufverletzungen vorbeugen).
Wie stelle ich fest, ob ich überhaupt ein Läuferknie habe?
Die Diagnose eines Läuferknies erfolgt hauptsächlich durch Anamnese (Krankengeschichte) und körperliche Untersuchung! Bildgebende Verfahren oder arthroskopische Untersuchungen ergänzen lediglich die Diagnosestellung. Dabei achtet man auf folgende Symptome:
- stechende oder brennende Schmerzen seitlich am Kniegelenk,
- Aktivitäten die eine häufige Kniebeugung, vor allem bis zu einem Kniegelenkswinkel von 30 Grad benötigen, verursachen Schmerzen,
- Treppen absteigen ist oft schmerzhaft,
- Läufer bekommen meist Schmerzen nachdem sie eine gewisse Distanz oder Zeit gelaufen sind,
- längeres Sitzen mit gebeugtem Knie verursacht Schmerzen.
Darauf folgt die Untersuchung des Arzts oder Therapeuten. Dabei werden folgende Punkte untersucht:
- Druckschmerzhaftigkeit ca. zwei Zentimeter über dem äußeren Gelenkspalt des Kniegelenks,
- die Druckschmerzhaftigkeit ist schlimmer, wenn der Patient steht oder das Knie ca. 30 Grad gebeugt ist,
- teilweise Schwellungen im Bereich des unteren Teils des Tractus iliotibialis,
- Triggerpunkte (schmerzhafte Muskelverspannungen) im seitlichen Oberschenkelstrecker (M. vastus lateralis), im mittleren Gesäßmuskel (M. Gluteus medius) und dem seitlichen Oberschenkelbeuger (M. biceps femoris),
- Überprüfen der Kraft der Kniegelenksstrecker, Kniegelenksbeuger und Hüftabspreizer,
- Ober Test (Überprüfung der Länge des Tractus iliotibialis bzw. der Hüftabduktoren und Hüftgelenkskapsel). 21
Bildgebende Verfahren (MRT, Röntgen, Ultraschall) werden nur zum Ausschluss von anderen Erkrankungen eingesetzt, wie z.B.:
- Sehnenerkrankung des M. biceps femoris,
- Verschleiß im Kniegelenk,
- Zerrung des Außenband des Kniegelenks,
- Riss des äußeren Meniskus,
- Myofasziale Schmerzen,
- Patellofemorales Schmerzsyndrom,
- Sehnenerkrankung des M. Popliteus,
- Ausstrahlende Schmerzen vom unteren Rücken,
- Ermüdungsbruch des Knie,
- Zerrung des oberen tibiofibularen Gelenks (Teil des Kniegelenks). 22
Diese lange Liste zeigt, dass es wichtig ist eine gesicherte Diagnose des Läuferknies durch einen Arzt zu erhalten! Schließlich kann ein selbst/falsch diagnostiziertes Läuferknie unter Umständen durch eine völlig andere Erkrankung verursacht worden sein. Das kann zu falscher Therapie bzw. auch zur Verschlechterung der Beschwerden führen!
Lassen Sie Ihre Diagnose durch einen erfahrenen Arzt abklären!
Welche Prognose hat ein Läuferknie?
Die meisten Fälle eines Läuferknies haben eine gute Prognose und heilen meist durch Ruhe und die Gabe von Schmerzmitteln nach 2-6 Monaten aus. 23
Leider begegnet man in der Praxis auch Patienten, die deutlich länger mit ihrem Läuferknie zu tun haben. Häufig liegt das an exzessiven Training und Training über die Schmerzgrenze hinaus. Das Problem wird ignoriert und häufig auch durch Schmerzmittel überdeckt. So kann sich ein Läuferknie durchaus zu einer sehr langwierigen Geschichte entwickeln, die über Jahre andauern kann. Deshalb rate ich jedem diese Schmerzen ernst zu nehmen und nicht einfach weiter zu trainieren. Die Zeit, die man Anfangs pausiert ist deutlich kürzer, als wenn man die Knieprobleme länger ignoriert.
Das Läuferknie ist nach meiner Erfahrung mit der Gefahr eines Wiederauftretens der Symptome verbunden. Nehmen Sie die Symptome ernst und treffen sie entsprechende Maßnahmen!
Was hilft bei einem Läuferknie?
Die Behandlungsmethoden für ein Läuferknie sind nur spärlich untersucht. 24 Deshalb ist es schwierig fundierte Aussagen bezüglich einer Behandlung eines Läuferknies zu machen. Es besteht fast ausschließlich die Möglichkeit, aufgrund der bekannten Grundlagenforschung und der praktischen klinischen Erfahrungen Hinweise, für die Behandlung zu geben. Deshalb sollten die hier gemachten Aussagen zur Behandlung des Läuferknies immer mit Vorsicht beurteilt werden, da es fast keine Überprüfung der Wirksamkeit gibt!!
Im Folgenden möchte ich die gängigen Behandlungsmethoden vorstellen. Im Anschluss füge ich die Methoden zu einem praktischen Plan zusammen, der die Anwendung der gemachten Behandlungsvorschläge erleichtern soll.
Folgende Behandlungsmethoden für ein Läuferknie möchte ich hier besprechen:
- Ruhe/Aktivitätsmodifikation
- Kältetherapie
- Schmerzmittel/Entzündgshemmende Medikamente
- Kortisoninjektionen
- Phonophorese
- Querfriktionen
- Triggerpunkttherapie
- Naprapathie (orthopädisch-manuelle Medizin aus Schweden)
- Stoßwellentherapie
- Dehnen/Stretching
- Kräftigung der Abduktoren
- Veränderung der Lauftechnik
Ruhe/Aktivitätsmodifikation
In der akuten Phase des Läuferknies sollten jegliche Aktivitäten die Schmerzen bereiten eingestellt werden, um nicht eine stärkere Entzündungsreaktion entstehen zu lassen und eine Verschlimmerung/Chronifizierung des Läuferknies zu vermeiden. 25 Da jedoch gerade Läufer ihre Fitness nicht verlieren wollen, kann es Sinn machen diese Vorgabe einzuschränken. In einer Studie von Silbernagel et al. 26 wurde untersucht, wie sich die fortgeführte Sportausübung auf eine Achillessehnentendinose (Achillodynie) auswirkt. Dabei wurden zufällig zwei Gruppen gebildet, wobei die eine Gruppe ein Sportverbot erteilt bekam und die andere Gruppe Sport ausüben durfte, wenn der Sport keine größeren Schmerzen als 3 auf einer Schmerzskala von 1 bis 10 verursachte. Diese Vorgehensweise kann man auch auf das Läuferknie übertragen. Das heißt alle Aktivitäten sind erlaubt, solange man keine größeren Schmerzen als 3 von 10 hat. In der Praxis hat sich diese Vorgehensweise bewährt. Ist es jedoch beim Laufen nicht möglich eine 3 von 10 einzuhalten, so besteht immer noch die Möglichkeit die Fitness durch Crosstraining zu erhalten. Bei einem Läuferknie bietet sich dabei vor allem Aqua-Jogging und Freisstilschwimmen an.
Aktivitäten wie langes Radfahren, tiefe Kniebeugen und Ausfallschritte sind nicht zu empfehlen.
Kältetherapie
Kältetherapie ist die Anwendung einer Substanz oder eines physischen Mediums auf dem Körper, um die Temperatur der betroffenen Stelle und des angrenzenden Gewebes zu senken. Kältetherapie wird bei der Behandlung von akuten Verletzungen, chronischen Schmerzen, Muskelverspannungen, Muskelkater, Entzündungen und Flüssigkeitsansammelungen (Ödemen) eingesetzt. Dabei können verschiedene Formen der Anwendung erfolgen, wie z.B. Eis, Eisbeutel, Kühl-/Gelpacks, Eismassage, kalte Bäder oder spezielle Maschinen zur Kälteanwendung/Kompression. 27 Kältetherapie wirkt dabei nachweislich folgende Effekte auf den Körper aus:
- Reduktion der Haut- und Muskeltemperatur führt zu einer Reduktion des Blutflusses des gekühlten Bereichs,
- Reduktion von Flüssigkeitsansammelungen (Ödemen),
- Reduktion von entzündlichen Prozessen,
- Schmerzreduktion,
- Reduktion von Muskelverkrampfungen. 28
Da es sich beim Läuferknie um eine entzündliche Erkrankung handelt verwundert es nicht, dass eine Behandlung mit Kälte (Eis) häufig empfohlen wird, um Schmerzen zu reduzieren. 29 Jedoch gibt es keine Studie die, die Eisanwendung bei einem Läuferknie untersucht. Generell ist die Kältetherapieanwendung bei muskuloskeletalen Beschwerden kaum untersucht. Deshalb ist auch eine keine eindeutige Empfehlung für die Verwendung von Kältetherapie auszusprechen. 30
Eine Kältetherapie in der Form einer Eisanwendung ist meines Erachtens durchaus in Betracht zu ziehen, da es eine kostengünstige und risikoarme Möglichkeit der Behandlung des Läuferknies darstellt. Eine großartige Verbesserung durch eine Eisanwendung ist wahrscheinlich nicht zu erwarten, jedoch stellt Eis eine Möglichkeit der Schmerzreduktion dar, die weniger Nebenwirkungen hat als andere Option (z.B. Schmerzmittel).
Praxis – Eisanwendung
Eine Eisanwendung erfolgt am besten direkt auf die Haut, ohne dass Plastik oder andere Stoffe zwischen Eis und der Haut aufgebracht sind. Meines Erachtens wirkt Eis dann am besten. Nehmen Sie entweder Eiswürfel oder machen Sie sich einen Eislolli. Zur Herstellung benötigen Sie einen Stiel und ein Behältnis. 31 Füllen Sie das Behältnis mit Wasser. Stecken sie den Stiel in das gefüllte Behältnis. Frieren Sie das Ganze ein. Nun haben sie einen fertigen Eislolli. Gleiten Sie mit dem Eis in kreisenden Bewegung über die schmerzende Stelle des Knies. Führen Sie die Eisanwendung solange durch, bis der Bereich taub wird oder bis 3 Minuten vergangen sind. Taub heißt in diesem Fall, dass Sie bei einer leichten Berührung der Haut nichts oder nur noch Druck spüren. Die Eisanwendung können sie ruhig mehrere Male am Tag wiederholen.
Schmerzmittel/Entzündungshemmende Medikamente (NSAR)
Der Einsatz von Schmerzmittel (NSAR 32) zur Behandlung des Läuferknies ist eine der wenigen Therapien, die mittels einer randomisierten, kontrollierten Studie untersucht wurde. 33 Dabei wurden aus 43 Teilnehmern drei verschiedene Gruppen gebildet. Eine Gruppe bekam ein Placebo, eine Gruppe 50 mg Diclofenac und eine Gruppe 400 mg Ibuprofen, 500 mg Paracetamol und 20 mg Codeine Phosphat verabreicht. Alle Gruppen erhielten Physiotherapie bestehend aus einer Ultraschallbehandlung, Querfriktionen und Dehnung des Tractus iliotibialis. Die Macher der Studie stellen fest, dass der Kombinationscocktail aus verschiedenen Schmerzmitteln kurzfristig (nach einer Woche) effektiver ist, als die beiden anderen “Medikamente”. Dieses Ergebnis kann ich so nicht teilen. Bei der Betrachtung der Daten ergibt sich für mich das Bild, dass kein Schmerzmittel besser als das Placebo ist bzw. die Effekte der Behandlung höchstens winzig klein sind.
Des Weiteren besteht bei der oralen Einnahmen von Schmerzmitteln/Entzündungshemmern (z.B. Diclofenac, Iboprofen,etc.) diverse nicht unerhebliche Risiken:
Auch Medikamente, wie Paracetamol oder Aspirin, die nicht zu der Gruppe der NSAR zählen haben diverse Nebenwirkungen und es wird von Experten gefordert, dass diese verschreibungspflichtig werden. 36
Aufgrund der mangelnden Wirksamkeit und erheblichen Nebenwirkungen rate ich von einer Schmerzmitteleinnahme ab.
Wer dennoch meint ein Schmerzmittel nehmen zu müssen, der sollte lieber ein topisches Schmerzmittel in Form von Salbe oder Geels auftragen. Der Vorteil der topischen (= lokalen) Anwendung von NSAR liegt in der Reduktion von Nebenwirkungen. 37 Die Wirksamkeit von topischen NSAR ist jedoch nur für Kniearthrose bestätigt.
Kortisoninjektionen
Kortison (fachsprachlich: Glucocorticoide) sind Steroidhormone aus der Nebennierenrinde. Die für die Medizin interessante Wirkung des Kortisons beim Läuferknie sind die entzündungshemmende und schmerzstillende Wirkung.Das Kortison wird lokal in den schmerzenden Bereich injiziert. Im Falle des Läuferknie wird das Kortison meist in die schmerzhafteste Stelle im Tractus iliotibialis eingespritzt. 38
Es gibt eine gut gemachte Studie von Gunter ett al. 39 die, die Wirkung von Kortison auf ein Läuferknie untersucht. Die Ergebnisse sind gut. Nach 14 Tagen hatte die Gruppe die mit Kortison behandelt wurde deutlich weniger Schmerzen und eine bessere Funktion als die Placebogruppe.
Jedoch ist diese Studie sehr kurz (14 Tage) und es können vermeintlich negative Effekte des Kortison unter Umständen nicht sichtbar werden. In einer Studie zum Thema Tennisarm und Kortisoninjektionen kam es erst im späteren zeitlichen Verlauf zu höheren Rückfallquoten durch die Behandlung mit Kortison. So ist bekannt, dass Kortison folgende negativen Wirkungen hat:
- Kortison hat einen negativen, zerstörerischen Effekt auf (Bindegewebe). 40
- durch die schmerzstillende Wirkung von Kortison kommt es durch den fehlenden Schmerz zu einer Überbeanspruchung des Bindegewebes. 41
Das Kortison diese Wirkung auch bei einem Läuferknie haben kann, zeigt die Fallstudie von Pandit et al. 42. Dort kam es nach drei Injektionen zu einem Riss des Tractus iliotibialis. Das ist natürlich eine dramatische und seltene Auswirkung die Kortison haben kann. Jedoch zeigt es in aller Deutlichkeit die Nebenwirkungen von Kortison auf. Bei den meisten Patienten wird es eher zu Rückfällen kommen, da Kortison den Tractus iliotibialis schwächt und man geneigt ist durch fehlende Schmerzen das Knie zu stark zu belasten. Falls man dennoch eine Kortisoninjektion wagen möchte, dann ist es sehr wichtig sich längere Zeit weiter zu schonen, um keinen späteren Rückfall zu provozieren.
Kortison ist für ein Läuferknie nicht empfehlenswert.
Phonophorese
Die Phonophorese ist “die per Schallwellen (oft Ultraschall) geförderte Applizierung von Wirkstoffen in der Medizin”. 43 Dabei wird ein Wirkstoff wie z.B. ein Schmerzmittel (z.B. Voltarengel) oder Kortison (z.B. Hydrocortison Acetate) auf die Haut aufgetragen.Durch Ultraschall soll dieses Mittel in das Gewebe eindringen. Es gibt eine Studie 44 die, die Anwendung von Phonophorese mit Kortison bei einem Läuferknie untersucht. Jedoch hat die Studie deutliche Schwachpunkte (u.a. keine Placebo-gruppe, keine Kontrollgruppe, kurzer Follow-up,…), so dass eine Aussage bzgl. der Effektivität der Behandlung nicht getroffen werden kann. Übersichtsarbeiten 45 die sich mit der Wirksamkeit der Phonophorese beschäftigen stellen fest, dass keine eindeutigen Aussagen bzgl. der Effektivität von Phonophorese gemacht werden können.
Aufgrund der meist nicht unwesentlichen Kosten der Behandlung mit Phonophorese, der ungewissen Wirksamkeit der Behandlung, sowie der unklaren Lage bezüglich der Nebenwirkungen, würde ich von einer Behandlung mit Phonophorese Abstand nehmen.
Querfrikionen
Querfriktionen sind eine Therapietechnik die in der Literatur erstmals von dem Arzt James Cyriax (1904-1985) beschrieben wurde. Diese Therapiemethode wurde zur Behandlung von Sehnenansatzerkrankungen (z.B. Tennisarm, Supraspinatussehne der Schulter, De Quervain Erkrankung des Daumens, etc.) entwickelt. Dabei wird die betroffene Sehne quer zum Faserverlauf der Sehnen gerieben. Dies erfolgt mit zunehmend festerem Druck über einen Zeitraum von bis zu 10 Minuten. Die Wirkung der Querfriktionen sollen nach Cyriax sein:
- Mehrdurchblutung des Gewebes,
- Aufbrechen von Verklebungen des Gewebes (= Adhäsionen) und
- Stimulation der Mechanorezeptoren der Sehne. 46
Die Anwendung von Querfriktionen wurde in einer Studie 47 untersucht. In dieser Studie konnte kein Vorteil des Einsatz von Querfriktionen bei einem Läuferknie festgestellt werden. Das erscheint dahingehend plausibel, da die Schmerzen nicht vom Tractus iliotibialis selbst, sondern von einer Stelle unterhalb des Tractus iliotibialis ausgehen.
Querfriktionen sind für ein Läuferknie nicht zu empfehlen.
Triggerpunkttherapie
Ursprünglich wurde die Triggerpunkttherapie von Dr. Janet G. Travell (1901-1997) popularisiert und weiterentwickelt. Zusammen mit David G. Simons schrieb sie das Standardwerk zum Thema Triggerpunkte „Handbuch der Muskel-Triggerpunkte 1 und 2“ 48.
Ein Triggerpunkt ist ein über erregter Punkt innerhalb eines palpierbaren, gespannten Muskelbündels/-strangs, welcher schmerzhaft auf Druck, Dehnung oder Überlastung des betroffenen Gewebes reagiert und ein typisches Ausstrahlungsmuster hat. Um einen Triggerpunkt zu behandeln gibt es viele verschiedene Möglichkeiten z.B.:
- Dry Needling (trockenes Nadeln) der Triggerpunkte mit Akkupunkturnadeln
- Ultraschalltherapie
- Thermotherapie (Kälte- und Wärmeanwendungen)
- Lasertherapie
- Elektrotherapie
- Magnetfeldtherapie
- und Manuelle Therapiearten.
Die Manuellen Therapieformen zählen dabei zu den am häufigsten gewählten Therapieformen.
Einige Autoren 49 gehen davon aus, dass Triggerpunkte einen Anteil an der Erkrankung des Läuferknies haben. Dabei könnten Triggerpunkte sich folgenderweise negativ auf ein Läuferknie auswirken:
- Inhibition (= Hemmung) der Muskulatur von Hüfte und Knie durch Triggerpunkte, führt zu einer Fehlbelastung des Tractus iliotibialis,
- Triggerpunkte verursachen übertragene Schmerzen am Knie,
- Triggerpunkte verursachen zusätzliche Spannung im Tractus iliotibialis.
Jedoch gibt es keine Beweise, dass dies tatsächlich der Fall ist. Jedoch kann man die oben genannten Punkte nachvollziehen und vertreten. So besteht aus theoretischer Sicht durchaus die Möglichkeit, dass Triggerpunkte ein Läuferknie negativ beeinflussen.
Triggerpunkte die für Schmerzen beim Läuferknie verantwortlich gemacht werden sind folgende:
- M. vastus lateralis
- M. biceps femoris
- M. tensor fasciae latae
- M. gluteus maximus
- M. gluteus medius
- M. gluteus minimus
Betracht man die Schmerzmuster der Triggerpunkte (siehe Link) so kann man erkennen, dass diese Muskeln durchaus übertragene Schmerzen im Bereich der Außenseite des Knies auslösen können.
Meines Erachtens ist eine Selbstbehandlung der Triggerpunkte durchaus ein Versuch wert. Eine professionelle Triggerpunkttherapie halte ich jedoch, wegen der nicht unerheblichen Kosten und der nicht vorhandenen Beweislage für eine Triggerpunkttherapie bei einem Läuferknie für nicht empfehlenswert.
Die Selbstbehandlung der Triggerpunkte
Die Muskeln und ihre dazugehörigen Triggerpunkte sind zum einen guten in den verlinkten Bildern zu zum anderen in den unten zu sehenden Bildern zu betrachten. Dabei kommt es nicht darauf an, alle Muskeln anatomisch genau lokalisieren zu können, sondern vielmehr die schmerzhaften Punkte im abgebildeten Bereich selbst zu spüren.
Es bieten sich die folgenden Positionen an, um die verschiedenen Muskeln nach Triggerpunkten zu untersuchen (siehe Bilder). Zusätzlich benötigen Sie einen Tennisball oder einen Lacrosse Ball, mit dem Sie die Punkte zwischen Wand und Ball massieren können. Es ist besser einen Ball zu nehmen, als die eigenen Finger, denn sonst besteht die Gefahr, die Muskulatur der Finger zu überlasten. Streichen Sie den schmerzhaften Punkt mit einer kurzen, 2-3 Zentimeter langen Bewegung aus. Wiederholen sie die Ausstreichung 6-12 mal über einen Punkt. Die Intensität der Massage sollte auf einer Schmerzskala, die von 1 bis 10 geht, zwischen 5-7 liegen. Die Zahl 1 ist dabei „fast kein Schmerz“ und 10 bedeutet „unzumutbarer Schmerz“. Bearbeiten Sie den Triggerpunkt bis zu 6 mal am Tag. Wählen Sie um Zeit zu sparen nur die Muskeln aus die, die stärksten Schmerzen verursachen. Wenn sie Verschlimmerungsreaktionen bemerken, dann reduzieren Sie unbedingt die Intensität der Massage. Wenn Sie keine Erleichterung durch die Massage verspüren, dann kann es sein, dass sie den „falschen“ Punkt massieren oder die Behandlung der Triggerpunkte nicht Teil des Problems sind. Probieren Sie die Triggerpunkt Selbstbehandlung für eine Woche aus. Haben Sie bis dahin keine Verbesserung in Form von Schmerzreduktion oder Funktionsverbesserung festgestellt, dann ist diese Form der Therapie höchstwahrscheinlich nichts für sie.
Wer sich noch eingehender für die Thematik interessiert, sei auf das Buch von Davies et al. 50 zur Selbstbehandlung von Triggerpunkten hingewiesen.
Die Triggerpunkte der Gluteen, des M. tensor fasicae latae und des M. vastus lateralis lassen sich auch in der Seitlage behandeln.
Naprapathie
Die Naprapathie ist eine orthopädisch-manuelle Therapie aus Schweden. Dort gibt es eine eigene, staatliche anerkannte Ausbildung zum Doctor of Naprapathy. Diese kann man mit einer Ausbildung zum Manual-Therapeuten in Deutschland vergleichen.
Ich konnte eine Studie 51 finden in der die Naprapathie 52 + Trainingsprogramm mit einer Stoßwellenbehandlung + Trainingsprogramm verglichen wurde.
Beide Gruppen reduzierten ihre Schmerzen deutlich, jedoch ohne signifikante Unterschiede, innerhalb von 8 Wochen. Der große Schwachpunkt der Studie ist, dass es keine Kontrollgruppe gab. Dadurch kann man nicht sehen, wie der natürliche Verlauf der Erkrankung ist. Es könnte durchaus sein, dass sich eine deutliche Besserung ohne Behandlung ergibt.Somit kann man relativ wenig aus der Studie mitnehmen, außer dass sowohl Stoßwellentherapie als auch Naprapathie gleich viel oder gleich wenig de Behandlungsergebnisse beeinflussen.
Naprapathie und vergleichbare manuelle Techniken sind vom jetzigen Stand des Wissens nicht zu empfehlen. Die Kosten einer Behandlungsserie sind nicht unerheblich. Eine Selbstmassage der Triggerpunkte ist kostengünstiger.
Stoßwellentherapie
Die extrakorporale (= außerhalb des Körpers befindliche) Stoßwellentherapie benutzt hochenergetische Druckwellen zur Behandlung von Krankheiten. Seit Anfang der 80er Jahre werden Stoßwellen erfolgreich für die Zertrümmerung von Nierensteinen angewandt. Später wurden dann auch orthopädische Erkrankung, wie der Fersensporn oder aber auch der Tennisarm mit Stoßwellen behandelt. Obwohl bei einigen Erkrankungen des Bewegungsapparates hilfreich, ist die Stoßwellentherapie bei einem Läuferknie nur in der oben genannten Studie 53 untersucht worden. Jedoch kann man aufgrund dieser Studie keine stichhaltigen Aussagen über die Effektivität der Stoßwellentherapie bei einem Läuferknie machen. Da die Stoßwellentherapie bei einigen orthopädischen Erkrankungen wirkt und bei anderen nicht 54 kann man auch keine Aussage ableiten, ob sich eine Stoßwellentherapie vielleicht lohnt oder nicht. Stoßwellentherapie ist darüberhinaus schmerzhaft und teuer (ca.60-380 Euro pro Behandlung).
Stoßwellentherapie ist für ein Läuferknie nicht zu empfehlen.
Dehnen/Stretching
“Stretching (Dehnen) ist „ein Verhalten, das eine Person ausführt, um ihr Bewegungsausmaß wiederzuerlangen, zu erhöhen oder zu erhalten“ 55. Dazu gehört passives und aktives Stretching (Dehnen), das entweder in Form von Einzelübungen oder mit der Hilfe einer anderen Person (Trainer/Therapeut) durchgeführt wird. Stretching ist also ein Mittel, um das Bewegungsausmaß eines Gelenks zu erhöhen. Es ist aber nicht das einzige Mittel, um das Bewegungsausmaß zu erhöhen.” 56
Stretching ist zwar keine gute Methode um Verletzung zu vermeiden jedoch gibt es Hinweise darauf, dass Stretching hilfreich bei chronischen Schmerzen sein kann. Somit besteht zumindest die Chance, dass Stretching auch bei einem Läuferknie hilfreich sein kann.
Leider gibt es keine Studien die, die Auswirkungen einer Stretchingbehandlung auf ein Läuferknie spezifisch untersuchen. Stretching wurde zwar in diversen Studien 57 zur Behandlung des Läuferknies angewandt, jedoch immer in Kombination mit anderen Therapien. Deshalb kann man keine Aussage über die Effektivität einer Stretchingbehandlung machen.
Da Stretching wenig Zeit aufwendig und kostengünstig ist, sowie eine theoretische Möglichkeit der Schmerzreduktion besteht würde ich Stretching für ein Läuferknie empfehlen.
Viele Therapeuten, Trainer, Ärzte etc. empfehlen die Dehnung des Tractus iliotibialis. Jedoch ist eine Dehnung des Tractus iliotibialis nur im minimalen Umfang (durchschnittliche Längenveränderung des Tractus war < 0,5%) möglich. 58
Das heißt eine praktisch relevante Dehnung des Tractus iliotibialis ist nicht möglich.
Welche Strukturen sollte man den Dehnen, wenn man den Tractus iliotibialis nicht dehnen kann?
Sowohl der M. tensor fasciae latae als auch die Glutealmuskulatur (M. gluteus maximus, M. gluteus medius, M. gluteus minimus) haben einen Einfluss auf die Spannung des Tractus iliotibialis. 59 Daher sind beide Muskeln für die Behandlung des Läuferknies zu dehnen.
Dehnung des M. Tensor fasciae latae 60
- Legen Sie sich auf die linke Seite. Beide Beine sind gerade
- Nehmen Sie Ihre rechte Hand und ziehen Ihren rechte Fuß zu Ihrer rechten Gesäßhälfte.
- Strecken Sie die rechte Hüfte leicht nach hinten.
- Bewegen Sie Ihr rechtes Knie in Richtung Boden. Es landet dabei hinter dem linken Knie.
- Halten Sie die Dehnung für 30s.
Wichtig bei der Dehnung ist das Knie über 90 Grad gebeugt zu halten!
Dehnung der Glutealmuskulatur
- Setzen Sie sich aufrecht auf einen Stuhl.
- Legen Sie den linken Fuß auf das rechte Knie.
- Drücken Sie das linke Knie vorsichtig in Richtung Boden.
- Bleiben Sie aufrecht sitzen!
- Benötigen Sie mehr Dehnung, so lehnen Sie sich mit aufrechten Rücken nach vorne. Wichtig ist dabei den Rücken gerade zu halten. Die Bewegung ist deshalb nicht sehr weit, jedoch steigert es die Dehnung weiter.
- Halten Sie die Dehnung für 30s.
Kräftigung der Abduktoren
Wie weiter oben bereits festgestellt konnte bis jetzt nicht nachgewiesen werden, dass ein Mangel an Kraft der Abduktoren der Hüfte (= Abspreizer der Hüfte) zu einem Läuferknie führt. 61 Einige Studien 62 zeigen dabei einen Zusammenhang zwischen einer Abduktorenschwäche und der Entwicklung eines Läuferknie während eine andere Studie 63 keinen Zusammenhang finden konnte. Die Problematik der genannten Studien ist das keine Studie prospektiv durchgeführt wurde. Nur prospektive Studien können einen ursächlichen Zusammenhang zwischen der Kraft der Abduktoren und einem Läuferknie aufzeigen.
Momentan kann man aufgrund der Studienlage nicht sagen, dass Abduktorenschwäche ein Läuferknie verursacht; man könnte auch das Gegenteil behaupten und sagen ein Läuferknie verursacht Abduktorenschwäche, z.B. durch eine Hemmung der Abduktoren durch den Schmerz des Läuferknies.
Nach dem momentanen Stand der Erkenntnis kann man die Kräftigung der Abduktoren weder ablehnen noch befürworten. Da eine Kräftigung der Abduktoren nur ein geringer Zeitaufwand, kostengünstig und plausibel erscheint, würde ich empfehlen die Abduktoren zu kräftigen.
Die folgenden Übungen sind gute Übungen zur Kräftigung der Abduktoren:
Muschel
- Legen Sie sich auf die rechte Seite. Den Kopf auf den rechten Arm oder ein Kissen lagern.
- Beugen Sie die Hüfte und Knie etwas an. Die Beine liegen aufeinander.
- Heben Sie Ihr linkes Knie durch eine Drehbewegung in der Hüfte an. Der linke Fuß bleibt auf dem rechten Fuß.
- Heben Sie das linke Knie nur soweit, dass der untere Rücken nicht anfängt sich mitzudrehen. Das passiert relativ schnell!!
- Senken Sie das linke Knie wieder ab. Führen Sie die entsprechende Anzahl an Wiederholungen aus.
- Die Übung kann mit Hilfe eines elastischen Bands gesteigert werden.
Beinseitheben
- Legen Sie sich auf die linke Seite. Den Kopf auf den linken Arm oder ein Kissen lagern.
- Der Körper sollte gerade in einer Linie liegen.
- Heben Sie das rechte Bein mit gestrecktem Knie seitlich hoch. Wichtig ist dabei das rechte Bein genau gerade über dem linken Bein bleibt! Oft wird das rechte Beine etwas nach vorne in Richtung Hüftbeugung gestreckt. Das ist nicht korrekt.
- Heben Sie das rechte Bein nur so weit hoch, dass Sie nicht den seitlichen Rückenbereich anspannen.
- Senken Sie das rechte Bein wieder ab.Führen Sie die entsprechende Anzahl an Wiederholungen aus.
- Die Übung kann mit Hilfe eines elastischen Bands oder Gewichtsmanschetten gesteigert werden.
Die Übungen sollten schmerzfrei durchführbar sein und auch später nach dem Training keine oder nur wenig Schmerzen bereiten. Wichtig ist die Übungen langsam zu steigern. Es bietet sich an die Anzahl der Sätze jede Woche um einen Satz zu erhöhen bis man nach 5 Wochen 5 Sätze erreicht hat. Dann sollte man auch feststellen können, ob die Übungen zu einer Verbesserung des Läuferknies führen oder nicht.
Veränderung der Lauftechnik
Eine Veränderung der Lauftechnik wird von vielen Experten als entscheidend angesehen, um Verletzung/Überbelastung der unteren Extremitäten durch Laufen zu vermeiden und zu behandeln. 64 Dabei gibt es leider kaum Studien die eine Wirkung einer Veränderung der Lauftechnik auf ein Läuferknie untersuchen. In einer Übersichtsarbeit von Barton et al. 65 wird deshalb eine Synthese aus Expertenmeinungen und vorhandenen Studien zum Thema der Lauftechnikveränderung erstellt.
Jedoch können keine definitiven Aussagen bzgl. der Wirkung einer Lauftechnikveränderung bei einem Läuferknie gemacht werden. Dennoch halte ich die Veränderung der Lauftechnik für eine gute Möglichkeit zur Behandlung/Vermeidung des Läuferknies. Wie weiter oben dargestellt ist ein Riskofaktor für die Entwicklung eines Läuferknies (bei Frauen) eine übermäßige Hüftadduktion und Innenrotation des Kniegelenks. Genau hier scheint es Sinn zu machen bei Läufern mit einem Läuferknie anzusetzen. Barton et al. geben dazu folgende Hinweise, um eine übermäßige Hüftadduktion und Knie-Innenrotation zu reduzieren:
- Vergrößerung der Schrittbreite und
- Erhöhung der Schrittfrequenz.
Eine Vergrößerung der Schrittbreite kann durch diverse Hinweise beim Laufen erreicht werden:
- “Spannen Sie das Gesäß an.”
- “Lassen Sie die Knie geradeaus zeigen.”
- “Verbreitern Sie Ihre Standbreite.”.
Die Hinweise führen zu einer Gegenbewegung (Hüftgelenksabduktion und Kniegelenks-Außenrotation) und verhindern so übermäßige Hüftadduktion und Kniegelenks-Innenrotation die zu einer erhöhten Spannung beim Laufen im Tractus iliotibialis führen können.
Eine Erhöhung der Schrittfrequenz führt indirekt zu einer Reduktion von Hüftadduktion und Kniegelenks-Innenrotation. 66 In einer Fallstudie 67 Zur Behandlung des Läuferknies wurde die Methode der Schrittfrequenzerhöhung erfolgreich eingesetzt, um ein Läuferknie zu behandeln. Dabei wird versucht die Schrittfrequenz soweit zu steigern, dass eine Schrittfrequenz zwischen 170 und 190 Schritten pro Minute erreicht wird. Die Messung der Schrittfrequenz erfolgt am einfachsten mit Hilfe eines Metronoms (auch als App erhältlich).
Wie weiter oben schon beschrieben sollte eine Rückkehr zum Laufen nur erfolgen, wenn man während und nach dem Laufen keine Schmerzen über 3 von 10 Punkten hat. Beginnen Sie langsam und mit kurzen Distanzen.
Das Thema Barfußlaufen habe ich schon in einem Artikel behandelt. Dabei konnte kein ursächlicher Zusammenhang zwischen Laufverletzungen und der Art der “Beschuhung” festgestellt werden. Barfußlaufen ist nicht für ein Läuferknie zu empfehlen.
Zusammenfassende Empfehlung
- Notieren Sie sich Ihr durchschnittliches Schmerzniveau im Alltag und beim Laufen auf einer Skala von 0 bis 10 (0 = kein Schmerz, 10 = größter Schmerz) mit Datum. So haben sie einen Anhaltspunkt, wie sich ihr Läuferknie entwickelt. Alle zwei Wochen notieren Sie sich Ihr (durchschnittliches) Schmerzniveau zum Vergleich. Dieser Schritt ist extrem wichtig, um objektiv über die Behandlung entscheiden zu können!
- Reduzieren Sie alle Aktivitäten, die zu einer Verschlimmerung der Schmerzen führen. Aktivitäten sind nur solange in Ordnung, wie eine 3/10 auf der Schmerzskala eingehalten wird.
- Kontrollieren Sie übermäßige Schmerzen mit Eis (Kältetherapie). Nur bei extremen Schmerzen würde ich auf ein topisches NSAR zurückgreifen.
- Triggerpunkttherapie kann als weitere Maßnahme zur Schmerzreduktion eingesetzt werden. Behandeln Sie die entsprechenden Punkte bis zu sechsmal täglich. Wählen Sie um Zeit zu sparen nur die Muskeln aus die, die stärksten Schmerzen verursachen.
- Führen Sie die Dehnübungen für den M. Tensor fasciae latae und die Glutealmuskulatur zwei mal täglich aus.
- Die Kräftigung der Abduktoren sollten Sie drei bis fünf mal die Woche ausführen.
- Ein Lauftechnik-Training sollte erst begonnen werden, wenn die Schmerzen sich deutlich reduziert haben. Beginnen Sie langsam und mit kurzen Distanzen.
Updates
(4. Januar 2016) – Umschreiben einiger Abschnitte zur besseren Lesbarkeit
Weitere Artikel zum Thema
Schneller Laufen durch Krafttraining
Barfusslaufen – Ein Trend wissenschaftlich betrachtet
Ist Hyaluronsäure für mein Knie empfehlenswert?
Buch Behandle Deine Knieschmerzen Selber
Faszientherapie – Sinnvoll oder nicht?
Notes:
- Taunton, Jack E., et al. “A retrospective case-control analysis of 2002 running injuries.” British journal of sports medicine 36.2 (2002): 95-101. ↩
- Noehren, Brian, Irene Davis, and Joseph Hamill. “ASB Clinical Biomechanics Award Winner 2006: Prospective study of the biomechanical factors associated with iliotibial band syndrome.” Clinical biomechanics 22.9 (2007): 951-956. ↩
- Taunton, Jack E., et al. “A retrospective case-control analysis of 2002 running injuries.” British journal of sports medicine 36.2 (2002): 95-101. ↩
- Eine prospektive Studie (lat. prospecto: ausschauen) ist die Überprüfung der Hypothese der medizinischen oder psychologischen Wirksamkeit einer Behandlungsmethode unter vorheriger Festlegung, welche Hypothese geprüft werden soll. Dabei werden insbesondere die Daten gemäß der Hypothese erhoben, im Gegensatz zur retrospektiven Auswertung bereits vorhandenen Datenmaterials. aus: https://de.wikipedia.org/wiki/Prospektive_Studie ↩
- Benjamin, Mike. “The fascia of the limbs and back–a review.” Journal of anatomy 214.1 (2009): 1-18. ↩
- Benjamin, Mike. “The fascia of the limbs and back–a review.” Journal of anatomy 214.1 (2009): 1-18. ↩
- Eng, Carolyn M., et al. “The capacity of the human iliotibial band to store elastic energy during running.” Journal of biomechanics 48.12 (2015): 3341-3348. ↩
- Hochschild, Jutta, Strukturen und Funktionen begreifen Funktionelle Anatomie- Therapierelevante Details Band 2 LWS Becken und Hüftgelenk Untere Extremität, Thieme Verlag, 1. Auflage 2002. ↩
- Murphy, B. J., et al. “Iliotibial band friction syndrome: MR imaging findings.” Radiology 185.2 (1992): 569-571, Nishimura, G., et al. “MR findings in iliotibial band syndrome.” Skeletal radiology 26.9 (1997): 533-537, Isusi, M., et al. “[MRI findings in iliotibial band friction syndrome: a report of two cases].” Radiologia 49.6 (2006): 433-435, Ekman, Evan F., et al. “Magnetic resonance imaging of iliotibial band syndrome.” The American journal of sports medicine 22.6 (1994): 851-854, Muhle, Claus, et al. “Iliotibial band friction syndrome: MR imaging findings in 16 patients and MR arthrographic study of six cadaveric knees 1.” Radiology 212.1 (1999): 103-110. ↩
- Noble, Clive A. “Iliotibial band friction syndrome in runners.” The American journal of sports medicine 8.4 (1980): 232-234, Nemeth, William C., and Barbara L. Sanders. “The lateral synovial recess of the knee: anatomy and role in chronic iliotibial band friction syndrome.” Arthroscopy: The Journal of Arthroscopic & Related Surgery 12.5 (1996): 574-580. ↩
- Noble, Clive A. “Iliotibial band friction syndrome in runners.” The American journal of sports medicine 8.4 (1980): 232-234, Ekman, Evan F., et al. “Magnetic resonance imaging of iliotibial band syndrome.” The American journal of sports medicine 22.6 (1994): 851-854, Hariri, Sanaz, et al. “Treatment of Recalcitrant Iliotibial Band Friction Syndrome With Open Iliotibial Band Bursectomy Indications, Technique, and Clinical Outcomes.” The American journal of sports medicine 37.7 (2009): 1417-1424. ↩
- Murphy, B. J., et al. “Iliotibial band friction syndrome: MR imaging findings.” Radiology 185.2 (1992): 569-571, Nishimura, G., et al. “MR findings in iliotibial band syndrome.” Skeletal radiology 26.9 (1997): 533-537, Muhle, Claus, et al. “Iliotibial band friction syndrome: MR imaging findings in 16 patients and MR arthrographic study of six cadaveric knees 1.” Radiology 212.1 (1999): 103-110, Michels, F., et al. “An arthroscopic technique to treat the iliotibial band syndrome.” Knee Surgery, Sports Traumatology, Arthroscopy 17.3 (2009): 233-236, Jelsing, Elena J., et al. “The source of fluid deep to the iliotibial band: documentation of a potential intra-articular source.” PM&R 6.2 (2014): 134-138, Fairclough, John, et al. “The functional anatomy of the iliotibial band during flexion and extension of the knee: implications for understanding iliotibial band syndrome.” Journal of Anatomy 208.3 (2006): 309-316. ↩
- Elena J., et al. “The source of fluid deep to the iliotibial band: documentation of a potential intra-articular source.” PM&R 6.2 (2014): 134-138 ↩
- Orchard, John W., et al. “Biomechanics of iliotibial band friction syndrome in runners.” The American journal of sports medicine 24.3 (1996): 375-379, Jelsing, Elena J., et al. “Sonographic Evaluation of the Iliotibial Band at the Lateral Femoral Epicondyle Does the Iliotibial Band Move?.” Journal of Ultrasound in Medicine 32.7 (2013): 1199-1206. ↩
- Fairclough, John, et al. “The functional anatomy of the iliotibial band during flexion and extension of the knee: implications for understanding iliotibial band syndrome.” Journal of Anatomy 208.3 (2006): 309-316. ↩
- Jelsing, Elena J., et al. “Sonographic Evaluation of the Iliotibial Band at the Lateral Femoral Epicondyle Does the Iliotibial Band Move?.” Journal of Ultrasound in Medicine 32.7 (2013): 1199-1206. ↩
- Jelsing, Elena J., et al. “The source of fluid deep to the iliotibial band: documentation of a potential intra-articular source.” PM&R 6.2 (2014): 134-138. ↩
- Tepe, Rodger. “Etiology, Treatment, and Prevention of ITB Syndrome: A Literature Review.”, Aderem, Jodi, and Quinette A. Louw. “Biomechanical risk factors associated with iliotibial band syndrome in runners: a systematic review.” BMC musculoskeletal disorders 16.1 (2015): 1. ↩
- Aderem, Jodi, and Quinette A. Louw. “Biomechanical risk factors associated with iliotibial band syndrome in runners: a systematic review.” BMC musculoskeletal disorders 16.1 (2015): 1. ↩
- Aderem, Jodi, and Quinette A. Louw. “Biomechanical risk factors associated with iliotibial band syndrome in runners: a systematic review.” BMC musculoskeletal disorders 16.1 (2015): 1. ↩
- Khaund, R. A. Z. I. B., and Sharon H. Flynn. “Iliotibial band syndrome: a common source of knee pain.” Am Fam Physician 71.8 (2005): 1545-50. ↩
- Khaund, R. A. Z. I. B., and Sharon H. Flynn. “Iliotibial band syndrome: a common source of knee pain.” Am Fam Physician 71.8 (2005): 1545-50. ↩
- Sutker, Allan N., et al. “Iliotibial band syndrome in distance runners.” Sports medicine 2.6 (1985): 447-451. APA ↩
- Van der Worp, Maarten P., et al. “Iliotibial band syndrome in runners.” Sports medicine 42.11 (2012): 969-992, Beals, Corey, and David Flanigan. “A review of treatments for iliotibial band syndrome in the athletic population.” Journal of sports medicine 2013 (2013). Ellis, Richard, Wayne Hing, and Duncan Reid. “Iliotibial band friction syndrome—a systematic review.” Manual therapy 12.3 (2007): 200-208. ↩
- Khaund, R. A. Z. I. B., and Sharon H. Flynn. “Iliotibial band syndrome: a common source of knee pain.” Am Fam Physician 71.8 (2005): 1545-50. ↩
- Silbernagel, Karin Grävare, et al. “Continued Sports Activity, Using a Pain-Monitoring Model, During Rehabilitation in Patients With Achilles Tendinopathy A Randomized Controlled Study.” The American journal of sports medicine 35.6 (2007): 897-906. ↩
- Malanga, Gerard A., Ning Yan, and Jill Stark. “Mechanisms and efficacy of heat and cold therapies for musculoskeletal injury.” Postgraduate medicine 127.1 (2015): 57-65. ↩
- Malanga, Gerard A., Ning Yan, and Jill Stark. “Mechanisms and efficacy of heat and cold therapies for musculoskeletal injury.” Postgraduate medicine 127.1 (2015): 57-65. ↩
- Khaund, R. A. Z. I. B., and Sharon H. Flynn. “Iliotibial band syndrome: a common source of knee pain.” Am Fam Physician 71.8 (2005): 1545-50. ↩
- Malanga, Gerard A., Ning Yan, and Jill Stark. “Mechanisms and efficacy of heat and cold therapies for musculoskeletal injury.” Postgraduate medicine 127.1 (2015): 57-65. ↩
- Günstig sind Behältnisse für Wassereis oder Jogurtbecher. ↩
- „Die nichtsteroidalen Antirheumatika (NSAR) – auch nichtsteroidales Antiphlogistikum (NSAP) oder NSAID (non steroidal anti inflammatory drugs) – sind Schmerzmittel (Nichtopioid-Analgetika), die ihrer entzündungshemmenden (antiphlogistischen) Wirkung wegen symptombezogen auch zur Rheumtherapie eingesetzt werden.“, http://de.wikipedia.org/wiki/Nichtsteroidales_Antirheumatikum ↩
- Schwellnus, M. P., et al. “Anti-inflammatory and combined anti-inflammatory/analgesic medication in the early management of iliotibial band friction syndrome. A clinical trial.” South African medical journal= Suid-Afrikaanse tydskrif vir geneeskunde 79.10 (1991): 602. ↩
- Pirmohamed, Munir, et al. “Adverse drug reactions as cause of admission to hospital: prospective analysis of 18 820 patients.” Bmj 329.7456 (2004): 15-19. ↩
- Trelle, Sven, et al. “Cardiovascular safety of non-steroidal anti-inflammatory drugs: network meta-analysis.” Bmj 342 (2011): c7086, Olsen, Anne-Marie Schjerning, et al. “Duration of treatment with nonsteroidal anti-inflammatory drugs and impact on risk of death and recurrent myocardial infarction in patients with prior myocardial infarction a nationwide cohort study.” Circulation 123.20 (2011): 2226-2235, Bhala, N., et al. “Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials.” Lancet (London, England) 382.9894 (2013): 769-779. ↩
- Brune, Kay, Burkhard Hinz, and Ivan Otterness. “Aspirin and acetaminophen: should they be available over the counter?.” Current rheumatology reports 11.1 (2009): 36-40. ↩
- Derry, Sheena, et al. “Topical NSAIDs for chronic musculoskeletal pain in adults.” The Cochrane Library (2016). ↩
- Khaund, R. A. Z. I. B., and Sharon H. Flynn. “Iliotibial band syndrome: a common source of knee pain.” Am Fam Physician 71.8 (2005): 1545-50, Gunter, P., and M. P. Schwellnus. “Local corticosteroid injection in iliotibial band friction syndrome in runners: a randomised controlled trial.” British Journal of Sports Medicine 38.3 (2004): 269-272. ↩
- Gunter, P., and M. P. Schwellnus. “Local corticosteroid injection in iliotibial band friction syndrome in runners: a randomised controlled trial.” British Journal of Sports Medicine 38.3 (2004): 269-272. ↩
- Paavola, M., et al. “Treatment of tendon disorders. Is there a role for corticosteroid injection?.” Foot and ankle clinics 7.3 (2002): 501. ↩
- Fredberg, U., and K. Stengaard‐Pedersen. “Chronic tendinopathy tissue pathology, pain mechanisms, and etiology with a special focus on inflammation.”, Scandinavian journal of medicine & science in sports 18.1 (2008): 3-15, Bisset, Leanne, et al. “Mobilisation with movement and exercise, corticosteroid injection, or wait and see for tennis elbow: randomised trial.” Bmj 333.7575 (2006): 939. ↩
- Pandit, Sandeep R., et al. “Isolated iliotibial band rupture after corticosteroid injection as a cause of subjective instability and knee pain in a military special warfare trainee.” Military medicine 179.4 (2014): e469-e472. ↩
- https://de.wikipedia.org/wiki/Phonophorese ↩
- Bischoff, Craig, et al. “Comparison of phonophoresis and knee immobilization in treating iliotibial band syndrome.” Research in Sports Medicine: An International Journal 6.1 (1995): 1-6. ↩
- Goraj-Szczypiorowska, Barbara, L. Zajac, and Renata Skalska-Izdebska. “Evaluation of factors influencing the quality and efficacy of ultrasound and phonophoresis treatment.” Ortopedia, traumatologia, rehabilitacja 9.5 (2006): 449-458, Kim, Allison, and Thomas W. Kaminski. “Assessing the Effectiveness of Phonophoresis on Chronic Injuries: An Evidence-based Approach: A Systematic Review.” Athletic Training and Sports Health Care (2013), Sreeraj, S. R., Bharati Bellare, and Ipseeta Ray. “A Review on Ultrasound Parameters and Methods of Application in Transdermal Drug Delivery.” International Journal of Health Sciences and Research (IJHSR) 5.5 (2015): 476-485. ↩
- Joseph, Michael F., et al. “Deep friction massage to treat tendinopathy: a systematic review of a classic treatment in the face of a new paradigm of understanding.” Journal of sport rehabilitation 21.4 (2012): 343. ↩
- Schwellnus, M. P., L. Mackintosh, and J. Mee. “Deep Transverse Frictions in the Treatment of lliotibial Band Friction Syndrome in Athletes: A clinical trial.” Physiotherapy 78.8 (1992): 564-568. ↩
- Simons, David G., Janet G. Travell, and Lois S. Simons. Travell & Simons’ Myofascial Pain and Dysfunction: The Trigger Point Manual. Vol. 1 and 2. Wolters Kluwer Health, 1999. ↩
- Fredericson, Michael, and Adam Weir. “Practical management of iliotibial band friction syndrome in runners.” Clinical Journal of Sport Medicine 16.3 (2006): 261-268, Weckström, Kristoffer, and Johan Söderström. “Radial extracorporeal shockwave therapy compared with manual therapy in runners with iliotibial band syndrome.” Journal of Back and Musculoskeletal Rehabilitation 29.1 (2016): 161-170. ↩
- Davies, Clair and Davies, Amber, „Arbeitsbuch Triggerpunkt-Therapie: Die bewährte Methode zur Linderung von Muskelschmerzen.“ Junfermann Verlag GmbH, 2008. ↩
- Weckström, Kristoffer, and Johan Söderström. “Radial extracorporeal shockwave therapy compared with manual therapy in runners with iliotibial band syndrome.” Journal of Back and Musculoskeletal Rehabilitation 29.1 (2016): 161-170. ↩
- In der Naprapathie-Behandlung wurde der Tractus iliotibialis ausgestrichen, mit Querfriktionen behandelt und abschließend eine Triggerpunktbehandlung auf den drei schmerzhaftesten Punkten am Oberschenkel durchgeführt. Wie oben schon gesehen haben Querfriktionen allein kaum einen oder gar keinen Nutzen. Das Ausstreichen des Tractus iliotibialis wird häufig empfohlen (auch mit einem Faszienroller), da Verklebungen der Faszie bestehen. Das ist theoretisch jedoch nicht haltbar, da die nötige Kraft zur Dehnung der Faszie nicht ohne Verletzung des Beins aufbringbar ist (siehe dazu meinen Artikel zur Faszientherapie). Jedoch könnte das Ausstreichen des Tractus iliotibialis vielleicht über einen neurophysiologischen Wirkmechanismus helfen. Das ist jedoch bis jetzt nicht nachgewiesen. Eine andere mögliche Erklärung für eine Wirkung des Ausstreichens könnte darin liegen, dass neben dem Tractus auch die Muskulatur des M. vastus lateralis und des M. biceps femoris bearbeitet werden. Diese liegen anatomisch sehr nah am Tractus iliotibialis und werden meist zufällig mit ausgestrichen. So kommt es unter Umständen zu einer Lösung von Triggerpunkten in der Muskulatur. ↩
- Weckström, Kristoffer, and Johan Söderström. “Radial extracorporeal shockwave therapy compared with manual therapy in runners with iliotibial band syndrome.” Journal of Back and Musculoskeletal Rehabilitation 29.1 (2016): 161-170. ↩
- Speed, Cathy. “A systematic review of shockwave therapies in soft tissue conditions: focusing on the evidence.” British journal of sports medicine (2013). ↩
- Lederman, Eyal “Therapeutic Stretching – Towards a functional approach.“ Elsevier Ltd. 2014. ↩
- https://evidenzbasiertephysiotherapie.de/stretching-und-dehnen-ueberblick/ ↩
- Schwellnus, M. P., L. Mackintosh, and J. Mee. “Deep Transverse Frictions in the Treatment of lliotibial Band Friction Syndrome in Athletes: A clinical trial.” Physiotherapy 78.8 (1992): 564-568, Weckström, Kristoffer, and Johan Söderström. “Radial extracorporeal shockwave therapy compared with manual therapy in runners with iliotibial band syndrome.” Journal of Back and Musculoskeletal Rehabilitation 29.1 (2016): 161-170, Schwellnus, M. P., et al. “Anti-inflammatory and combined anti-inflammatory/analgesic medication in the early management of iliotibial band friction syndrome. A clinical trial.” South African medical journal= Suid-Afrikaanse tydskrif vir geneeskunde 79.10 (1991): 602. ↩
- Falvey, E. C., et al. “Iliotibial band syndrome: an examination of the evidence behind a number of treatment options.” Scandinavian journal of medicine & science in sports 20.4 (2010): 580-587. ↩
- Falvey, E. C., et al. “Iliotibial band syndrome: an examination of the evidence behind a number of treatment options.” Scandinavian journal of medicine & science in sports 20.4 (2010): 580-587. ↩
- Umehara, Jun, et al. “Effect of hip and knee position on tensor fasciae latae elongation during stretching: An ultrasonic shear wave elastography study.” Clinical Biomechanics 30.10 (2015): 1056-1059. ↩
- Aderem, Jodi, and Quinette A. Louw. “Biomechanical risk factors associated with iliotibial band syndrome in runners: a systematic review.” BMC musculoskeletal disorders 16.1 (2015): 1, Lavine, Ronald. “Iliotibial band friction syndrome.” Current reviews in musculoskeletal medicine 3.1-4 (2010): 18-22. ↩
- MacMahon, John M., Ajit M. Chaudhari, and Thomas P. Andriacchi. “Biomechanical injury predictors for marathon runners: striding towards iliotibial band syndrome injury prevention.” ISBS-Conference Proceedings Archive. Vol. 1. No. 1. 2000, FERBER, Reed, et al. Competitive female runners with a history of iliotibial band syndrome demonstrate atypical hip and knee kinematics. journal of orthopaedic & sports physical therapy, 2010, 40. Jg., Nr. 2, S. 52-58, Niemuth, Paul E., et al. “Hip muscle weakness and overuse injuries in recreational runners.” Clinical Journal of Sport Medicine 15.1 (2005): 14-21, Fredericson, Michael, et al. “Hip abductor weakness in distance runners with iliotibial band syndrome.” Clinical Journal of Sport Medicine 10.3 (2000): 169-175. ↩
- Grau, S., et al. “Hip abductor weakness is not the cause for iliotibial band syndrome.” International journal of sports medicine 29.07 (2008): 579-583. ↩
- Barton, C. J., et al. “Running retraining to treat lower limb injuries: a mixed-methods study of current evidence synthesised with expert opinion.” British journal of sports medicine 50.9 (2016): 513-526. ↩
- Barton, C. J., et al. “Running retraining to treat lower limb injuries: a mixed-methods study of current evidence synthesised with expert opinion.” British journal of sports medicine 50.9 (2016): 513-526. ↩
- Barton, C. J., et al. “Running retraining to treat lower limb injuries: a mixed-methods study of current evidence synthesised with expert opinion.” British journal of sports medicine 50.9 (2016): 513-526. ↩
- Allen, Darrell J. “Treatment of distal iliotibial band syndrome in a long distance runner with gait re-training emphasizing step rate manipulation.” International journal of sports physical therapy 9.2 (2014). ↩