Liebscher und Bracht: Acht Thesen – Acht Antworten
Zuerst erschienen auf: physio.de
Die Therapie nach Liebscher und Bracht ist in aller Munde. Hunderttausende Facebook Follower, extrem hohe Klickzahlen bei Youtube und ein Bestseller im Bereich Gesundheit sprechen eine deutliche Sprache. Die Therapie nach Liebscher und Bracht kommt bei der Bevölkerung an! Jedoch stellt sich die Frage, ob hier wirklich etwas bahnbrechend Neues erfunden wurde, um Schmerzen und Funktionseinschränkungen effektiv zu behandeln oder ob es sich mehr um einen Marketing-Coup handelt? Im Folgenden möchte ich acht Thesen von Liebscher und Bracht vor diesem Hintergrund diskutieren.
I. „…: Nahezu jeden Schmerzzustand reduzieren wir innerhalb einer halben Stunde um 70 bis 100 Prozent. Das gelingt uns bei über 90 Prozent der Schmerzpatienten.” 1
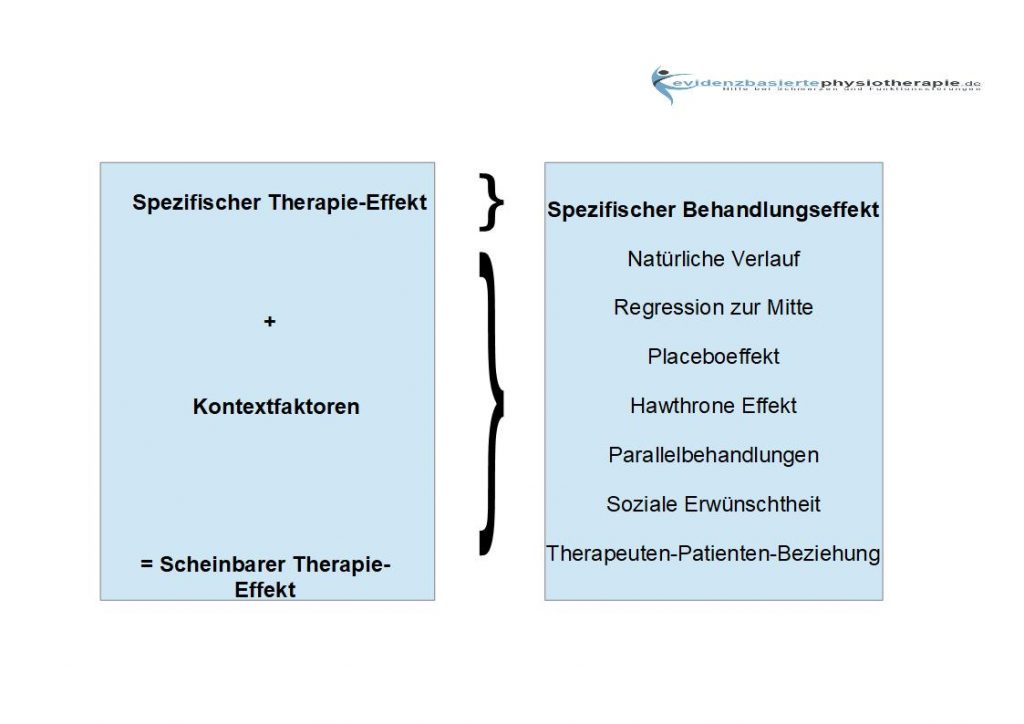
Die behauptete Wirksamkeit der Liebscher und Bracht Therapie ist sensationell. Das Problem besteht jedoch darin, dass es keine qualitativ, hochwertigen Studien gibt, die diese Aussage belegen können. Liebscher und Bracht führen zwar auf ihrer Homepage „Studien“ an, diese sind jedoch nicht geeignet eine Wirksamkeit der Liebscher und Bracht Therapie zu überprüfen. 2 Eine Studie, die die Liebscher und Bracht-Therapie mit einer Vergleichsintervention und /oder einer Kontrollgruppe überprüft liegt, bis jetzt nicht vor. Man kann sich so nicht sicher sein, ob die erzielten Behandlungseffekte der Liebscher und Bracht Therapie durch die „Therapie an sich“ (spezifischer Behandlungseffekt) oder nur durch Kontexteffekte entstanden ist. Es reicht eben nicht aus, eine Therapie nur an der Erfahrung, die der Anwender damit gemacht hat, zu messen. Kontexteffekte alleine können den Anschein einer Wirksamkeit der Therapie ausmachen. Das kann man auch gut in der Abbildung zum Scheinbaren Therapie-Effekt sehen. Ist der spezifische Behandlungseffekt null, kann eine Therapie immer noch den Anschein haben, dass die Therapie wirksam ist. Ein Großteil der kontextuellen Effekte sind durch den natürlichen Verlauf der Erkrankung zu begründen. Das heißt, die Erkrankung verbessert sich von alleine, egal ob ich die Erkrankung behandle oder nicht. Die anderen Anteile der Kontexteffekte spielen jedoch auch eine Rolle bei der Erklärung der Verbesserung des Krankheitsverlaufs.
Liebscher und Bracht bleiben bis dato einen eindeutigen Nachweis der Wirksamkeit schuldig. Erfolgsstorys aufzulisten ist vor dem besprochenen Hintergrund haltlos und zeigt nicht die Wirksamkeit einer Therapie. Ob die gemachten Angaben von Liebscher und Bracht realistisch und haltbar sind, kann sich jeder, der etwas länger mit Schmerzpatienten gearbeitet hat, selbst fragen.
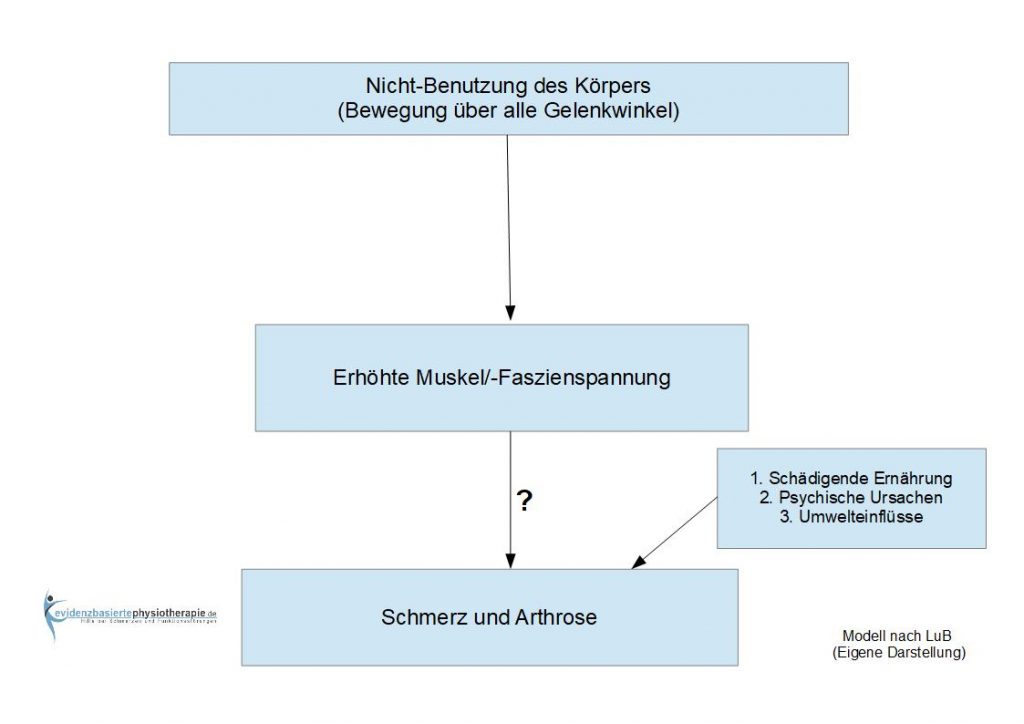
II. „Schmerzen und Arthrose entstehen durch die Nicht-Benutzung unseres Körpers, verstärkt durch schädigende Ernährung. Die Spannung der Muskeln und Faszien steigt. Knorpel und Bandscheiben werden überlastet, verschleißen und degenerieren. Die Faszien verfilzen. Nährstoffe und Stoffwechselabfall stauen sich in der Zwischenzellflüssigkeit, die zunehmend übersäuert. Die Zellen werden immer weniger gut versorgt und können Ihren Müll nicht mehr loswerden. Diesen Negativkreislauf stoppen wir und drehen ihn herum. Das Resultat: Willkommen im neuen Leben – schmerzfrei, gesund und voll beweglich.” 3; „Ein Gelenk, das so in all seinen möglichen Winkeln bewegt wird, hat keinen Grund, Arthrose oder Schmerzen zu entfalten. Es hält ein ganzes Leben lang, egal wie lange dieses Leben dauert. Der sogenannte physiologische (biologisch normale) Verschleiß, also ein minimaler Abrieb, wird durch Regeneration ersetzt.” 4 und „Wir möchten an dieser Stelle nicht weiter ins Detail gehen. Nur so viel: Dass wir unsere Gelenkwinkel viel weniger nutzen, als genetisch vorgesehen, hat die Evolution noch nicht mal ansatzweise ausgleichen können.” 5
Liebscher und Bracht reduzieren die Entstehung von Schmerzen und Verschleiß (Arthrose) hauptsächlich auf den einen Faktor einer erhöhten Muskel- Faszienspannung. Diese erhöhte Spannung entsteht laut LuB durch einen Mangel der Bewegung aller Gelenke durch alle möglichen Bewegungswinkel. Für den Laien mögen diese Erklärungen Sinn machen, jedoch gibt es in der Forschung keinen Nachweis darüber, was muskulär-fasziale Verspannungen überhaupt sind. Eine mögliche Veranschaulichung des Modells nach Liebscher und Bracht könnte so aussehen:
Das Modell weist jedoch deutliche Mängel auf:
- Die ausschließliche Reduktion der Entstehung jeder Art von Schmerz bzw. Arthrose auf den Faktor Bewegungsmangel in allen Gelenkwinkeln ist mehr als fragwürdig. Natürlich stellt mangelnde Bewegung jeglicher Art einen Risikofaktor für die Entstehung vieler Erkrankungen dar. Jedoch wird beim LuB Modell auf die Wichtigkeit der Bewegung in alle möglichen Richtungen des Gelenks hingewiesen. Zu dieser Annahme, wie auch zu allen weiteren Annahmen, gibt es keinen Beleg oder Nachweis. Es wird dabei lediglich aus einer sehr eingeschränkten Sichtweise heraus argumentiert. Dass man sich über alle Bewegungswinkel bewegen muss, um Schmerzen zu vermeiden, ist falsch. Man muss kein Beweglichkeitstraining machen, um die Alltagsbeweglichkeit zu erhalten. Dass man über die Alltagsbeweglichkeit hinaus Beweglichkeit braucht, um keine Schmerzen zu bekommen, ist unbewiesen. Beweglichkeitstraining und Stretching ist darüber hinaus kein besonders gutes Mittel, um Verletzungen zu vermeiden. 6 Krafttraining, das von LuB abgelehnt wird, zeigt dagegen deutliche Effekte bei der Verletzungsprävention. 7
- Eine erhöhte Muskel-Faszien Spannung wird als alleiniger Auslöser von Schmerz und Arthrose gesehen. Damit wird den Muskeln und Faszien eine Wichtigkeit gegeben, die sie nicht haben. Anatomisch gesehen, sind Muskeln und Faszien nicht einzigartiger als andere Gewebe, wie z.B. Knochen, Organe, Nerven etc.. Es gibt jedoch keine Hinweise darauf, dass Muskeln oder Faszien wichtiger als andere Gewebsarten sind. 8
- Es gibt deutliche Gegenbeweise, dass sich nicht alle Schmerzprobleme über biomechanische Faktoren erklären lassen können. 9
- LuB liefern keine Belege dafür, dass sie Muskel-Faszien-Probleme überhaupt einwandfrei erkennen können. Dass dies kein triviales Problem ist, zeigt sich sowohl im Bereich der Triggerpunkt-Therapie, als auch bei der Faszientherapie. Beide Therapieformen haben Probleme damit, nachzuweisen, ob Muskel- oder Faszienprobleme überhaupt mit den Händen erspürt werden können. Dieses Problem trifft auch auf die Therapie nach LuB zu.
- Es gibt keine Hinweise darauf, dass eine erhöhte Muskel-Faszien-Spannung zu Arthrose führt. Arthrose ist eine vielschichtige Erkrankungen, die mit diversen Risikofaktoren (z.B. Muskelkraft, Übergewicht, Alter etc.) einhergeht. 10
III. „Genau hier verhält sich alles ganz anders, als die meisten glauben. Viele denken: Ich habe Schmerzen, weil ich Arthrose habe. Das geht nicht nur den Patienten so. Auch die Fachleute, Ärzte, Physiotherapeuten oder Heilpraktiker, sind dieser Ansicht.” 11
Hier wird die Sichtweise der „herkömmlichen” Medizin verfälscht dargestellt. Arthrose wird von der Medizin als multi-kausales Geschehen betrachtet. Ärzte und Physiotherapeuten wissen ganz genau, dass eine Arthrose unter Umständen nicht klinisch relevant sein kann, jedoch gibt es auch Fälle, in denen eine Arthrose zu Problemen führen kann. So gaben bei einer Expertenbefragung 12 von 51 Arthrose-Experten aus 13 Ländern an, dass:
- Arthrose nicht nur eine Krankheit des Knorpels, sondern des gesamten Gelenks einschließlich seiner Muskeln und Bänder ist.
- Auf einem Röntgenbild sichtbare Gelenkschäden nichts darüber aussagen, wie stark die Arthrose den Patienten einschränkt.
- Die Symptome einer Arthrose stark zwischen verschiedenen Personen variieren können.
- Arthrose kein unvermeidlicher Teil des Älterwerdens ist.
Liebscher und Bracht behaupten, dass sie diese Erkenntnisse allein herausgefunden haben und die herkömmliche Medizin gegenüber diesen Tatsachen ignorant wäre. Das ist jedoch mitnichten so.
IV. „Fibromyalgie … Diese Schmerzzustände sind aber nach unserer Kenntnis und Erfahrung nichts anderes als eine Anhäufung einzelner Schmerzen, die über muskuläre Maßnahmnen sehr wirksam zu beeinflussen sind.” 13
„Kernsymptome des Fibromyalgiesyndroms (FMS) sind chronische Schmerzen in mehreren Körperregionen, Schlafstörungen bzw. nicht-erholsamer Schlaf und Müdigkeit bzw. Erschöpfungsneigung (körperlich und/oder geistig).“ 14 Eine Ursache für die Erkrankung ist bis jetzt unbekannt. 15 Es handelt sich bei der Fibromyalgie um eine Ausschlussdiagnose. Weitere Beschwerden, wie z.B. der Reizdarm, Migräne und Stimmungsschwankungen gehen häufig mit der Fibromyalgie einher. In Deutschland leiden ca. 2 % der Bevölkerung an der Fibromyalgie. 16 Es ist sinnvoller von einem Fibromyalgiesyndrom (FMS) zu sprechen, da die Erkrankung durch einen Symptomkomplex definiert wird. „Das FMS kann als funktionelles somatisches Syndrom klassifiziert werden.“ 17 „Das FMS ist nicht pauschal mit einer anhaltenden somatoformen Schmerzstörung, Schmerzstörung mit psychischen und somatischen Faktoren bzw. einer somatischen Belastungsstörung gleichzusetzen.“ 18
Liebscher und Bracht bezeichnen die Krankheit Fibromyalgie bzw. das FMS als eine Erfindung. 19
Jedoch gibt es trotz der ungeklärten Ursache und Schwierigkeiten mit der Diagnose von FMS Hinweise aus der Forschung, dass es sich um eine echte Erkrankung handelt. 20 Es gibt diverse Faktoren, die mit der Ätiologie des FMS assoziert werden (Entzündlich-rheumatische Erkrankungen, Genpolymorphismen des 5HT2- Rezeptors, Vitamin D Mangel, Rauchen, Übergewicht, Mangelnde körperliche Aktivität, Körperliche Misshandlung und sexueller Missbrauch in Kindheit sowie sexuelle Gewalt im Erwachsenenalter, Depressive Störungen). 21 Diese Faktoren können bis jetzt nicht als ursächlich gewertet werden. Jedoch zeigen diese Faktoren, dass die Aussage von Liebscher und Bracht nicht haltbar ist.
Das Fibromyalgie einfach über muskuläre Maßnahmen (bei Liebscher und Bracht sprechen wir da von einer Druckpunkttherapie, Dehnungsübungen und den Einsatz der Faszienrolle) zu behandeln sei, ist ein schlechter Scherz. Leider lässt sich Fibromyalgie bis jetzt nicht wirkungsvoll behandeln. Natürlich sind konservative Maßnahmen, wie z.B. leichtes Ausdauer- oder Krafttraining eine evidenzbasierte Möglichkeit 22, die Symptome der Fibromyalgie abzumildern, jedoch handelt es sich hier ganz sicher nicht um eine Heilung der Erkrankung. Die Maßnahmen von Liebscher und Bracht sind für den Einsatz bei einer Fibromyalgie nicht untersucht. Eine schwerwiegendes Problem, wie die Fibromyalgie als Erfindung abzutun und eine Heilung durch die Therapie nach Liebscher und Bracht zu versprechen, mag für Patienten mit Fibromyalgie wie blanker Hohn klingen!
V. „Chronische Schmerzen, im Sinne von Schmerzen, die keine Funktion haben, existieren nicht.” 23 Laut Liebscher und Bracht gibt es keine funktionslosen chronischen Schmerzen und auch kein Schmerzgedächtnis.” 24
Im Buch „Die Schmerzmedizin: Interdisziplinäre Diagnose- und Behandlungsstrategien“ 25 wird das Schmerzgedächtnis folgendermaßen definiert: „Schmerzgedächtnis: oft missverständlich verwendeter Begriff, um die langfristigen zentralnervösen, funktionellen und morphologischen Reaktionen auf starke oder wiederholte Schmerzreize zusammenzufassen“. Wird der Körper verletzt, kommt es zu einer Entzündungsreaktion des Körpers. In der Regel entsteht dann eine Sensibilisierung von Nozizeptoren für die Dauer der hauptsächlichen Schmerzursache. Es kommt zu einer Hyperalgesie 26 und Allodynie 27, welche beide der Schutzbedürftigkeit des Gewebes Rechnung tragen (adaptive Reaktion). Zusätzlich kann es zu einer Sensibilisierung in Teilen des nozizeptiven Systems im Rückenmark und Gehirn kommen. Dadurch werden Schmerzreaktionen bei Reizen des geschädigten Areals weiter verstärkt (= Zentrale Sensibilisierung). Die Zentrale Sensibilisierung kann auch das Areal der Hyperalgesie vergrößern und gesundes, angrenzendes Gewebe miteinbeziehen. Die gesteigerte Schmerzempfindlichkeit im angrenzenden, gesunden Gebiet nennt man sekundäre Hyperalgesie. Die Zentrale Sensibilisierung kann so zu einem erhöhten Schutz des geschädigten Gewebes beitragen. Die Zentrale Sensibilisierung kann jedoch bestehen bleiben, auch wenn die primäre Schmerzursache bereits ausgeheilt ist. Die anhaltenden Sensibilisierungen stellen keinen sinnvollen Schmutzmechanismus mehr dar. Es kommt zu einer Chronifizierung der Erkrankung. 28 Diese Prozesse sind dabei durch die Forschung gut validiert. 29 Zerebrale Mechanismen, die zu einer Chronifizierung beitragen, sind zwar noch nicht ausreichend untersucht, jedoch gibt es schon diverse Studien, die zeigen, dass es zu einer Verschiebung der zentralen Schmerzrepräsentation vom lateralen ins mediale Schmerzsystem kommt. 30 Das mediale Schmerzsystem ist dabei für die affektiv-emotionale Schmerzkomponente zuständig. Das laterale Schmerzsystem ist für die sensorisch-diskriminativen Aspekte der Schmerzempfindung (z.B. Schmerzintensität) zuständig.
Um diesen wichtigen Aspekt von Schmerz zu unterstreichen, hat die ISAP (International Association for the Study of Pain) eine neue Schmerzart definiert. Noziplastischer Schmerz ist ein Schmerz der durch eine veränderte Nozizeption entsteht, obwohl es keine klaren Hinweise auf eine aktuelle oder drohende Gewebsschädigung gibt, die eine Aktivierung von peripheren Nozizeptoren oder Hinweise auf eine Erkrankung/Läsion des somatosensorischen Systems, die den Schmerz verursachen, gibt. 31
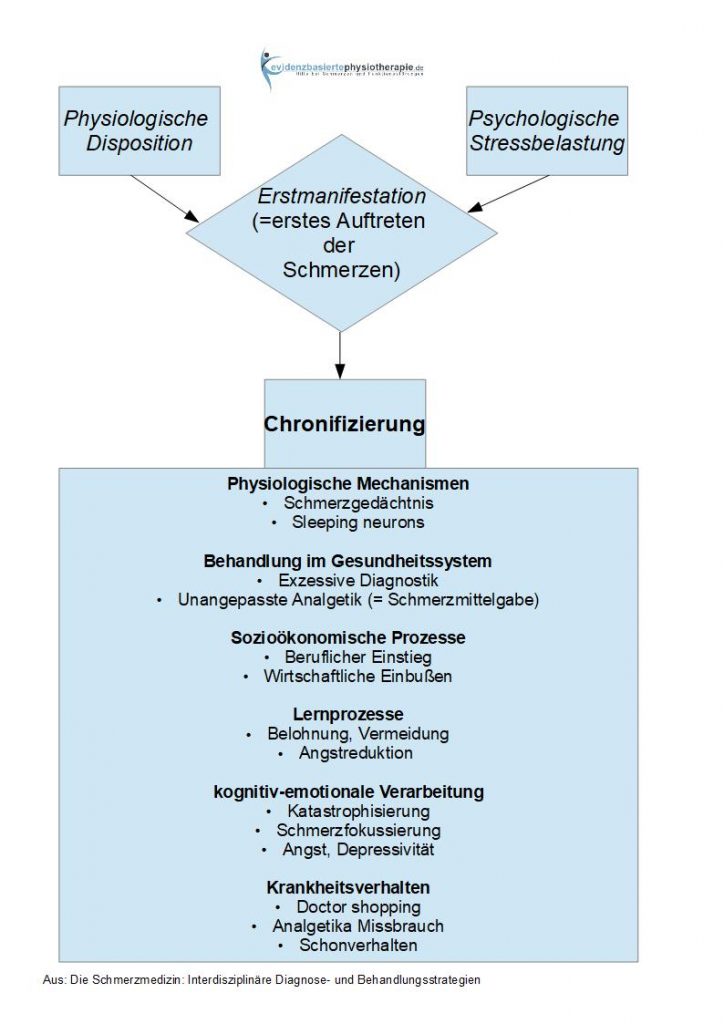
Eine weitere Komponente, die neben den biologischen Aspekten der Chronifizierung von Schmerzen eine Rolle spielen, sind psychologische und soziale Aspekte der Chronifizierung. In der Abbildung zur Chronifizierung sieht man sehr deutlich, dass die psychologischen und sozialen Aspekte, neben den schon oben besprochenen biologischen Aspekten, zu einer Chronifizierung von Schmerzen führen können. 32
Liebscher und Bracht ignorieren einfach die bestehenden, wissenschaftliche Erkenntnisse zur Chronifizierung von Schmerz. Wenn die Therapie von Liebscher und Bracht all diese Chronifizierungsfaktoren aufheben kann, dann wäre es doch ein Leichtes eine randomisierte, kontrollierte Studie bei Patienten mit chronischen Rückenschmerzen zu machen und die Wirksamkeit der Liebscher und Bracht Therapie unter Beweis zu stellen. Eins der größten medizinischen Probleme wäre gelöst!
VI. „Wie heißt es so schön? Wer heilt, hat Recht. Was meinen wir mit Heilen? Ganz einfach: Wir beseitigen den Schmerz und stoppen die Arthrose. Und wenn es noch möglich ist, bringen wir den Körper sogar dazu, den Knorpel Stück für Stück wieder aufzubauen und – sehr langfristig – auch Knochen wieder zu verändern.” 33
Die Plattitüde „Wer heilt ,hat Recht.“ wird gerne von Befürwortern alternativmedizinischer Therapieformen als Rechtfertigung dargelegt. Mit diesem Ausspruch wird häufig versucht, die durch Studien ermittelte Wirkungslosigkeit der Therapieform herunter zu spielen. Man sieht ja, dass die Therapie hilft! Deshalb braucht man auch keine Studien anzuerkennen, die Zweifel an der Therapie aufkommen lassen. Im Falle von Liebscher und Bracht gibt es wie immer keine Nachweise darüber, dass Schmerzen wirklich langfristig beseitigt werden, Knorpel wieder aufgebaut wird oder Knochen sich verändern. Des Weiteren muss man sich fragen, inwiefern der Einsatz einer Faszienrolle, Osteopressur und Dehnungsübungen strukturelle Effekte dieser Art hervorrufen können? 34 Sind alle die regelmäßig Yoga und Stretching durchführen frei von Arthrose und Schmerzen?
VII. „Frische und pflanzliche Lebensmittel sollten den Löwenanteil Ihres Speiseplans ausmachen. Jeder Schritt in diese Richtung bringt Sie näher zur Schmerz- und Arthrosefreiheit.“ 35
LuB halten die „richtige” Ernährung für einen wichtigen Faktor zur Reduktion von Schmerz und Arthrose. LuB empfehlen dazu eine vegetarische bzw. vegane Ernährung. Wie im gesamten Buch wird die Auswahl der Ernährungsform nicht weiter faktisch begründet. Betrachtet man evidenzbasierte Ernährungsempfehlungen, dann ergeben sich folgende Empfehlungen 36:
Reduktion des Übergewichts, am besten in Kombination mit einem Trainingsprogramm.
Reduktion des Plasmacholesterinsspiegels durch Ernährung.
Eventuelle Steigerung der Zufuhr von Omega-3-Fettsäuren durch den Verzehr von Fisch (zweimal die Woche).
Es sollte auf ein angemessenes Niveau der Sonneneinstrahlung zur Produktion von Vitamin D geachtet werden. Es besteht die Möglichkeit, Vitamin D als Nahrungsergänzung zu sich zu nehmen (≤ 25 µg/d).
Ausreichende Zufuhr von Vitamin K durch grünes Gemüse.
Bemerkenswert ist, dass hier keine vegane/vegetarische Ernährungsform vorgeschlagen wird. Des Weiteren kommt der Reduktion von Übergewicht eine Hauptrolle bei der Behandlung der Arthrose zu. Dass Übergewicht eine Rolle bei der Entstehung und Verschlimmerung von Arthrose eine Rolle spielt, wird jedoch von Liebscher und Bracht verneint. Die Faktenlage spricht jedoch auch hier eine andere Sprache. 37
VIII. „Gerade was die Schmerzen angeht, sind die nicht medikamentösen Therapien [PT, Osteopathie, etc.] meist relativ unwirksam und deswegen für viele Patienten frustrierend. Viele unserer Patienten sind völlig verblüfft, wenn ihre Schmerzen schon nach der ersten Behandlung mit unserer Akuttherapie Osteopressur massiv reduziert oder sogar ganz verschwunden sind.” 38
Liebscher und Bracht haben Recht in der Annahme, dass ein Großteil der medikamentösen und konservativen Therapie für chronische Schmerzen nur geringe Effektstärken bzgl. Schmerzreduktion aufweisen. 39 Diese Situation liefert natürlich einen Nährboden für Therapien, die ihr Marketing darauf ausrichten, gerade diese Situation zu lösen. Die Gesamtsituation zur Behandlung unspezifischer, chronischer Rückenschmerzen bzw. zu chronischen Schmerzen allgemein wird m.E. am besten von Maher et al. ausgedrückt:
„No treatments can cure persistent low back pain, but interventions are available that reduce pain and disability, and address the consequences of long-term pain […]. Many patients and clinicians find this position hard to accept, which provides a fertile ground for people with vested interests to market non-evidence-based treatments that purport to cure persistent back pain. Part of the challenge of managing persistent low back pain is to guide patients away from the wide array of centres and therapists making false promises.“ 40 So ist beispielsweise die Physiotherapie durchaus geeignet Patienten mit chronischen Schmerzen zu behandeln. Nur Wunder kann die Physiotherapie auch nicht verbringen. Des Weiteren sollte man sich fragen, inwieweit sich die Therapie wirklich von physiotherapeutischen Maßnahmen unterscheidet. Stretching, der Einsatz einer Faszienrolle und Weichteiltechniken sind lange Bestandteil der Physiotherapie. Die Wirksamkeit dieser Maßnahmen bei (chronischen) Schmerzen konnte jedoch bis jetzt nicht stichhaltig belegt werden. 41
Fazit
Liebscher und Bracht haben keine eindeutigen Beweise für die Wirksamkeit Ihrer Therapie vorgebracht. Bei Liebscher und Bracht wird mehr auf die Vermarktung eines Produkts wert gelegt, als auf den Nachweis einer Wirksamkeit. Das geht zu Lasten der Patienten.
Weitere Artikel zum Thema
Buch Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten
Reicht die Erfahrung aus, um die Wirksamkeit einer Therapie zu beurteilen?
Triggerpunkte – Eine haltbare Theorie?
Faszientherapie – Sinnvoll oder nicht?
Schröpfen – Was soll das Ganze?
Kinesio Tape – Eine kritische Analyse
Die Liebscher und Bracht Therapie – Eine kritische Analyse
Die Arthrose Lüge von Liebscher und Bracht – Die nächste Lüge?
Notes:
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland, Schmerzfrei – Das Selbsthilfeprogramm für Ihren unteren Rücken, LNB Verlag; Auflage: 4 (30. November 2010), S. 6. ↩
- https://www.liebscher-bracht.com/studien-und-publikationen-der-liebscher-bracht/ ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 44. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 50. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 60. ↩
- http://www.aspetar.com/journal/upload/PDF/201412891228.pdf ↩
- Lauersen, Jeppe Bo, Ditte Marie Bertelsen, and Lars Bo Andersen. “The effectiveness of exercise interventions to prevent sports injuries: a systematic review and meta-analysis of randomised controlled trials.” Br J Sports Med 48.11 (2014): 871-877. ↩
- Thalhamer, Christoph. “A fundamental critique of the fascial distortion model and its application in clinical practice.” Journal of bodywork and movement therapies 22.1 (2018): 112-117. ↩
- Lederman, Eyal. “The fall of the postural-structural-biomechanical model in manual and physical therapies: exemplified by lower back pain.” Journal of bodywork and movement therapies 15.2 (2011): 131-138, Moseley, G. Lorimer, and David S. Butler. “Fifteen years of explaining pain: the past, present, and future.” The Journal of Pain 16.9 (2015): 807-813. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 20. ↩
- French, Simon D., et al. “What do people with knee or hip osteoarthritis need to know? An international consensus list of essential statements for osteoarthritis.” Arthritis care & research 67.6 (2015): 809-816. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland, Schmerzfrei – Das Selbsthilfeprogramm für Ihren unteren Rücken, LNB Verlag; Auflage: 4 (30. November 2010), S. 40. ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 39. ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- http://www.awmf.org/uploads/tx_szleitlinien/145-004l_S3_Fibromyalgiesyndrom_2017-12.pdf ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland, Schmerzfrei – Das Selbsthilfeprogramm für Ihren unteren Rücken, LNB Verlag; Auflage: 4 (30. November 2010), S. 41. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 39. ↩
- Die Schmerzmedizin: Interdisziplinäre Diagnose- und Behandlungsstrategien (German Edition). Elsevier Health Sciences. Kindle-Version, Pos. 619. ↩
- Als Hyperalgesie wird in der Medizin eine übermäßige Schmerzempfindlichkeit und Reaktion auf einen üblicherweise schmerzhaften Reiz hin bezeichnet, aber auch eine Schmerzreaktion gegenüber normalerweise nicht-schmerzhaften Reizen. ↩
- Als Allodynie wird in der Medizin eine Schmerzempfindung bezeichnet, die durch Reize ausgelöst wird, welche üblicherweise keinen Schmerz verursachen. ↩
- Sandkühler, Jürgen. “Neurobiologische Grundlagen des Schmerzgedächtnisses.” psychoneuro 31.02 (2005): 77-80. ↩
- Die Schmerzmedizin: Interdisziplinäre Diagnose- und Behandlungsstrategien (German Edition). Elsevier Health Sciences. Kindle-Version, Sandkühler, Jürgen. “Neurobiologische Grundlagen des Schmerzgedächtnisses.” psychoneuro 31.02 (2005): 77-80. ↩
- Baliki, Marwan N., et al. “Chronic pain and the emotional brain: specific brain activity associated with spontaneous fluctuations of intensity of chronic back pain.” Journal of Neuroscience 26.47 (2006): 12165-12173, Hashmi, Javeria A., et al. “Shape shifting pain: chronification of back pain shifts brain representation from nociceptive to emotional circuits.” Brain 136.9 (2013): 2751-2768. ↩
- https://www.iasp-pain.org/PublicationsNews/NewsDetail.aspx?ItemNumber=6862&navItemNumber=643 , Kosek, Eva, et al. “Do we need a third mechanistic descriptor for chronic pain states?.” Pain 157.7 (2016): 1382-1386. ↩
- Die Schmerzmedizin: Interdisziplinäre Diagnose- und Behandlungsstrategien (German Edition). Elsevier Health Sciences. Kindle-Version. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 22. ↩
- Lederman, Eyal. “The fall of the postural-structural-biomechanical model in manual and physical therapies: exemplified by lower back pain.” Journal of bodywork and movement therapies 15.2 (2011): 131-138. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 130-131. ↩
- Rayman, Margaret P. “Diet, nutrition and osteoarthritis.” BMC Musculoskeletal Disorders 16.1 (2015): S7. ↩
- Jiang, Liying, et al. “Body mass index and susceptibility to knee osteoarthritis: a systematic review and meta-analysis.” Joint Bone Spine 79.3 (2012): 291-297, Afshin, Ashkan, et al. “Health effects of overweight and obesity in 195 countries over 25 years.” The New England journal of medicine 377.1 (2017): 13-27. ↩
- Bracht, Dr. med. Petra; Liebscher-Bracht, Roland. Die Arthrose-Lüge: Warum die meisten Menschen völlig umsonst leiden – und was Sie dagegen tun können – Mit dem sensationellen Selbsthilfe-Programm – (German Edition) Goldmann Verlag. Kindle-Version. S. 97. ↩
- Cheung, Chi Wai, et al. “Chronic opioid therapy for chronic non-cancer pain: a review and comparison of treatment guidelines.” Pain Physician 17.5 (2014): 401-414, Geneen, Louise J., et al. “Physical activity and exercise for chronic pain in adults: an overview of Cochrane Reviews.” The Cochrane database of systematic reviews (2017), Machado, L. A. C., et al. “Analgesic effects of treatments for non-specific low back pain: a meta-analysis of placebo-controlled randomized trials.” Rheumatology 48.5 (2008): 520-527, Machado, Gustavo C., et al. “Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomised placebo controlled trials.” bmj 350 (2015): h1225. ↩
- Maher, Chris, Martin Underwood, and Rachelle Buchbinder. “Non-specific low back pain.” The Lancet 389.10070 (2017): 736-747. Eigene Übersetzung: „Keine Behandlung kann persistierende untere Rückenschmerzen heilen, es gibt aber Interventionen die Schmerzen und Einschränkungen reduzieren und die Konsequenzen von länger andauernden Schmerzen berücksichtigen. […] Viele Patienten und Kliniker finden diese Position schwer zu akzeptieren, was einen fruchtbaren Grund für Menschen mit einem starkem persönlichen Interesse zum Angebot von nicht-evidenzbasierten Behandlungen führt, die angeblich Rückenschmerzen heilen sollen. Ein Teil der Herausforderung des Managements von persistierenden, untereren Rückenschmerzen ist es, die Patienten von den verschiedenen Zentren und Therapeuten fernzuhalten, die falsche Versprechungen machen.“ ↩
- https://evidenzbasiertephysiotherapie.de/die-faszienrolle-ein-hype/, https://evidenzbasiertephysiotherapie.de/faszientherapie-sinnvoll-oder-nicht/ https://evidenzbasiertephysiotherapie.de/triggerpunkte-eine-haltbare-theorie/ ↩