Reicht die Erfahrung aus, um die Wirksamkeit einer Therapie zu beurteilen?
Es ist anzunehmen, dass Patient und auch Therapeut die sicherste und effektivste Therapie auswählen wollen. Auf den ersten Blick scheint es einfach, eine wirksame Therapie auszuwählen. Der Patient fragt andere Patienten nach ihren Erfahrungen mit der Therapie. Hört der Patient mehr positive als negative Kommentare, dann kann die Therapie nur gut sein. Beim Therapeut ist der Weg ähnlich. Einige (ältere) Therapien gelten als bewährt und werden in der Ausbildung unterrichtet. Neuere Therapien werden durch Abfrage der Meinungen von Kollegen bewertet und dann als gut oder schlecht befunden. (Natürlich werden von vielen Therapeuten auch die theoretischen Grundlagen der Therapie in die Auswahl einbezogen.)
Die Frage ist nur: Reicht die Erfahrung aus, um die Wirksamkeit einer Therapie zu beurteilen? Oder übersehen wir Faktoren, die eigentlich für die Genesung/Verbesserung des Gesundheitszustandes zuständig sind? Reicht die Rechtfertigung über die gemachte Erfahrung als Erfolgsmaßstab aus, um die Wirksamkeit einer Therapiemaßnahme anzunehmen?
Im Folgenden zeige ich einige mögliche Gründe dafür auf, warum die Erfahrung allein kein sinnvoller Maßstab ist, um die Wirksamkeit einer Therapie zu ermitteln. Leider sind dies auch die Gründe dafür, dass ineffektive Therapien weiter angewandt werden, da sie ja aus Erfahrung gut sind.
Der Natürliche Verlauf einer Erkrankung
Viele Erkrankungen sind selbst-limitierend. Das heißt die Erkrankung bessert sich von alleine. Die körpereigene Selbstheilung bringt den Leidenden wieder zur Gesundheit. Um die Wirkung einer Behandlung aufzuzeigen, muss dieser Faktor in der Untersuchung kontrolliert werden. Das geschieht am besten durch die Verwendung einer Kontrollgruppe in einer Studie. Man teilt die Studienteilnehmer in zwei Gruppen ein. Eine Gruppe erhält die Behandlung, die andere Gruppe wird über den Zeitraum der Studie nur beobachtet. Sie erhält keine spezifische Behandlung. Nur wenn die behandelte Gruppe ein besseres Ergebnis als die unbehandelte Gruppe aufweist, kann man von einer Verbesserung sprechen. 1
Ein Beispiel für den Effekt des natürlichen Verlaufs einer Erkrankung ist die Studie von Artus et al. 2. Artus et al. haben eine systematische Übersichtsarbeit über die Symptomentwicklung von nicht-spezifischen unteren Rückenschmerzen gemacht. Es wurden 118 Studien mit unterschiedlichen Behandlungen von akuten und chronischen Kreuzschmerzen in die Analyse mit einbezogen. Eine Grafik zeigt anschaulich die Ergebnisse der Untersuchung.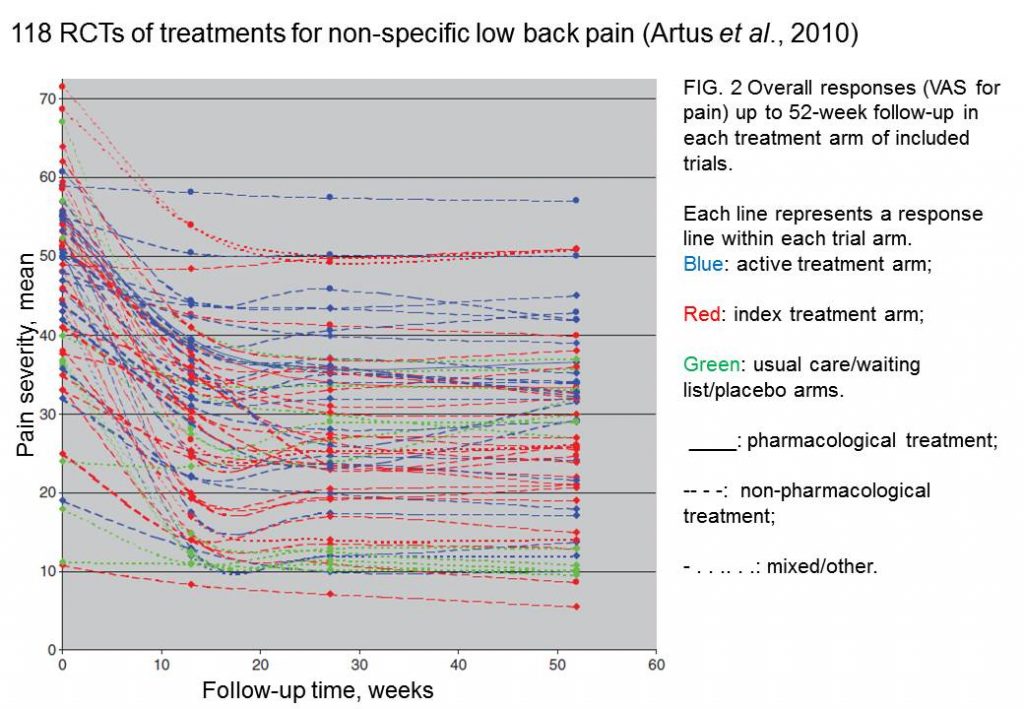
Auf der y-Achse ist die Schmerzstärke (von 0-100) angegeben. Auf der x-Achse die Zeit (in Wochen) abgetragen. Die blauen Linien bilden die Behandlungsarme der aktiv behandelten Gruppe ab. Die roten Linien sind die Vergleichsgruppen zur jeweiligen Behandlung. Die grünen Linien sind die Kontrollgruppe (Warteliste oder Placebo). Auf den ersten Blick sieht man keine großartigen Unterschiede im zeitlichen Verlauf der Schmerzentwicklung bei verschiedenen Behandlungen. Nach weiteren statistischen Untersuchungen kommen die Forscher zu folgenden Ergebnissen:
- Unabhängig von der spezifischen Behandlung (auch keiner Behandlung !) kam es innerhalb von 6 Wochen zu einer deutlichen Verbesserung der Kreuzschmerzen.
- Darauffolgend verlangsamten sich die Verbesserungen für alle Therapien (auch wenn keine Behandlung erfolgte).
- Es konnten große Unterschiede (= Heterogenität, Uneinheitlichkeit) in der Größe der Verbesserung der Beschwerden festgestellt werden. Jedoch konnten diese Unterschiede nicht durch die unterschiedliche Wirksamkeit der Therapien (aktive Behandlung, Placebobehandlung, übliche Behandlung, Kontrollgruppe, pharmazeutische Behandlung, nicht-pharmazeutische Behandlung) erklärt werden.
Artus et al. schließen daraus, dass sich ein Großteil des Therapieeffekts durch den natürlichen Verlauf von Kreuzschmerzen erklären lässt.
Regression zur Mitte
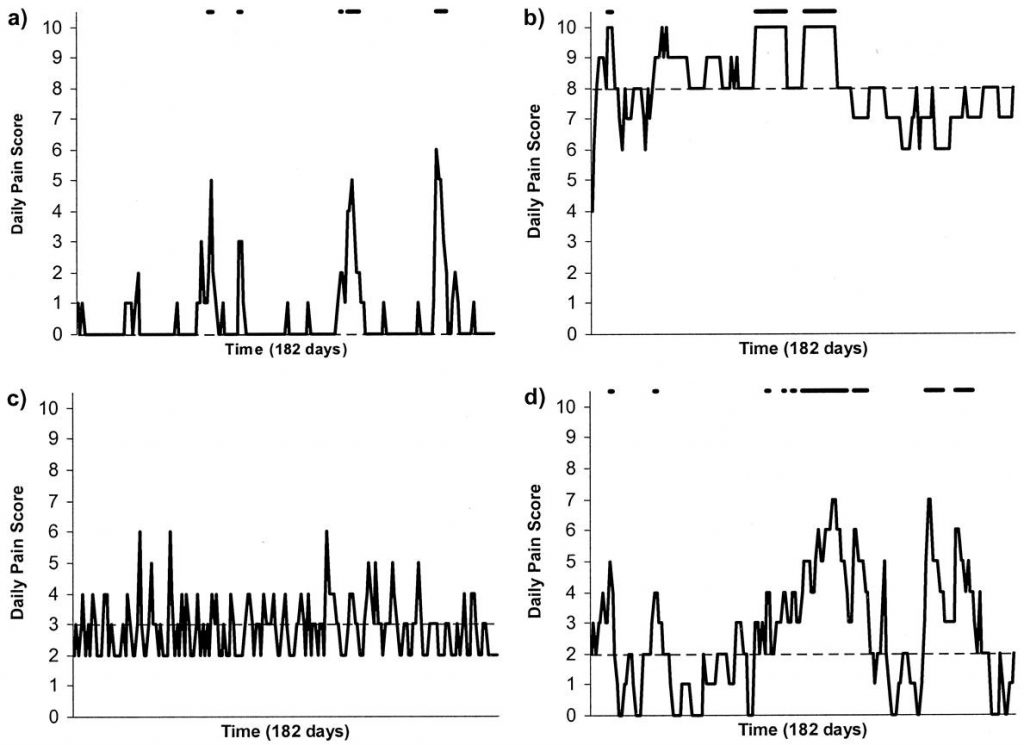
Die Regression zur Mitte ist ein statistisches Phänomen. Es bezeichnet die Tendenz, dass nach einem extrem ausgefallenen Messwert, die nächste Messung wieder näher am Durchschnitt liegt. D.h. ich bekomme eine Behandlung für meine Rückenschmerzen, während die Schmerzen sehr schlimm sind. Die Schmerzen bessern sich etwas später wieder, aber nicht weil die Behandlung geholfen hat, sondern da die Symptome fluktuieren. 3 Ein schönes Beispiel dazu liefert McGorry et al. 4In der Studie wurden Patienten mit unteren Rückenschmerzen dazu angehalten ihre Schmerzen auf einer 10 Punkte Skala für die nächsten 5 Monate (182 Tage) festzuhalten. Die Patienten durften Schmerzmittel nach eigenem Belieben einnehmen. Die Resultate für 4 Patienten sind in folgender Abbildung zu sehen:
Im Durchschnitt bleiben die Schmerzen bei allen Patienten über die 5 Monate relativ konstant. Jedoch fluktuieren die Ergebnisse deutlich mit unterschiedlichen Mustern für jeden Patienten. Schmerzhafte Episoden von 2 bis 9 Tagen sind durchmischt mit Perioden von weniger oder keinen Schmerzen. Wären die Patienten in einer Phase von starken Schmerzen zum Therapeuten gegangen, dann hätten sie auch ohne Behandlung eine deutliche Verbesserung erzielt. Jedoch wäre die Behandlung höchstwahrscheinlich als Erfolg verbucht worden, obwohl diese Behandlung dem Patienten nichts gebracht hat. 5
Der Placeboeffekt
Der Placeboeffekt ist eine weitere mögliche Erklärung dafür, dass eine wirkungslose Behandlung zu einem therapeutisch bedeutsamen Ergebnis führen kann. In meinem Artikel zum Thema Placebo stelle ich folgendes fest:
” Die Übersichtsarbeiten kommen zum Schluss, dass der Placeboeffekt bei objektiven Erkrankungen keinen Effekt hat. Bei subjektiven Beschwerden (Schmerz, Übelkeit, Steifigkeit) kann ein Placebo eine (variable) Wirkung zeigen.
Das heißt Placeboeffekte können nicht heilen. Sie schaffen höchstens Linderung.
Jedoch ist noch nicht ganz klar, ob diese subjektiven Effekte durch andere Faktoren (z.B. voreingenommene Berichterstattung der Studien) entstehen und der Placeboeffekt weiter gegen Null tendiert.”
Gerade bei subjektiven Symptomen besteht die Möglichkeit, dass ein Placeboeffekt die Wirksamkeit einer Therapie suggeriert, obwohl tatsächlich keine Wirksamkeit vorhanden ist.
Der Hawthorne-Effekt
Der Hawthorne-Effekt wurde in den USA entdeckt. Man versuchte die Produktivität von Arbeitern durch eine Veränderung es Arbeitsumfelds zu erhöhen. Die Forscher beobachteten, dass sowohl eine Verbesserung als auch Verschlechterung der Arbeitsbedingungen (bessere und schlechtere Beleuchtung) zu einer Produktivitätsverbesserung führt. 6 Übertragen auf die Medizin heißt das, dass allein das Beobachten der Studienteilnehmer zu einer Verbesserung der Symptome der Patienten führen kann. 7 Eine bloße Beobachtung des Therapeuten kann also ausreichen, um u.U. einen Therapieeffekt zu erzielen.
Parallelbehandlungen
Des Weiteren kann es dazu kommen, dass bei längerer Therapiedauer und bestehenden Beschwerden die Patienten heimlich zu weiteren Therapiemaßnahmen greifen. Dadurch kommt es zu einer Verzerrungen der Ergebnisse. 8
Soziale Erwünschtheit
Der Begriff kommt aus der Psychologie. Bei der sozialen Erwünschtheit machen Patienten unter Umständen unwahre Aussagen über ihr Befinden, da sie denken, dass nur bestimmte Antworten erwünscht sind. 9 Denkbar ist zum Beispiel, dass der Patienten gegenüber dem empathischen und wohlwollenden Therapeuten falsche Aussagen tätigt, um ihm zu gefallen. 10
Therapeut-Patient-Beziehung
Eine gute Beziehung zwischen Therapeut und Klient kann die Wirkung einer Behandlung erhöhen. In einer Studie von Kaptchuk et al. wurde gezeigt, dass durch empathisches Auftreten die Wirkung einer Behandlung erhöhen kann. 11
Spezifischer Behandlungseffekt
Der spezifische Behandlungseffekt stellt das eigentlich Wirksame einer Therapie dar. Dieser Effekt kann natürlich zum Gesamteffekt einer Therapie beitragen. Jedoch ist es durchaus denkbar, dass selbst bei der völligen Abwesenheit eines spezifischen Effekts, aufgrund der Vielzahl der weiteren Faktoren, ein positiver, scheinbarer Therapieeffekt entstehen kann.
Zusammenfassung
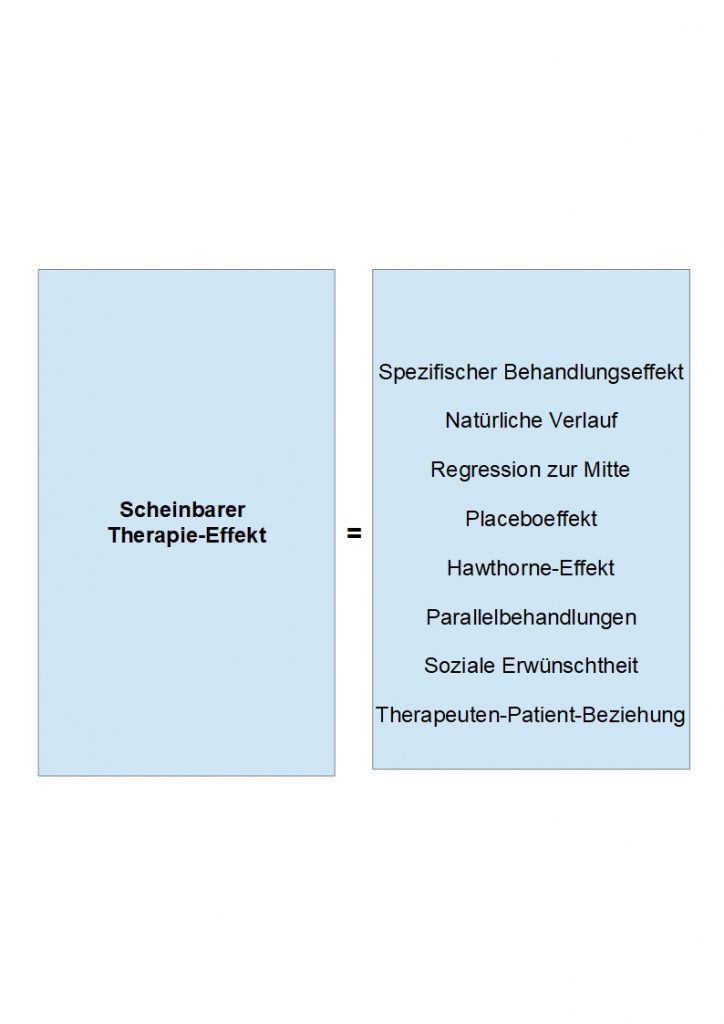
Betrachten wir all diese Faktoren zusammen, dann ergibt sich für die Behandlung eines Patienten folgendes Bild:
Anhand dieser Abbildung 12 kann man eindrücklich sehen, welche Faktoren für den Gesamteffekt (scheinbarer Therapie-Effekt) einer Therapiemaßnahme verantwortlich sind.
Wenn man die Wirksamkeit einer Therapie nur nach der Erfahrung beurteilt, dann kann man nicht sicher sein, dass diese Therapie auch wirklich hilft.
Einige Menschen behaupten dass, es letzlich belanglos ist, was hilft. Hauptsache dem Patient werde geholfen. (Das wird meist noch mit dem Spruch “Wer heilt hat recht” unterstrichen.) Dazu möchte ich Prof. Ernst das letzte Wort geben:
” Für den Patienten ist dies letztlich belanglos, wird häufig behauptet. Für ihn zählt nur die Tatsache, dass seine Beschwerden gebessert sind. Ich meine, auch diese Annahme ist letztlich nicht richtig.
Eine wirksame und gut applizierte Therapie basiert auf spezifischen Therapie-Effekten und auf Kontext-Effekten. Anders ausgedrückt heißt das, ein Therapeut betrügt seine Patienten um einen wichtigen Teil des scheinbaren Therapie-Effekts, wenn er statt einer echten eine Schein-Therapie verabreicht und so nur Kontext – nicht aber spezifische Effekte wirksam werden.
Mein Fazit lautet, dass der Satz „Wer heilt, hat recht“ eine Plattitüde und ein Schein-Argument darstellt, das dem Fortschritt im Weg steht. In Wirklichkeit hat nur derjenige Recht, der die jeweils bestmögliche Therapie verabreicht – und das ist nun einmal eine Therapie, die sowohl spezifische als auch Kontext-Effekte maximiert.” 13
Weitere Artikel zum Thema
Die Arthrose Lüge von Liebscher und Bracht – Die nächste Lüge?
Liebscher und Bracht: Acht Thesen – Acht Antworten
Triggerpunkte – Eine haltbare Theorie?
Faszientherapie – Sinnvoll oder nicht?
Schröpfen – Was soll das Ganze?
Kinesio Tape – Eine kritische Analyse
Die Liebscher und Bracht Therapie – Eine kritische Analyse
Notes:
- Auch dann kann man noch nicht von einer effektiven Therapie sprechen, da keine Placebokontrolle stattgefunden hat. Es kann also immer noch sein, dass die Therapie nur über unspezifische Effekte gewirkt hat. ↩
- Artus, Majid, et al. “Low back pain symptoms show a similar pattern of improvement following a wide range of primary care treatments: a systematic review of randomized clinical trials.” Rheumatology 49.12 (2010): 2346-2356. ↩
- Bland, J. Martin, and Douglas G. Altman. “Statistics notes: some examples of regression towards the mean.” Bmj 309.6957 (1994): 780. ↩
- McGorry, Raymond W., et al. “The relation between pain intensity, disability, and the episodic nature of chronic and recurrent low back pain.” Spine 25.7 (2000): 834-841. ↩
- http://www.dcscience.net/2015/12/11/placebo-effects-are-weak-regression-to-the-mean-is-the-main-reason-ineffective-treatments-appear-to-work/ ↩
- Roethlisberger FJ, Dickson WJ (1939) Management and the worker. Harvard University Press, Cambridge Mas. ↩
- McCarney, Rob, et al. “The Hawthorne Effect: a randomised, controlled trial.” BMC medical research methodology 7.1 (2007): 30. ↩
- Ernst, Edzard. “Wer heilt, hat nicht immer recht.” Wiener klinische Wochenschrift 121.5 (2009): 223-224. ↩
- Klesges, Lisa M., et al. “Social desirability bias in self-reported dietary, physical activity and weight concerns measures in 8-to 10-year-old African-American girls: results from the Girls Health Enrichment Multisite Studies (GEMS).” Preventive Medicine 38 (2004): 78-87. ↩
- Ernst, Edzard. “Wer heilt, hat nicht immer recht.” Wiener klinische Wochenschrift 121.5 (2009): 223-224. ↩
- Kaptchuk, Ted J., et al. “Components of placebo effect: randomised controlled trial in patients with irritable bowel syndrome.” Bmj 336.7651 (2008): 999-1003. ↩
- nach: Ernst, Edzard. “Wer heilt, hat nicht immer recht.” Wiener klinische Wochenschrift 121.5 (2009): 223-224. ↩
- Ernst, Edzard. “Wer heilt, hat nicht immer recht.” Wiener klinische Wochenschrift 121.5 (2009): 223-224. ↩