Was ist der Placeboeffekt?
Existieren Placeboeffekte überhaupt? Ist der Placeboeffekt eine wirkungsvolle Möglichkeit zu heilen? Oder existiert er gar nicht? Sollten alternative Therapien angewandt werden, da diese einen starken Placeboeffekt aufzeigen können?
Auf diese und weitere Fragen möchte ich in diesem Artikel eingehen.
Was sind “Placebo” und “Placeboeffekt” eigentlich?
Wie in der Wissenschaft üblich ist es schwer eine einheitliche Definition des Begriffs Placebo zu finden. 1 Hier einige Beispiele 2:
- “Eine inerte 3 Behandlung, die so verabreicht wird, als ob es eine richtige Behandlung wäre.”
- “Eine Scheinbehandlung, ohne biologische Aktivität, die in der Pharmakologie als Kontrolle für die Wirksamkeit eines Medikaments eingesetzt wird.”
- “Eine inerte Substanz oder Prozedur die physiologische oder psychologische Antwort (Reaktion des Körpers) verändert.”
- “Eine Intervention, die dazu geschaffen wurde eine medizinische Therapie zu simulieren, die bis dato noch keinen bewiesenen therapeutischen Nutzen hat.”
- “Jede therapeutische Prozedur, die einen Effekt auf den Patienten, das Symptom, das Syndrom oder die Krankheit hat, aber die objektiv ohne spezifischen Nutzen (Aktivität) für die zu behandelnde Krankheit ist.”
Gerade diese Vielzahl an Definitionen führt leider noch häufig zu Missverständnissen. Im Folgenden benutze ich den Begriff Placebo als:
“Eine inerte Behandlung, die so verabreicht wird, als ob es eine richtige Behandlung wäre.”
Den Begriff Placeboeffekt unterteile ich in:
- den “wahrgenommenen” Placeboeffekt und
- den “wahren” Placeboeffekt.
Der “wahrgenommene” Placeboeffekt ist die Veränderung nach einer Placebo-Behandlung und der “wahre” Placeboeffekt ist der Effekt, der durch die Gabe des Placebos verursacht wurde. 4
Um diese beiden Konzepte besser zu verstehen, müssen wir zunächst betrachten, wie der Placeboeffekt überhaupt entsteht.
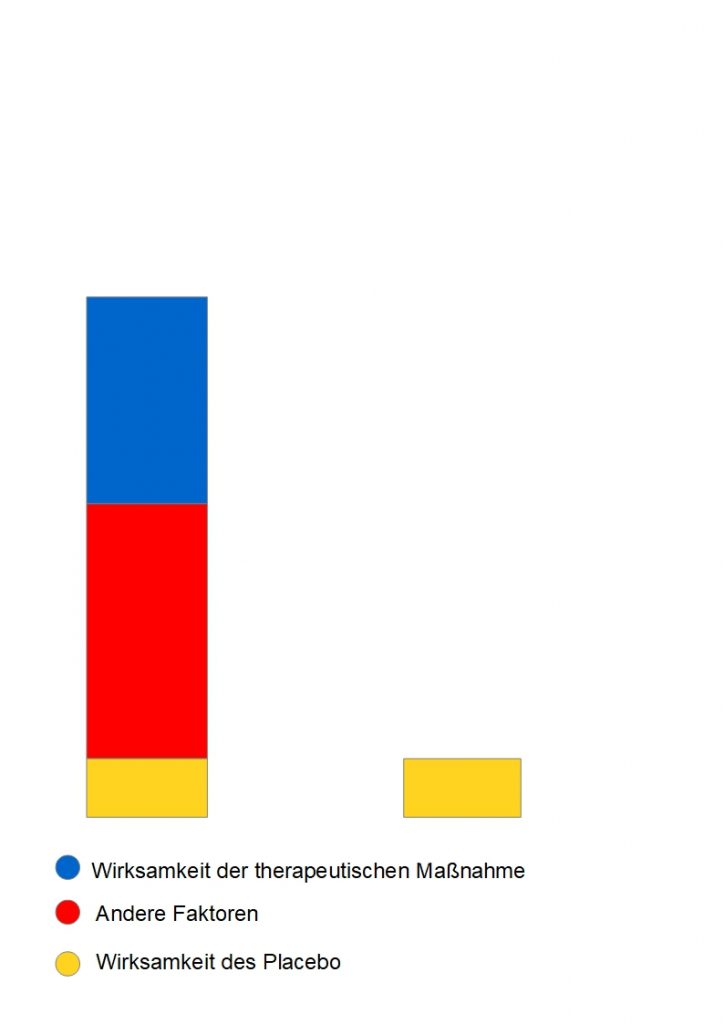
Ein Placebo wird dazu benutzt die Wirksamkeit einer therapeutischen Maßnahme im Rahmen einer klinischen Studie zu überprüfen. Die therapeutische Maßnahme (auch Verum = echte Behandlungsform) wird (meist) in einer randomisierten, kontrollierten Studie mit einem Placebo verglichen. Ist die therapeutische Maßnahme besser als das Placebo, so handelt es sich um ein wirksame Maßnahme. Ist die therapeutische Maßnahme gleich gut oder sogar schlechter als das Placebo, dann ist die Maßnahme wirkungslos. Längere Zeit glaubten einige Wissenschaftler, dass der Placeboeffekt deshalb folgendermaßen bestimmt war:
Gesamteffekt der therapeutischen Maßnahme – Wirksamkeit der therapeutischen Maßnahme = Placeboeffekt
In der Zeichnung hat der Placeboeffekt die Größe des gelben Kästchens. Betrachtet man den Placebo Effekt auf diese Weise so ist es nicht verwunderlich, dass der Placeboeffekt als stark betrachtet wurde. Beecher et al. fanden in einer Studie von 1955 heraus, dass der durchschnittliche Placeboeffekt bei 32 % liegt. 5 Diese Ergebnisse wurden einige Jahre später von Haas et al. 6 bestätigt. Aufgrund dieser Studien wurde der Placeboeffekt für lange Zeit als stark angesehen. Erst in den 1990er Jahren wurde die Analyse von Beecher et al. überprüft.
Kienle und Kiene 7 zeigen, dass die Analyse von Beecher et al. fehlerhaft ist und unspezifische Faktoren für die scheinbare Wirksamkeit des Placebos betrachtet werden müssen. Diese Faktoren sind u.a.:
- der natürliche Verlauf der Erkrankung 8,
- Messfehler,
- Regression zur Mitte 9,
- Hawthrone Effekt 10,
- Simpson Paradoxon,
- Will-Rogers Phänomen,
- Klient/Therapeut Interaktion 11,
- Soziale Erwünschtheit 12,
- Begleittherapien 13,
- etc.
Kienle und Kiene konnten zeigen, dass die Höhe des beobachten Placeboeffekt von anderen Faktoren abhängig ist und von Beecher et al. überschätzt wurde. Demnach sieht die Darstellung des Placeboeffekts so aus:
Werden die oben genannten Faktoren mit abgezogen, so ergibt sich der “wahre” Placeboeffekt. 14 Rein optisch zeigt sich schon, dass dieser Effekt kleiner sein muss. Aber wie groß ist der (wahre) Placeboeffekt wirklich??
Evidenz für den Placeboeffekt
Die Ermittelung des “wahren” Placeboeffekts lässt sich folgendermaßen bewerkstelligen. Man untersucht alle Studien, die folgenden Aufbau haben: (1. Gruppe) echte Behandlung, (2. Gruppe) Placebo-Behandlung (3. Gruppe) Kontrollgruppe und kann den “wahren” Placeboeffekt ermitteln (durch Abzug der Ergebnisse der Kontrollgruppe minus der Placebogruppe). Dadurch kann man die unspezifischen Faktoren (natürlicher Verlauf, etc.) herausrechnen und den reinen Placeboeffekt ermitteln. Eine Reihe von Übersichtsarbeiten haben den Placeboeffekt auf diese Weise untersucht. 15 Die Ergebnisse habe ich in der folgenden Tabelle kurz zusammengefasst:
| Übersichtsarbeit | Ergebnis |
| Ernst et al. (1995) | Der Placeboeffekt ist hoch variabel und wahrscheinlich kleiner als angenommen. |
|
Hrobjartsson et al. (2001) |
Nur ein Effekt auf subjektive Symptome (Schmerz) ist feststellbar. |
|
Hrobjartsson et al. (2004) |
Nur ein Effekt auf subjektive Symptome (Schmerz) ist feststellbar. Dieser Effekt könnte jedoch aufgrund von Messfehlern (Bias) entstanden sein. |
| Zhang et al. (2008) | Die Metaanalyse bezieht sich nur auf Arthrose. Es konnten Effekte für subjektive Symptome (Schmerz, Steifigkeit) nachgewiesen werden. |
|
Hrobjartsson et al. (2010) |
Im Allgemeinen hatten Placebo-Intervention keine bedeutsamen klinischen Effekte. Nur ein Effekt auf Schmerz und Übelkeit konnte nachgewiesen werden. Jedoch stelle sich hier auch die Frage, ob eine voreingenommene Berichterstattung in den Studien diese Effekte hervorgerufen haben könnte. |
| Howick et al. (2013) | Der Placeboeffekt ist nicht bedeutsam. Ein Effekt konnte nur bei Ängsten nachgewiesen werden. |
Die Übersichtsarbeiten kommen zum Schluss, dass der Placeboeffekt bei objektiven Erkrankungen keinen Effekt hat. Bei subjektiven Beschwerden (Schmerz, Übelkeit, Steifigkeit) kann ein Placebo eine (variable) Wirkung zeigen.
Das heißt Placeboeffekte können nicht heilen. Sie schaffen höchstens Linderung.
Jedoch ist noch nicht ganz klar, ob diese subjektiven Effekte durch andere Faktoren (z.B. voreingenommene Berichterstattung der Studien) entstehen und der Placeboeffekt weiter gegen Null tendiert.
Das Ganze lässt sich gut an einer Studie zum Thema Asthma erläutern. In der Studie 16 wurden die Patienten in vier verschiedene Gruppen eingeteilt. Eine Gruppe bekam ein wirksames Asthmamittel, zwei Gruppen eine Scheinbehandlung (Scheininhalator, Scheinakupunktur) und eine Gruppe fungierte als Kontrollgruppe. Ergebnis: Nur das Asthmamittel konnte eine objektiv nachweisbare Verbesserung der Lungenfunktion (Einsekundenkapazität) erzielen. Jedoch fühlten sich die Patienten in den Placebogruppen und in der Verumgruppe deutlich besser. Diese Studie verdeutlicht zwei Dinge:
- es können deutliche negative Aspekte von reinen Placebobehandlungen ausgehen, da Patienten meinen könnten auf eine effektive Therapie verzichten zu können, da sie sich subjektiv besser fühlen und
- das es höchst problematisch ist, sich nur auf die subjektiven Aussagen des Patienten zu verlassen.
Placebos in der klinischen Praxis
Eine Placebobehandlung in der klinischen Praxis wird von den meisten Experten als Betrug angesehen. 17 Jedoch kann eine Placebogabe durchaus legitim sein, wenn folgende Faktoren vorliegen:
- “Es ist keine geprüfte wirksame (Pharmako-)therapie vorhanden,
- Es handelt sich um relativ geringe Beschwerden und es liegt der ausdrückliche Wunsch
des Patienten nach einer Behandlung vor, - Es besteht Aussicht auf Erfolg einer Placebobehandlung bei dieser Erkrankung.” 18
Zwei Argumente werden jedoch häufig für den generellen Gebrauch einer Placebobehandlung in der Praxis angebracht:
- “Ich weiß, dass Therapie X,Y (meist eine “alternative” Therapieform) nicht besser als ein Placebo ist. Das ist aber in Ordnung, da es ja nur eine Erklärung des Wirkmechanismus ist. Jedoch zeigt der Placebo eine Wirkung ist demnach auch effektiv!”
- Wir können den Placebo auch ohne Betrug dem Patienten geben. Wir sagen einfach, dass es ein Placebo ist (sogenannter Open Label Placebo).
zu 1.
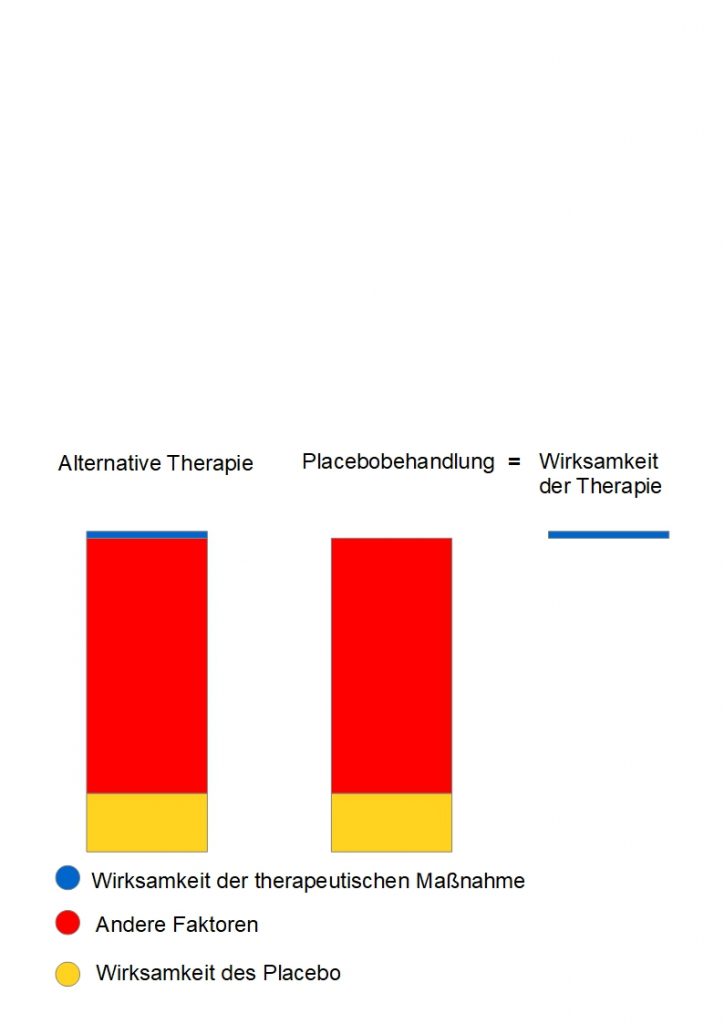
Dieses Argument stellt die wissenschaftliche Vorgehensweise auf den Kopf. Betrachten wir nochmals anhand einer Darstellung, wie in klinischen Studien die Wirksamkeit einer Therapie ermittelt wird.
Auf der Abbildung sind schematisch die verschiedenen Effekte einer Studie einer Therapie dargestellt. In diesem Beispiel ist der Nettoeffekt der untersuchten Therapie (Wirksamkeit der Therapie) sehr gering und klinisch nicht relevant (blaues Rechteck). Es besteht hier kein nennenswerter Vorteil gegenüber einer Placebo-Behandlung. Die Therapie ist unwirksam. Dennoch von einer wirksamen Therapie zu sprechen verdreht die Tatsachen. Die Faktoren, die hier zu einer Heilung beitragen sind hauptsächlichen in den unspezifischen Effekten (natürlicher Verlauf der Erkrankung, Regression zur Mitte etc.) der Therapie zu sehen, als in einer tatsächlichen Wirksamkeit der Therapie.
zu 2.
Open Label Studien zum Thema Placebo werden vornehmlich von Ted Kaptchuk 19 als Autor oder Coautor durchgeführt. Zwei größere Studien (Reizdarmsyndrom 20 und Rückenschmerzen 21) sollen angeblich zeigen, dass ein Placebo auch effektiv ist, wenn er dem Patienten offen als Placebo gegeben wird. Das heißt: der Patient weiß, dass er einen Placebo erhält. Damit könnte eine Placebogabe gerechtfertigt werden, da eine Aufklärung des Patienten statt gefunden hat. Jedoch haben beide Studien extreme Mängel. Die Werbung der Patienten für die Studie ist so formuliert, dass Patienten angesprochen werden, die Interesse an einer Studie über die Effekte von “Körper und Geist” haben. Das zieht u.U. ein bestimmtes Klientel an, die schon bestimmte Glaubenssätze haben. Des Weiteren wurde den Studienteilnehmern der Placeboeffekt als kraftvoll beschrieben. Dabei handelt es sich aber wiederum, um eine Täuschung (Betrug) des Patienten, da diese Aussage falsch ist (siehe oben). Die Resultate der Studien sind deshalb und aufgrund weiterer Probleme mit Vorsicht zu genießen. 22 Ein Nachweis darüber, dass ein Placebo ohne Täuschung gegeben werden kann, wurde nicht erbracht.
Eine Open Label Placebo -Behandlung hat noch weitere Probleme:
- die Verwendung von Placebos könnte zu einer Zunahme von Patienten führen, die glauben, dass sie eine behandlungsbedürftige Erkrankung haben, obwohl die Erkrankung selbst-limitierend und gutartig ist.
- Patienten könnten das Vertrauen in den Therapeut verlieren, da Sie denken, dass Ihre Erkrankung nur eingebildet sei. Es könnte so erscheinen, dass der Therapeut aufgegeben hat und nun ein Placebo anwendet.
- Patienten könnten ein falsches Verständnis über den Placebo und seine “Kräfte” gewinnen. Dadurch könnten alternative Therapiemethoden propagiert werden, die ineffektiv sind.
- Des Weiteren könnten einige Patienten die falsche Vorstellung entwickeln, dass es ausreicht positive Gedanken zu denken, um Ihre Erkrankung zu heilen.
- Patienten könnten auf die Idee kommen Placebos sich selbst oder anderen Kranken zu “verschreiben” mit u.U. schwerwiegenden Folgen. 23
Aufgrund dieser Fakten ist eine sogenannte Open Label Behandlung mit Placebos nicht gerechtfertigt. Eine Täuschung des Patienten findet auch bei Open Label Behandlungen statt. Die Täuschung wird nur subtiler vorgenommen.
Fazit
Placeboeffekte können lindern aber nicht heilen. Für subjektive Beschwerden (Ängste, Schmerz, Übelkeit, …) findet man Hinweise eines (variablen) Effekts. Objektive Beschwerden sind von Placebos nicht beeinflussbar. In der klinischen Praxis ist eine Placebobehandlung nur in den seltensten Fällen sinnvoll. Argumente für eine offene Placebobehandlung sind nicht überzeugend und sollten nicht als Legitimation von alternativen Therapien missbraucht werden.
Weitere Artikel zum Thema
Reicht die Erfahrung aus, um die Wirksamkeit einer Therapie zu beurteilen?
Die Arthrose Lüge von Liebscher und Bracht – Die nächste Lüge?
Liebscher und Bracht: Acht Thesen – Acht Antworten
Triggerpunkte – Eine haltbare Theorie?
Faszientherapie – Sinnvoll oder nicht?
Schröpfen – Was soll das Ganze?
Kinesio Tape – Eine kritische Analyse
Die Liebscher und Bracht Therapie – Eine kritische Analyse
Updates
(22. September 2017) – Korrektur einer Gleichung aufgrund eines Fehler (Vielen Dank A.B.)
Notes:
- Ernst, Edzard. “Placebo: new insights into an old enigma.” Drug discovery today 12.9 (2007): 413-418, Bijlsma, J. W. J., and P. M. J. Welsing. “The art of medicine in treating osteoarthritis: I will please.” (2008): 1653-1655. ↩
- nach Ernst: Ernst, Edzard. “Placebo: new insights into an old enigma.” Drug discovery today 12.9 (2007): 413-418. Eigene Übersetzung. ↩
- wenig/ nicht aktiv, https://de.wiktionary.org/wiki/inert ↩
- Hróbjartsson, Asbjørn. “What are the main methodological problems in the estimation of placebo effects?.” Journal of clinical epidemiology 55.5 (2002): 430-435, Ernst, Edzard, and K. L. Resch. “Concept of true and perceived placebo effects.” BMJ: British Medical Journal 311.7004 (1995): 551. ↩
- Beecher, Henry K. “The powerful placebo.” Journal of the American Medical Association 159.17 (1955): 1602-1606. ↩
- Haas (H.) et al. (1959) Das Placeboproblem. Fortschritt der Arzneimittelforschung 1: 279-454. ↩
- Kienle, Gunver S., and Helmut Kiene. “The powerful placebo effect: fact or fiction?.” Journal of clinical epidemiology 50.12 (1997): 1311-1318. ↩
- Viele Erkrankungen sind selbst-limitierend. Das heißt die Erkrankung bessert sich von alleine. Die körpereigene Selbstheilung bringt den Leidenden wieder zur Gesundheit. Um eine Wirkung einer Behandlung aufzuzeigen, muss dieser Faktor in der Untersuchung kontrolliert werden. ↩
- Die Regression zur Mitte ist ein statistisches Phänomen. Es bezeichnet die Tendenz, dass nach einem extrem ausgefallenen Messwert, die nächste Messung wieder näher am Durchschnitt liegt. D.h. ich bekomme eine Behandlung für meine Rückenschmerzen, während die Schmerzen sehr schlimm sind. Die Schmerzen bessern sich etwas später wieder, aber nicht weil die Behandlung geholfen hat, sondern da die Symptome fluktuieren. Bland, J. Martin, and Douglas G. Altman. “Statistics notes: some examples of regression towards the mean.” Bmj 309.6957 (1994): 780. ↩
- Der Hawthorne-Effekt kann bei gruppenbasierten Beobachtungsstudien auftreten. Demnach ändern Teilnehmer ihr natürliches Verhalten, weil sie wissen, dass sie an einer Studie teilnehmen und unter Beobachtung stehen. Das kann zu einer falschen Einschätzung führen, z. B. der Wirksamkeit einer Intervention oder eines Arzneimittels. https://de.wikipedia.org/wiki/Hawthorne-Effekt ↩
- Eine gute Beziehung zwischen Therapeut und Klient kann die Wirkung einer Behandlung erhöhen. Kaptchuk, Ted J., et al. “Components of placebo effect: randomised controlled trial in patients with irritable bowel syndrome.” Bmj 336.7651 (2008): 999-1003. ↩
- Patienten geben unter Umständen unwahre Aussagen von sich, da sie denken, dass nur bestimmte Antworten erwünscht sind. ↩
- Einige Patienten haben weitere Therapien neben der Therapie, die in der Studie untersucht wird. Die Ergebnisse der Studie verzerren sich, da nicht mehr nur eine Therapie angewandt wird. ↩
- Ernst, Edzard, and K. L. Resch. “Concept of true and perceived placebo effects.” BMJ: British Medical Journal 311.7004 (1995): 551. ↩
- Ernst, Edzard, and K. L. Resch. “Concept of true and perceived placebo effects.” BMJ: British Medical Journal 311.7004 (1995): 551, Hróbjartsson, Asbjørn, and Peter C. Gøtzsche. “Is the placebo powerless?.” N Engl J Med 2001.344 (2001): 1594-1602, Hróbjartsson, Asbjørn, and Peter C. Gøtzsche. “Is the placebo powerless? Update of a systematic review with 52 new randomized trials comparing placebo with no treatment.” Journal of internal medicine 256.2 (2004): 91-100, Zhang, Weiya, et al. “The placebo effect and its determinants in osteoarthritis: meta-analysis of randomised controlled trials.” Annals of the rheumatic diseases 67.12 (2008): 1716-1723, Hróbjartsson, Asbjørn, and Peter C. Gøtzsche. “Placebo interventions for all clinical conditions.” The Cochrane Library (2010), Howick, Jeremy, et al. “Are treatments more effective than placebos? A systematic review and meta-analysis.” PloS one 8.5 (2013): e62599. ↩
- Wechsler, Michael E., et al. “Active albuterol or placebo, sham acupuncture, or no intervention in asthma.” New England Journal of Medicine 365.2 (2011): 119-126. ↩
- Ernst: Ernst, Edzard. “Placebo: new insights into an old enigma.” Drug discovery today 12.9 (2007): 413-418. ↩
- Bundesärztekammer. Placebo in der Medizin. Deutscher Ärzteverlag, 2011. ↩
- Kaptchuk ist bekannt geworden als Vertreter der chinesichen Medizin (TCM). ↩
- Kaptchuk, Ted J., et al. “Placebos without deception: a randomized controlled trial in irritable bowel syndrome.” PloS one 5.12 (2010): e15591. ↩
- Carvalho, Cláudia, et al. “Open-label placebo treatment in chronic low back pain: a randomized controlled trial.” Pain 157.12 (2016): 2766. ↩
- https://sciencebasedmedicine.org/placebo-effects-without-deception-well-not-exactly/ und http://scienceblogs.com/insolence/2016/10/18/rehashing-the-myth-of-placebo-without-deception/ ↩
- Trogen, Brit, Arthur Caplan, and Perri Klass. “The Ethics of Open-Label Placebos in Pediatrics.” Pediatrics (2017): e20164328. ↩