Ist das Piriformis Syndrom ursächlich für eine Ischiasnervreizung?
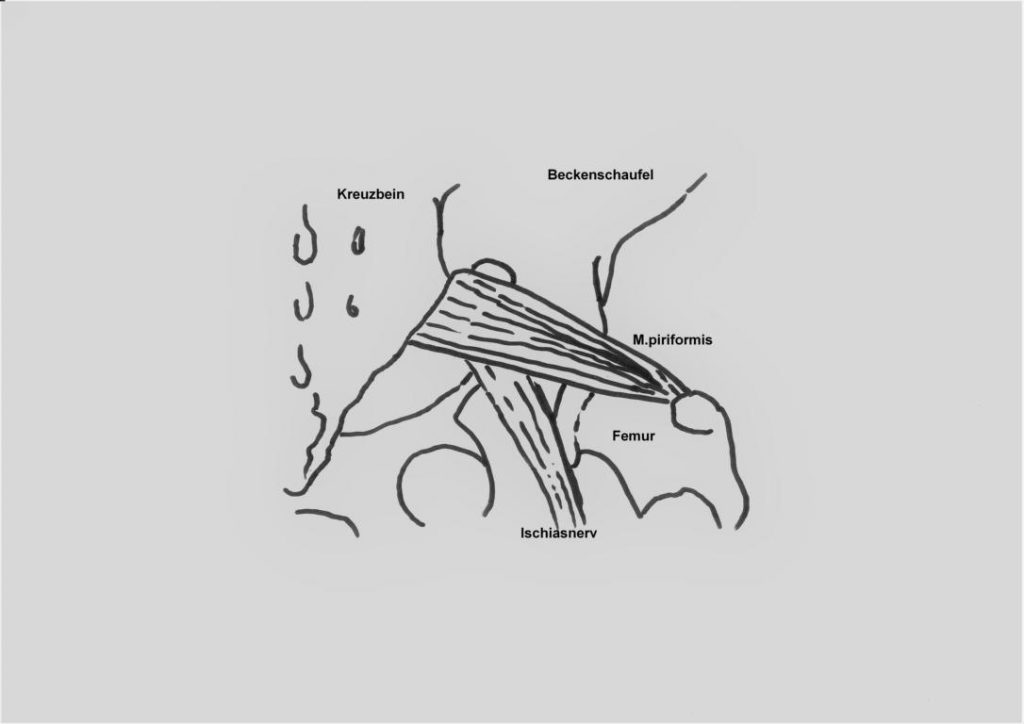
Der Piriformis-Muskel ist ein birnenförmiger Muskel, der im Bereich des Gesäß liegt. Der M usculus piriformis entspringt der Vorderseite (innenfläche) des Kreuzbeins 1 und setzt am großen Rollhügel des Oberschenkels 2 an. Er kann das Bein in der Hüfte nach Außen drehen (bei gestrecktem Bein) und bei gebeugter Hüfte abspreizen. 3. Darüberhinaus stabilisiert der M. piriformis das Hüftgelenk.
Beim Piriformis Syndrom entstehen durch Reizung des Ischiasnervs, ausstrahlende Schmerzen in ein Bein (Ischialgie). Es bestehen meist auch Schmerzen im Gesäßbereich und der Hüfte. Die Lendenwirbelsäule kann ebenfalls von Schmerzen betroffen sein. Verantwortlich dafür soll der M. piriformis sein, der Druck auf den Ischiasnerv ausübt und ihn so reizt. In der Abbildung kann man sehen, wie der Ischiasnerv unter dem M. piriformis hindurch läuft und so anfällig für Druck durch den Muskel sein könnte. Patienten mit einem Piriformis Syndrom zeigen dabei keine objektiv, messbaren neurologischen Defizite und haben auch keine Bandscheibenvorfälle.
Ist der erzeugte Druck durch den Piriformis-Muskel tatsächlich die Ursache für die bestehenden Ischias-Beschwerden?
Die häufigste Ursache für Ischiasnervenreizungen sind Bandscheiben-Probleme. Jedoch gibt es auch andere Faktoren, die eine Ischialgie auslösen können, wie z.B.:
- Tumore,
- Infektionen der Wirbelsäule,
- knöcherne Kompression des Ischiasnervs,
- Gefäß-Kompressionen des Ischiasnervs,
- etc.. 4
Die Frage ist nur, ob es wahrscheinlich ist das der Piriformis- Muskel eine chronische, oder chronisch wiederkehrende Kompression auf den Ischiasnerv ausübt, ohne Nervenfasern zu schädigen?
Bei anerkannten Engpasssyndromen 5, wie z.B. dem Karpaltunnelsyndrom sind Schmerzen durch Druck auf die Nerven fast immer auch einhergehend mit sensorischen und motorischen Symptomen (Gefühls- und Bewegungsbeeinträchtigungen) und messbaren Nervenstörungen.
Sind diese Eigenschaften nicht vorhanden, dann besteht kaum ein Hinweis darauf, dass eine Nervenbeteiligung vorliegt und die Symptome verursacht. 6 Beim Piriformis Syndrom sind keine der genannten Eigenschaften vorhanden. Das macht es schwer zu glauben, dass bei einem Piriformis Syndrom eine Nervenkompression des Ischiasnervs vorliegt.
Stewart 7 stellt folgende fünf Punkte auf, die erfüllt sein müssen damit, dass Piriformis Syndrom als Engpasssyndrom gelten kann:
- Vorhandensein von Symptomen und Zeichen einer Schädigung des Ischiasnervs.
- Elektrophysiologischer Nachweis einer Schädigung des Ischiasnervs und ein normales EMG der Rückenmuskel (zum Ausschluss eines Bandscheibenvorfalls).
- Bildgebende Verfahren dürfen keine krankhaften Veränderungen im Bereich der Wirbelsäule und des Beckens anzeigen, die auf den Ischiasnerv drücken.
- Eine Operation bestätigt eine Kompression des Ischiasnervs durch den M. piriformis. Es gibt keine anderen Anzeichen für Ursachen der Schädigung des Ischiasnervs.
- Die vorhandenen Symptome sollten sich nach einer operativen Dekompression des Ischiasnervs verbessern.
Bis heute konnte jedoch keine Studie eindeutig zeigen, dass diese Faktoren bei einem “Piriformis-Syndrom” vorliegen. 8
Es werden von einigen Forschern 9 jedoch die Existenz des Piriformis Syndroms auf Grundlage von anderen bestehenden, klinischen Zeichen bejaht. Dazugehören folgende Anzeichen:
- Schmerzprovakation durch bestimmte Manöver, die einen Druck über den M. piriformis auf den Ischiasnerv ausüben sollen 10,
- Schmerzprovokation durch Palpation (Abtasten) des M. piriformis,
- Schmerzlinderung durch lokale Gabe von Schmerzmittelinjektionen oder Kortisoninjektionen in den M. Piriformis,
- “Abnormale” Bilder des M. piriformis auf einem MRT oder CT.
Jedoch belegt keines dieser klinischen Zeichen den Nachweis für ein Piriformis Syndrom. Vielmehr wird davon ausgegangen, dass ein Piriformis Syndrom existiert und anschließend werden durch diese Zeichen das Piriformis Syndrom im Nachhinein bestätigt. Das ist jedoch kein Beweis für die Existenz eines Piriformis Syndrom.
Eine Schmerzproduktion durch Dehnungen oder Anspannungen des Muskels sind bis jetzt nicht durch Studien auf Ihre Zuverlässigkeit geprüft worden.
Schmerzen beim Abtasten des M. piriformis/Gesäßbereichs sind auch schmerzhaft bei Patienten mit einer Nervenwurzelreizung (Radikulopathie) in der unteren Lendenwirbelsäule. Des Weiteren können auch Tumore oder Vernarbungen im Gesäßbereich Schmerzen beim Abtasten verursachen. Empfindlichkeit ist deshalb kein zuverlässiges Mittel zur Diagnosestellung.
Eine Schmerzlinderung durch Injektionen in den M. piriformis kann jedoch nicht zuverlässig den M. piriformis als Ursache für die Beschwerden bestätigen. Injektionen scheinen die lokalen Symptome unabhängig von der Ursache zu lindern. So gibt es Untersuchungen die zeigen, dass Injektionen die anatomisch unterhalb der Nervenproblematik gesetzt werden eine Schmerzlinderung erzeugen. 11 Injektionen in den Gesäßbereich haben sich als wirksam bei Nervenwurzelreizungen erwiesen. Das zeigt weiterhin, dass man mit Injektionen entfernt von der Ursache (Nerven der Lendenwirbelsäule) einen Effekt erzielen kann. Dadurch sind Injektionen als diagnostisches Werkzeug unbrauchbar,damit kann also der M. piriformis als Ursache des Beschwerdebilds nicht identifiziert werden.
Abnormale Signale des M. piriformis dargestellt durch MRT oder CT sind schwierig zu interpretieren. Sind die dort gefunden Abnormalitäten zufällig und kommen sie auch bei Gesunden vor? Oder deuten sie auf einen “kranken” Piriformis-Muskel hin? Es gibt bis jetzt keine Studien die, diese Frage untersucht haben und beantworten können. 12
Fazit
Die Diagnose des Piriformis Syndroms muss stark angezweifelt werden. Als Ursache für Ischiasbeschwerden lässt sich eine Nervenkompression durch den M. piriformis nicht bestätigen. Patienten mit einer Ischiasnervenreizung, ohne eine feststellbare Bandscheibenproblematik oder andere feststellbare Ursache sollten nicht als Piriformis Syndrom eingestuft werden. Etwaige Konsequenzen (z.B. Operation am Piriformis-Muskel) durch diese Einstufung als Piriformis Syndrom müssen bedacht werden!
Der Begriff “nichtlokalisierbare Ischialgie” ist treffender und impliziert auch nicht eine unbewiesene Ursache in der Entstehung der Symptome. 13
Weitere Artikel zum Thema
Buch Behandle Deine Rückenschmerzen Selber – Evidenzbasierte Behandlungsmöglichkeiten
Sind Crunches schädlich für den Rücken?
Iliopsoas – Ursache für Rückenschmerzen?
Facettengelenke – Ursache für Rückenschmerzen?
Die Bandscheibe als Verursacher von Rückenschmerzen?
Das Iliosakralgelenk – Ursache für Rückenschmerzen?
Die Liebscher und Bracht Therapie – Eine kritische Analyse
Stretching und Dehnen – Ein Überblick
Faszientherapie – Sinnvoll oder nicht?
Schröpfen – Was soll das Ganze?
Kinesio Tape – Eine kritische Analyse
Notes:
- Facies pelvica des Os sacrum. ↩
- Spitze des Trochanter major am Femur. ↩
- Außenrotation bei Hüftextension, Abduktion bei Hüftflexion. Halpin, Ryan J., and Aruna Ganju. “Piriformis syndrome: a real pain in the buttock?.” Neurosurgery 65.4 (2009): A197-A202. ↩
- Stafford, M. A., P. Peng, and D. A. Hill. “Sciatica: a review of history, epidemiology, pathogenesis, and the role of epidural steroid injection in management.” British journal of anaesthesia 99.4 (2007): 461-473. ↩
- (Kompressionsneuropathien) ↩
- Stewart, J.D., “The piriformis syndrome is overdiagnosed.” Muscle Nerve. 2003 Nov;28(5):644-6. ↩
- Stewart, J.D., “The piriformis syndrome is overdiagnosed.” Muscle Nerve. 2003 Nov;28(5):644-6. ↩
- Stewart, J.D., “The piriformis syndrome is overdiagnosed.” Muscle Nerve. 2003 Nov;28(5):644-6, Tiel, Robert L. “Piriformis and related entrapment syndromes: myth & fallacy.” Neurosurgery Clinics of North America 19.4 (2008): 623-627, Halpin, Ryan J., and Aruna Ganju. “Piriformis syndrome: a real pain in the buttock?.” Neurosurgery 65.4 (2009): A197-A202. ↩
- Siehe beispielsweise: Miller, T. A., K. P. White, and D. C. Ross. “The diagnosis and management of Piriformis Syndrome: myths and facts.” The Canadian Journal of Neurological Sciences 39.05 (2012): 577-583. ↩
- Positiver Freiberg Test (kraftvolle Innenrotation der Hüfte bei liegendem Patienten; Positiver Pace Test (Reproduktion der Schmerzen bei Hüftabduktion unter Widerstand); positiver Beatty Test (Reproduktion der Schmerzen bei Abduktion der Hüfte gegen die Schwerkraft in Seitlage; Positiver FAIR Test (Schmerz bei Hüftflexion, Abduktion und Innenrotation) ↩
- Kibler, R. F., and P. W. Nathan. “Relief of pain and paraesthesiae by nerve block distal to a lesion.” Journal of Neurology, Neurosurgery & Psychiatry 23.2 (1960): 91-98, North, Richard B., et al. “Specificity of diagnostic nerve blocks: a prospective, randomized study of sciatica due to lumbosacral spine disease.” Pain 65.1 (1996): 77-85, Laursen, René J., et al. “The effect of compression and regional anaesthetic block on referred pain intensity in humans.” Pain 80.1 (1999): 257-263. ↩
- Stewart, J.D., “The piriformis syndrome is overdiagnosed.” Muscle Nerve. 2003 Nov;28(5):644-6, Tiel, Robert L. “Piriformis and related entrapment syndromes: myth & fallacy.” Neurosurgery Clinics of North America 19.4 (2008): 623-627. ↩
- Tiel, Robert L. “Piriformis and related entrapment syndromes: myth & fallacy.” Neurosurgery Clinics of North America 19.4 (2008): 623-627. ↩